Бактериальный вагиноз в первом триместре беременности
- Аннотация
- Статья
- Ссылки
Клинические исследования последних лет показали необходимость лечения бактериального вагиноза (БВ) во время беременности (2, 10, 14, 17, 18, 20). Однако до настоящего времени это остается сложной задачей, что в большой мере связано с возможным отрицательным влиянием этиотропных препаратов на плод, особенно на ранних сроках беременности (1, 3, 14, 17).
Для лечения вагиноза наиболее эффективными являются препараты с антианаэробной активностью, которые разрешены для применения лишь во II и III триместрах беременности (14, 17, 18, 20). Большинство применяемых для лечения бактериального вагиноза препаратов разрешены для применения лишь во II и III триместрах беременности (16, 19, 20, 22). Разрешена к применению во всех триместрах беременности лишь местная терапия антисептиками, которые не менее эффективны.
Клинические исследования последних лет показали необходимость лечения бактериального вагиноза (БВ) во время беременности (2, 10, 14, 17, 18, 20). Однако до настоящего времени это остается сложной задачей, что в большой мере связано с возможным отрицательным влиянием этиотропных препаратов на плод, особенно на ранних сроках беременности (1, 3, 14, 17).
Для лечения вагиноза наиболее эффективными являются препараты с антианаэробной активностью, которые разрешены для применения лишь во II и III триместрах беременности (14, 17, 18, 20). Большинство применяемых для лечения бактериального вагиноза препаратов разрешены для применения лишь во II и III триместрах беременности (16, 19, 20, 22). Разрешена к применению во всех триместрах беременности лишь местная терапия антисептиками, которые не менее эффективны.


Современные критерии выбора антисептика должны основываться на соблюдении принципа безопасности препарата в сочетании с его высокой клинической эффективностью. При местном лечении снижается и практически отсутствует системная абсорбция препарата и вероятность побочных реакций, имеет место прямое введение препарата в очаг инфекции, что позволяет снижать курсовую дозу препарата. В современной литературе практически отсутствуют данные о лечении вагиноза на ранних сроках гестации, что, по-видимому, связано с недостаточной информацией о безопасности этиотропных препаратов.
К наиболее безопасным местным антисептикам, обладающим широким спектром антимикробной активности и отсутствием тератогенного влияния на плод, относится препарат Гексикон – вагинальные свечи производства компании «Нижфарм».
Препарат Гексикон утвержден Фармкомитетом Минздрава России 11 декабря 1997 г. и разрешен для применения в I триместре беременности. Вагинальные свечи содержат 0,016 г хлоргексидина биглюконата и водорастворимую (полиэтиленоксидную) основу. Хлоргексидин является одним из наиболее активных местных антисептических средств с широким спектром действия относительно грамположительных и грамотрицательных бактерий, простейших, вирусов, грибов. Гексикон обладает следующим механизмом действия: соли хлоргексидина диссоциируют в физиологической среде, освобождающиеся при этом катионы связываются с отрицательно заряженными оболочками бактерий. Даже в низких концентрациях хлоргексидин способен вызывать нарушение осмотического равновесия бактериальных клеток, потерю ими калия и фосфора, что служит основой бактерицидного эффекта хлоргексидина. Водорастворимая основа препарата Гексикон, обладая высокой осмотической активностью и слабым бактерицидным действием, активно адсорбирует экссудат, что также способствует подавлению роста микроорганизмов и обеспечивает более быстрое проникновение лекарственных веществ в ткани. Препарат достаточно широко используется в гинекологической практике (5).
Цель настоящего исследования – изучение эффективности препарата Гексикон у пациенток с БВ, находящихся на ранних сроках беременности и анализ дальнейшего течения беременности, родов, послеродового периода и состояния новорожденных.
Материал и методы исследования
Обследованы 273 беременные групп высокого риска инфекционных осложнений: 77 (28,2%) – в первом , 84 (30,8%) – во втором и 112 (41%) – в третьем триместрах беременности. Критериями включения пациенток в группу лечения препаратом Гексикон были: диагноз БВ, возраст 18-41 год и первый триместр беременности. Критерии исключения – выявление ИППП.
Оценку состояния микроценоза влагалища проводили на основании микроскопии вагинальных мазков, окрашенных по Граму, и культурального исследования вагинального содержимого на факультативно-анаэробные бактерии, дрожжеподобные грибы, генитальные микоплазмы и лактобациллы. Степень микробной обсемененности определяли методом секторного посева отделяемого влагалища на 5% кровяной агар, среду Сабуро и МРС. Видовую идентификацию микроорганизмов проводили общепринятыми методами. Генитальные микоплазмы (Mycoplasma hominis, Ureaplasma urealyticum) выявляли методом культуральной диагностики, используя тест-систему Mycoplasma Duo фирмы BioRad. Активацию оппортунистических вирусных инфекций (цитомегаловирусная инфекция и генитальный герпес) выявляли с помощью ПЦР-диагностики в соскобах из цервикального канала.
Микробиологическая диагностика БВ при микроскопии вагинальных грам-мазков базировалась на следующих критериях:
- наличие «ключевых» клеток;
- отсутствие выраженной лейкоцитарной реакции;
- массивное микробное обсеменение с преобладанием морфотипов облигатно-анаэробных бактерий (бактероидов, мобилункуса, фузобактерий, лептотрихий) и гарднереллы;
- отсутствие или выявление единичных в поле зрения грамположительных палочек морфотипа лактобацилл.
Пациенткам в первом триместре беременности с верифицированным диагнозом БВ назначали интравагинально Гексикон по 1 свече на ночь в течение 10 дней. Контрольное микробиологическое исследование проводили через 7-10 дней после завершения лечения, а затем во втором и третьем триместрах беременности. Критерии излечения: отсутствие жалоб и объективных признаков воспалительного процесса, а также нормализация состояния микроценоза влагалища по данным микроскопии грам-мазков.
Учитывали переносимость препарата, наличие жалоб пациенток.
Проводили анализ течения беременности в I-III триместрах, течение родов и послеродового периода, а также оценку состояния новорожденных в раннем периоде адаптации.
Результаты исследования
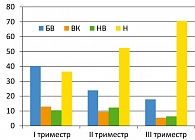
Из 77 женщин в первом триместре беременности нормоценоз был выявлен у 28 (36,4%), бактериальный вагиноз – у 31 (40,3%), вагинальный кандидоз – у 10 (12,9%), неспецифический вагинит – у 8 (10,4%). Во втором триместре (84 беременные) нормоценоз диагностирован у 44 женщин (52,4%), бактериальный вагиноз – у 20 (23,8%), вагинальный кандидоз (ВК) – у 8 (9,5%), неспецифический вагинит (НВ) – 12 (14,3%). В третьем триместре беременности (112 пациенток) микроценоз соответствовал критериям нормы у 79 женщин (70,5%), вагинальные инфекции (БВ, ВК, НВ) диагностированы у 20 (17,8%), у 6 (5,4%) и у 7 (6,3%) женщин соответственно. Характеристика вагинального микроценоза у наблюдаемых пациенток в I, II и III триместрах беременности представлена на рисунке 1.
В данном исследовании особое внимание было уделено пациенткам в первом триместре беременности, так как частота БВ в этой группе была крайне высока (40,3%).
Средний возраст беременных составил 26,2 ± 2,8 года. Средний возраст менархе – 13,2 ± 1,5 года. Менструальный цикл был регулярным у 26 (33,7%) пациенток. Гинекологический анамнез был отягощенным у большинства пациенток: хронический эндометрит – у 22 (28,6%); хронический сальпингоофорит – у 19 (24,7%); эрозия шейки матки – у 28 (36,4%); генитальный герпес с периодическими обострениями до беременности – у 8 (10,4%); кондиломы влагалища – у 10 (12,9%); миома матки – у 4 (5,2%).
По данным репродуктивного анамнеза: бесплодие в анамнезе – у 10 беременных (12,9 %); беременность, наступившая после ЭКО и ПЭ, – у 2 (2,6%); неразвивающиеся беременности в анамнезе – у 13 (16,9%); самопроизвольные выкидыши в анамнезе – у 19 (16,9%) беременных; преждевременные роды в анамнезе – у 8 (10,4%).
Характерные для БВ жалобы (неприятный запах обильных выделений молочного цвета) предъявляли лишь 15,9% беременных. Таким образом, у большинства пациенток бактериальный вагиноз во время беременности протекал бессимптомно и был выявлен лишь при обследовании.
Сравнительные результаты комплексного микробиологического исследования вагинального микроценоза до и после лечения представлены в таблицах 1 и 2.
По данным микроскопии (таблица 1), исходно у всех беременных с БВ выявлены «ключевые» клетки и массивное микробное обсеменение вагинального отделяемого. Микрофлора имела смешанный характер и была представлена полимикробными ассоциациями, среди которых наиболее часто встречались морфотипы гарднереллы (83,9%) и бактероидов (45,2%). У 11 женщин (35,5%) обнаружены единичные в поле зрения морфотипы лактобацилл.
При культуральном исследовании (таблица 2) выявлены в высоком титре факультативно-анаэробные микроорганизмы: стрептококк группы В (3,2%), энтерококк (3,2%), эпидермальный стафилококк (22,6%), непатогенные коринебактерии (9,7%). Лактобактерии выделены у 11 женщин (35,5%) в титре, не превышающем 4 lg КОЕ/тампон. Исследование на генитальные микоплазмы показало, что у 21 женщины (67,5%) БВ сочетался с выделением Ureaplasma urealyticum, преимущественно в титре, превышающем 104 ЕИЦ/мл.
После лечения Гексиконом элиминация микроорганизмов, ассоциированных с БВ, достигнута у 29 женщин (93,5%). Нормализация титра лактобацилл (6-8 lg КОЕ/мл) отмечена у 27 из них. У двух женщин титр лактобацилл был низким (< 4 lg КОЕ/мл), что потребовало проведения второго этапа лечения с использованием вагинальных свечей Ацилакт с целью стимуляции их размножения. Данная терапия была эффективной.
У двух пациенток (6,5%) не удалось достичь положительного эффекта лечения Гексиконом: по данным микроскопии, сохранялся высокий титр БВ-ассоциированных бактерий (в обоих случаях гарднереллы), отсутствовали морфотипы лактобацилл и сохранялись «ключевые» клетки. Во втором триместре этим женщинам был назначен системно Метронидазол с положительным эффектом.
У одной из 31 беременной (3,2%) с БВ был выделен стрептококк группы В в большом количестве, являющийся фактором риска возникновения грозных осложнений в период гестации (11, 12). Препарат Гексикон оказался эффективным в элиминации стрептококка группы В. Однако в отношении энтерококков не было отмечено подобного эффекта.
Среди наблюдаемых беременных не было отмечено осложнений, таких как вагинальный кандидоз или неспецифический вагинит. Пациентки также не предъявляли жалобы на зуд и жжение во влагалище, возможные при применении препарата.
Анализ течения беременности, родов и послеродового периода был проведен у всех наблюдаемых женщин. Наиболее частым осложнением в I триместре беременности, до проведения лечения БВ, был угрожающий выкидыш у 27 (87,1%). 20 из них были госпитализированы в стационар для соответствующего лечения. Во II и III триместрах беременности признаки угрозы прерывания повторно возникли у 5 пациенток, получивших лечение БВ. У 2 пациенток, у которых лечение было неэффективным, угроза самопроизвольного выкидыша сохранялась в течение 4-х недель. Токсикоз в I триместре беременности был выявлен у 25 пациенток (80,6%), гестоз второй половины беременности – у 9 женщин. Рецидив БВ наблюдался у двух пациенток через 4 и 6 недель соответственно.
Из 31 беременной, находившейся под наблюдением и получившей лечение БВ в I триместре беременности, у 23 (74,2%) произошли самопроизвольные своевременные роды, у 7 (22,6%) беременность закончилась оперативным родоразрешением при доношенной беременности путем операции кесарева сечения, у одной (3,2 %) был произведен искусственный аборт на сроке 11 недель. У 5 пациенток имело место преждевременное излитие околоплодных вод. Роды и операции кесарева сечения протекали без осложнений у всех наблюдаемых женщин. Родились здоровые доношенные дети без видимых пороков развития. Их состояние было оценено по шкале Апгар: на 1-й минуте жизни – 8-8 баллов, на 5-й минуте – 8-9 баллов.
Ранний послеродовый или послеоперационный периоды у всех беременных, получавших лечение бактериального вагиноза в первом триместре беременности, протекали без осложнений. Койко-день составил 5-6 дней пребывания после родов и 7-8 дней пребывания после операции кесарева сечения в стационаре. Таким образом, своевременное лечение БВ позволяет снизить затраты на необходимую терапию и длительность пребывания пациенток в стационаре.
В постнатальном периоде у всех обследованных новорожденных не было случаев конъюнктивита, пневмонии или другой инфекционной патологии.
Обсуждение
В настоящее время стало очевидно, что представление о вагинальных инфекциях как о сугубо изолированных процессах, которые не влекут за собой нарушений репродуктивного здоровья и осложнений периода гестации, ушло в прошлое. Подавление колонизационной резистентности вагинальной микрофлоры способствует восходящему инфицированию эндометрия и маточных труб и развитию инфекционно-воспалительных заболеваний органов малого таза, что не может не сказаться на репродуктивном здоровье женщин, планирующих беременность (7).
В настоящее время проведен ряд исследований, свидетельствующих о роли дисбиотических нарушений микробиоценоза влагалища, в частности, бактериального вагиноза в развитии патологии беременности, родов и послеродовых инфекционных осложнений (1, 7, 14, 17). Первый триместр беременности является наиболее важным в формировании и дальнейшем развитии плода. Большинство гестационных потерь (71,4-74,5%) приходится именно на I триместр беременности – сроки от 5 до 12 недель, при этом установлено, что бактериальный вагиноз встречается у 59% женщин с невынашиванием беременности (1). Частота БВ на ранних сроках гестации в группах риска достигает 33,5% (1), что подтверждается и нашими данными (40,3%). При этом достоверно чаще повышается риск развития хронической плацентарной недостаточности, преждевременных родов, рождения детей с низкой массой тела, послеродового эндометрита, раневой инфекции (3, 6, 9, 13, 15, 16, 19). Таким образом, можно полагать, что ускоренная диагностика вагиноза и поиск эффективных и в то же время безопасных препаратов для раннего лечения БВ позволят существенно снизить частоту прерывания беременности и других возможных осложнений.
По результатам ряда исследований, для терапии БВ во II и в III триместрах беременности наиболее часто используют препараты Клиндамицин фосфат и Метронидазол, что позволяет снижать частоту преждевременных родов (14, 17, 18, 20). Однако можно полагать, что пациентки, у которых беременность прервалась в I триместре, не учитывались среди беременных, обследованных на вагиноз во второй половине беременности (1). При этом наибольший риск потери беременности у женщин с БВ приходится на сроки от 6-17 недель гестации (15). По данным наших исследований, самая высокая частота бактериального вагиноза (40,3%) имела место именно в первом триместре беременности, и логично предположить, что с восходящим инфицированием могут быть связаны потери беременности уже на ранних ее сроках. Поэтому исследование состояния вагинального микроценоза в начале беременности поможет своевременно выявить беременных с высоким риском возникновения инфекционно-воспалительных осложнений. А ранняя коррекция вагинального дисбиоза позволит снизить частоту осложнений у матери, плода и новорожденного.
В литературе имеются данные о применении вагинальных свечей, содержащих йод как активное вещество, для лечения БВ в I триместре беременности (2, 10). Эффективность лечения составила 81,4%. В связи со свободным проникновением йода через плаценту, большое внимание было уделено вероятности влияния йодсодержащих свечей на функциональное развитие щитовидной железы плода. Показана безопасность лечения вагинальными свечами, содержащими йод, именно в I триместре беременности, до формирования щитовидной железы у плода.
По результатам проведенного нами исследования лечение БВ вагинальными свечами Гексикон оказалось высокоэффективным и безопасным у беременных в I триместре беременности. Работа показала, что препарат не подавляет роста лактобацилл и является высокоактивным в отношении облигатно-анаэробных бактерий.
Так, клиническое и микробиологическое выздоровление наступило у 29 беременных (93,5%). Стойкий положительный эффект лечения сохранился у 27 беременных. Несмотря на высокий риск прерывания беременности на ранних сроках, после лечения БВ и динамического наблюдения в процессе беременности, все женщины родоразрешились в срок здоровыми доношенными детьми с массой тела от 2700-4050 г без аномалий развития. Постнатальный период у всех новорожденных протекал без осложнений.
Следует отметить, что у большинства обследованных женщин (67,5%) одновременно с бактериями, характерными для БВ, были выявлены уреаплазмы, которые многие исследователи относят к БВ-ассоциированным микроорганизмам (3, 4). В нашем исследовании при выявлении уреаплазм мы не проводили лечение беременных макролидами. При обследовании новорожденных, родившихся у матерей данной группы, не было выявлено признаков инфекционно-воспалительных заболеваний, и период ранней адаптации у них протекал физиологично. Таким образом, вопрос о целесообразности лечения беременных при обнаружении уреаплазм требует дальнейшего изучения.
Обобщая результаты проведенного исследования, можно заключить, что безопасность, высокая терапевтическая активность, хорошая переносимость лекарственного средства, отсутствие побочных эффектов, удобство в применении, ценовая доступность позволяют рекомендовать вагинальные свечи Гексикон для лечения бактериального вагиноза в самые ранние сроки беременности.
