Кардиалгии при сахарном диабете и пути их коррекции
- Аннотация
- Статья
- Ссылки
Цель исследования: оценка состояния сердечно-сосудистой системы у женщин менопаузального возраста с верифицированным сахарным диабетом 2 типа и изучение современных возможностей медикаментозной коррекции.
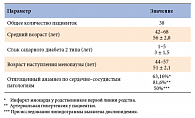
Было обследовано 38 пациенток с СД 2 типа, находящихся в перименопаузальном периоде. После проведения комплекса кардиологических обследований пациентки были разделены на три группы в зависимости от верифицированной патологии сердечно-сосудистой системы: ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия. Большинство пациенток находились в состоянии декомпенсации сахарного диабета.
После достижения компенсации всем пациенткам был проведен 4-недельный курс инфузий альфа-липоевой (тиоктовой) кислоты Эспа-липона в стандартной дозе (пациентки не получали препаратов альфа-липоевой или тиоктовой кислоты в анамнезе).
Уже через 21 день отмечен регресс кардиологической симптоматики. При проведении инфузионной терапии препаратом Эспа-липон не наблюдалось никаких побочных явлений. После инфузионного курса пациенток перевели на поддерживающую терапию препаратом Эспа-липон в дозе 600 мг в сутки курсом 3 месяца. На фоне терапии у 36,8% снижены дозы сахароснижающих препаратов, а 7,9% переведены на монотерапию препаратом группы метформина.
По результатам исследования сделан вывод: в комплекс медикаментозной коррекции женщин менопаузального возраста с СД 2 типа независимо от верифицированной кардиальной патологии необходимо включать препараты альфа-липоевой кислоты не только в инъекционной, но и таблетированной форме.
Эспа-липон является безопасным и эффективным препаратом при лечении пациенток с сахарным диабетом 2 типа и такими сопутствующими заболеваниями, как ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия.
Цель исследования: оценка состояния сердечно-сосудистой системы у женщин менопаузального возраста с верифицированным сахарным диабетом 2 типа и изучение современных возможностей медикаментозной коррекции.
Было обследовано 38 пациенток с СД 2 типа, находящихся в перименопаузальном периоде. После проведения комплекса кардиологических обследований пациентки были разделены на три группы в зависимости от верифицированной патологии сердечно-сосудистой системы: ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия. Большинство пациенток находились в состоянии декомпенсации сахарного диабета.
После достижения компенсации всем пациенткам был проведен 4-недельный курс инфузий альфа-липоевой (тиоктовой) кислоты Эспа-липона в стандартной дозе (пациентки не получали препаратов альфа-липоевой или тиоктовой кислоты в анамнезе).
Уже через 21 день отмечен регресс кардиологической симптоматики. При проведении инфузионной терапии препаратом Эспа-липон не наблюдалось никаких побочных явлений. После инфузионного курса пациенток перевели на поддерживающую терапию препаратом Эспа-липон в дозе 600 мг в сутки курсом 3 месяца. На фоне терапии у 36,8% снижены дозы сахароснижающих препаратов, а 7,9% переведены на монотерапию препаратом группы метформина.
По результатам исследования сделан вывод: в комплекс медикаментозной коррекции женщин менопаузального возраста с СД 2 типа независимо от верифицированной кардиальной патологии необходимо включать препараты альфа-липоевой кислоты не только в инъекционной, но и таблетированной форме.
Эспа-липон является безопасным и эффективным препаратом при лечении пациенток с сахарным диабетом 2 типа и такими сопутствующими заболеваниями, как ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия.



Сахарный диабет (СД) 2 типа является одним из главных независимых факторов риска развития сердечно-сосудистой патологии, которая нередко определяет прогноз жизни пациентов. Уже в течение нескольких лет структура летальности при СД 2 типа остается неизменной. Основные причины смерти больных СД 2 типа– коронарные и мозговые катастрофы, а также прогрессирование хронической почечной недостаточности на фоне диабетической нефропатии. Более 60% больных СД 2 типа умирают от сердечно-сосудистых осложнений [1, 2]. У пациентов с СД 2 типа риск развития ишемической болезни сердца (ИБС) в 2–4 раза выше, а острый инфаркт миокарда наблюдается в 6–10 раз чаще, чем в общей популяции больных [2, 3, 4].
При одинаковой выраженности ИБС у пациентов с диабетом и без диабета у первых в 2–4 раза повышен риск летального исхода в так называемом ближайшем периоде (первые 30 суток) после острого инфаркта миокарда [1, 2, 3]. В сознании врачей многих специальностей поражение сердечно-сосудистой системы (ССС) ассоциируется с микро- и макроангиопатиями, которые, безусловно, являются патогенетическим субстратом для развития миокардиодистрофии, ишемической болезни сердца, диастолической дисфункции, хронической сердечной недостаточности (ХСН) [5, 6]. Дополняет картину поражения сердца при СД диабетическая вегетативная кардиальная нейропатия (ДВКН).
Клинические проявления ДВКН зачастую трактуются ошибочно, что, несомненно, отдаляет назначение патогенетической терапии, особенно актуальной для пациентов. Во многом это связано с определенными трудностями в объективной оценке поражений при ДВКН. В большинстве случаев применяются различные пробы, направленные на провокацию и регистрацию нарушения вегетативного обеспечения изменчивости частоты сердечных сокращений (ЧСС) и артериального давления (АД) [4, 7, 8]. Так, для диагностики парасимпатической недостаточности используют определение изменения ЧСС при медленном и глубоком дыхании. Наблюдаемые в норме ускорение ЧСС на вдохе и урежение на выдохе исчезают с прогрессированием парасимпатической денервации.
Используют также пробу Вальсальвы. При денервации не происходит увеличения ЧСС при повышении внутрилегочного давления (натуживание). На ЭКГ определяются наибольший и наименьшие RR-интервалы. В норме отношение максимального RR к минимальному не должно быть меньше 1,21. Длительность RR-интервалов может также находиться под влиянием умственной или физической активности, положения тела, которые снижают среднюю частоту импульсов, проводимых по вагусу, и по мере увеличения нагрузок повышают активность симпатической нервной системы. Для диагностики симпатической денервации используются тест Шелонга (ортостатическая проба) и измерение АД при изотонической мышечной нагрузке. Падение систолического АД в ортостазе на 30 мм рт. ст. и более, а также снижение сердечного выброса более чем на 20% расцениваются как проявления нарушения симпатической иннервации.
Другим методом выявления ДВКН является изучение вариабельности сердечного ритма (ВСР) с помощью непрерывной записи ЭКГ [4, 7, 8, 9, 10]. Попытку количественной оценки нервных и гуморальных влияний на синусовый узел осуществляют вычислением различных показателей, отражающих изменчивость интервалов RR. Способы, которыми она описывается, можно разделить на анализ во временной и частотной областях. По данным Е.В. Соколова с соавт. [11], показатели ВСP во временной области за 24 часа рассматриваются как более чувствительные для ранней диагностики ДВКН по сравнению с другими многочисленными тестами, рутинно используемыми и указанными выше. Наибольший опыт накоплен с использованием показателей SDSD (стандартное отклонение разностей смежных интервалов NN) и NN50 count (абсолютное число разностей между соседними NN-интервалами, превышающими 50 мс). Характерными здесь являются крайне низкие величины общей спектральной мощности в покое и отсутствие увеличения мощности LF в ортостазе. Однако информативность и этой методики не абсолютна.
Еще в 1972 г. Ширли Раблер (Shirley Rubler) предложила термин «диабетическая кардиомиопатия». При этом уже тогда были учтены практически все основные патогенетические механизмы, под «прицелом» которых находится сердце пациента с СД, кроме одного – поражения нервной системы. Определенные сложности вызывает когорта пациенток, находящихся в менопаузальном периоде с нарушениями углеводного обмена. Это связано со следующими факторами:
- необходимостью проведения
дифференциально-диагностичес-
кого поиска между ДВКН и дисгормональной кардиомиопатией (ДКМП); - коррекцией углеводного обмена;
- необходимостью лечения не только нарушений, связанных с проявлениями климактерического синдрома, но и терапии сахарного диабета и профилактики его осложнений и др.
Многочисленные клинические исследования, в первую очередь наиболее крупные из них – ALADIN (Alpha Lipoic Acid in Diabetic Neuropathy) и DEKAN (Deutsche Kardiale Autonome Neuropathie), – однозначно доказали, что терапия препаратами альфа-липоевой кислоты не только существенно улучшает симптоматику периферической диабетической полинейропатии, но и положительно воздействует на кардиальную автономную нейропатию [13, 14, 15]. Итак, целью настоящего исследования являлась оценка состояния сердечно-сосудистой системы у женщин менопаузального возраста с верифицированным сахарным диабетом 2 типа и изучение современных возможностей медикаментозной коррекции.
Материалы и методы
Было обследовано 38 женщин с сахарным диабетом 2 типа (в анамнезе не получали препараты тиоктовой кислоты), находящихся в перименопаузальном периоде. Клиническая характеристика участниц исследования представлена в таблице 1. Обследование включало: определение индекса Kuperman в модификации Е.В. Уваровой; оценку показателей углеводного обмена – пре- и постпрандиальную гликемию, HbA1c; динамическое измерение АД и ЧСС, ЭКГ; проведение нагрузочной пробы – тредмил-тест; мониторирование ЭКГ по методу Холтера; ЭхоКГ.
Пациентки получали медикаментозную терапию следующими препаратами: метформин, гликлазид МВ, вилдаглиптин и Эспа-липон (Эспарма ГмбХ регистрационный номер П № 012834/02 от 30.07.2007) 25 мг/мл (600 мг/24 мл концентрата тиоктовой (альфа-липоевой) кислоты, Эспа-липон Эспарма ГмбХ регистрационный номер П № 012834/01 от 02.12.2005) таблетки, покрытые оболочкой, – 600 мг, Бальзамед (Balsamed) (Эспарма ГмбХ) – бальзам для ухода за кожей стоп. Все пациентки прошли обучение в специализированной школе для больных сахарным диабетом.
Статистический анализ осуществлялся с использованием стандартного пакета программ Microsoft Excel. Различия в группах до и после лечения анализировали с использованием коэффициента Стьюдента. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимали равным 0,05.
Результаты
Принимая во внимание, что все женщины находились в перименопаузальном периоде, проведена оценка нейровегетативных проявлений климактерического синдрома. У 5,3% отсутствовали какие-либо жалобы, у 28,95% наблюдалась слабая степень, у 36,8% – среднетяжелая и у 28,95% – тяжелая форма. Чаще всего пациентки жаловались на приливы и чувство жара, перепады настроения, а также на диссомнии. 15,8% пациенток отметили усиление аппетита, что способствовало ухудшению гликемических показателей. Заместительная гормональная – эстрогенотерапия – не проводилась. На момент начала обследования у всех женщин были кардиологические жалобы:
- у 39,5% они носили неспецифический характер и проявлялись в виде слабости, снижения работоспособности, дискомфорта в левой половине грудной клетки;
- у 47,4% – кардиалгии;
- у 34,2% – нарушения ритма, проявляющиеся в виде экстрасистолии, эпизодов бради- или тахикардии;
- у 23,7% – отмечено повышение уровня артериального давления, а у 7,9% – эпизоды гипотензии.
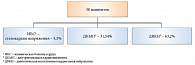
После проведения комплекса кардиологических обследований пациентки были разделены на три группы в зависимости от верифицированной патологии сердечно-сосудистой системы (рис. 1). На момент начала обследования 94,7% пациенток находились в состоянии декомпенсации сахарного диабета, лишь у 5,3% гликемия соответствовала целевым значениям (по критериям Standards of medical care in diabetes, ADA, 2010) (табл. 2).
При анализе результатов проводимой медикаментозной терапии выявлено: 76,3% пациенток получали препараты группы метформина в дозе 500 мг в сутки, 13,2% – 850 мг и 10,5% – 1000 мг. Проведена титрация доз препаратов до максимально эффективных доз, однако у 47,4% пациенток монотерапия не способствовала достижению целевых значений уровня HbA1c, и согласно алгоритму AACE/ACE назначена комбинированная терапия – 55,6% из них добавлен препарат группы гликлазида МВ и 44,4% вилдаглиптин. На фоне комбинированной терапии у 94,4% пациенток отмечено снижение уровня HbA1c ниже 7%, гликемия натощак не превышала 7,0 ммоль/л, в то время как постпрандиальная гликемия не увеличивалась выше 9,5 ммоль/л.
В то же время 5,6% пациенток не достигли целевых значений гликемии, преимущественно у данной категории отмечены эпизоды постпрандиальной гликемии. При анализе причин гипергликемии выявлено: психологическое «заедание стресса», появившиеся в ночное время приливы и чувство жара способствовали развитию диссомнии. В качестве седативного и снотворного средства пациентки использовали пищевые продукты. После достижения компенсации всем пациенткам был проведен 4-недельный курс инфузий альфа-липоевой (тиоктовой) кислоты Эспа-липона в стандартной дозе. Уже через 21 день отмечен регресс кардиологической симптоматики (табл. 3).
У пациенток с верифицированным диагнозом «ИБС – стенокардия напряжения» отмечен регресс ишемических изменений (при стандартном ЭКГ-исследовании и мониторировании ЭКГ по методу Холтера) на фоне снижения доз и кратности в приеме нитратсодержащих препаратов. У женщин с дисгормональной кардиомиопатией исходно выявлены нарушения ритма – тахикардия, экстрасистолия, а также признаки нарушений реполяризации. После проведенного курса инфузий Эспа-липона отмечен регресс изменений (регистрировались единичные экстрасистолы) и отсутствие признаков реполяризации.
У пациенток с диабетической вегетативной кардиальной нейропатией при ЭКГ-исследовании выявлялись признаки правожелудочковой гипертрофии, а также экстрасистолия. На фоне инфузионной 21-дневной терапии препаратом Эспа-липон (Эспарма ГмбХ) отмечена положительная динамика, при контрольном исследовании у 96,2% женщин не зарегистрировано каких-либо изменений. При ЭхоКГ-исследовании у 92,1% пациенток отмечены гипертрофические изменения различной степени выраженности и локализации, у 13,8% изменения носили асимметричный характер. На фоне проводимой терапии не зафиксировано никакой динамики ни в одной из групп пациенток.
При проведении инфузионной терапии препаратом Эспа-липон не наблюдалось никаких побочных явлений. Все пациентки отметили хорошую переносимость терапии. При анкетировании пациенток при помощи стандартных опросников (шкала SF 36) 94,7% пациенток отметили улучшение как в оценке общего состояния здоровья, так и в физическом функционировании и психическом здоровье (табл. 4). Принимая во внимание возрастные особенности женщин, а также то, что все пациентки имели длительный стаж сахарного диабета, на момент начала наблюдения находились в состоянии декомпенсации и не получали препаратов альфа-липоевой или тиоктовой кислоты в анамнезе, после инфузионного курса было принято решение перейти на поддерживающую терапию препаратом Эспа-липон в дозе 600 мг в сутки курсом 3 месяца. На фоне терапии у 36,8% снижены дозы сахароснижающих препаратов, а 7,9% переведены на монотерапию препаратом группы метформина.
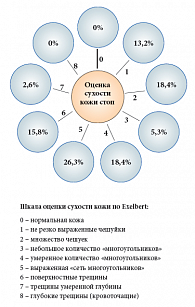
При осмотре пациенток обращали на себя внимание повышенная сухость кожи, кератоз, шелушение и появление трещин на коже стоп. Cухость кожи оценивалась по шкале Exelbert [15]. Результаты исследования представлены на рисунке 2. Так, 68,4% пациенток связывали усугубление данной симптоматики с длительностью менопаузального периода, 15,8% – с декомпенсацией сахарного диабета, а 2,6% вообще не ощущали никаких изменений. Отметим, что поражение нижних конечностей при сахарном диабете является одним из наиболее частых, тяжелых, а подчас и инвалидизирующих осложнений заболевания.
Ксероз или сухость кожи при СД является одним из провоцирующих факторов развития синдрома диабетической стопы. При этом ксероз является следствием не только общей дегидратации на фоне сахарного диабета, но и нарушения иннервации и регуляции потовых желез, что обусловлено автономной (вегетативной) диабетической нейропатией. При анкетировании пациенток выявлено, что даже регулярное применение косметических средств не способствовало устранению данных изменений. Было отмечено, что 42,1% пациенток прекратили регулярное применение косметических кремов по следующим причинам:
- 40% мотивировали отказ неприятным ощущением жирности кожи;
- 13% – появлением аллергических реакций;
- 20% забывали пользоваться кремом;
- 27% не могли четко объяснить причину.
Согласно литературным данным [15], применение мазевых форм, в состав которых входит мочевина, провитамин В5, витамин Е, глицерин и др. (Бальзамед и Бальзамед-интенсив) достоверно уменьшает или устраняет сухость кожи стоп. Основываясь на этих данных, пациенткам было предложено использовать крем Бальзамед. Крем наносился на сухие участки стоп 2 раза в сутки. При первом использовании пациентки отметили:
- хорошее впитывание;
- приятный запах;
- отсутствие эффекта жирности;
- ощущение положительного воздействия уже после первого применения;
- удобство в использовании.
Таким образом, все пациентки (100%) выразили готовность применять препарат Бальзамед для устранения ксероза стоп.
Выводы
- Пациентки с сахарным диабетом 2 типа, находящиеся в менопаузальном периоде и предъявляющие жалобы на кардиалгии, нуждаются в углубленном кардиологическом обследовании, включающем ЭКГ, ЭхоКГ, а также проведение нагрузочных проб.
- В комплекс медикаментозной коррекции женщин менопаузального возраста с сахарным диабетом 2 типа независимо от верифицированной кардиальной патологии необходимо включать препараты альфа-липоевой кислоты не только в инъекционной, но и таблетированной форме.
- Эспа-липон является безопасным и эффективным препаратом при лечении пациенток с сахарным диабетом 2 типа и такими сопутствующими заболеваниями, как ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия.
- Ксероз кожи стоп у больных сахарным диабетом 2 типа не является исключительно косметической проблемой, прежде всего это звено патогенеза синдрома диабетической стопы. В комплекс лечения необходимо включать не только сахароснижающие препараты, альфа-липоевую кислоту, но и средства для местного воздействия – Бальзамед.
Было обследовано 38 пациенток с СД 2 типа, находящихся в перименопаузальном периоде. После проведения комплекса кардиологических обследований пациентки были разделены на три группы в зависимости от верифицированной патологии сердечно-сосудистой системы: ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия. Большинство пациенток находились в состоянии декомпенсации сахарного диабета.
После достижения компенсации всем пациенткам был проведен 4-недельный курс инфузий альфа-липоевой (тиоктовой) кислоты Эспа-липона в стандартной дозе (пациентки не получали препаратов альфа-липоевой или тиоктовой кислоты в анамнезе).
Уже через 21 день отмечен регресс кардиологической симптоматики. При проведении инфузионной терапии препаратом Эспа-липон не наблюдалось никаких побочных явлений. После инфузионного курса пациенток перевели на поддерживающую терапию препаратом Эспа-липон в дозе 600 мг в сутки курсом 3 месяца. На фоне терапии у 36,8% снижены дозы сахароснижающих препаратов, а 7,9% переведены на монотерапию препаратом группы метформина.
По результатам исследования сделан вывод: в комплекс медикаментозной коррекции женщин менопаузального возраста с СД 2 типа независимо от верифицированной кардиальной патологии необходимо включать препараты альфа-липоевой кислоты не только в инъекционной, но и таблетированной форме.
Эспа-липон является безопасным и эффективным препаратом при лечении пациенток с сахарным диабетом 2 типа и такими сопутствующими заболеваниями, как ИБС – стенокардия напряжения, дисгормональная кардиомиопатия и диабетическая вегетативная кардиальная нейропатия.
" id="sender_art_description" name = "SENDER_ART_DESCRIPTION" />