Крапивница: есть ли проблемы?
- Аннотация
- Статья
- Ссылки
Эпидемиология и классификация крапивницы
Крапивница представляет собой этиологически гетерогенное заболевание или синдром, основным клиническим проявлением которого является волдырь.
По данным K.D. Cooper [1], в настоящее время крапивницей страдают 15–25% популяции; у 25% из них отмечается хроническое течение заболевания [2]. Таким образом, хроническая крапивница встречается у 0,1–3% населения [3, 4]. Что касается возрастного и полового состава пациентов с крапивницей, известно, что взрослые ею болеют чаще, чем дети, а женщины – чаще мужчин [5]. Дебют заболевания приходится на 3–4-е десятилетие жизни. Существуют данные, что острая крапивница чаще встречается у людей с атопическими заболеваниями.
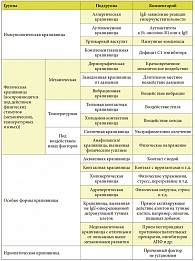
Классификации крапивницы, используемые в России и за рубежом, не имеют принципиальных отличий. Опубликованная в Российском национальном согласительном документе «Крапивница и ангиоотек: рекомендации для практических врачей» (2007) классификация крапивницы (табл.) основывается на Европейском (2006) и Британском (2007) согласительных документах по крапивнице.
В зарубежной литературе вместо термина «идиопатическая» крапивница используется термин «спонтанная». Отдельно рассматриваются пигментная крапивница (кожный мастоцитоз), наследственный или приобретенный ангиоотек (с преимущественным вовлечением системы комплемента), а также ангиоотек, вызванный другими механизмами развития заболевания. Крапивница может быть симптомом некоторых эпонимных синдромов: синдрома Макла – Веллса (нейросенсорная глухота, рецидивирующая крапивница, лихорадка, артрит, амилоидоз), синдрома Шницлера (моноклональная гаммапатия, рецидивирующая лихорадка, артрит), синдрома Глейча (эпизодический ангиоотек, IgM-гаммапатия, эозинофилия), синдрома Веллса (гранулематозный дерматит с эозинофилией).
Крапивница подразделяется также на острую (длительность заболевания составляет менее 6 недель) и хроническую (продолжительностью более 6 недель); изолированную или сопровождающуюся ангиоотеками.
В диагнозе, как правило, оценка степени тяжести крапивницы не приводится, но используется в клинических исследованиях. В Российском национальном согласительном документе «Крапивница и ангиоотек: рекомендации для практических врачей» (2007) предлагается классифицировать крапивницу по степени тяжести с учетом суммы баллов, отражающих интенсивность зуда и высыпаний [6].
Прогноз для больного крапивницей
Острая крапивница в большинстве случаев остается единственным и не требующим врачебного вмешательства эпизодом в жизни человека, тогда как хроническая крапивница может рецидивировать. Если хроническая крапивница персистирует более 6 месяцев, в последующие 10 лет ее симптомы сохраняются у 40% пациентов. Крапивница не является жизнеугрожающим или инвалидизирующим заболеванием. Случаи ангиоотека с локализацией в области гортани, представляющие опасность для жизни пациента, и гиповолемия как осложнение тяжелого обострения крапивницы и ангиоотека не определяют тяжести прогноза крапивницы в целом, так как встречаются очень редко.
Патогенез крапивницы
Вне зависимости от этиологического фактора, лидирующую роль в развитии главного симптома крапивницы – высыпании волдырей – играют тучные клетки. Активированные тучные клетки выделяют вазоактивные медиаторы, приводящие к появлению клинических симптомов заболевания [2]. Основным медиатором, вызывающим раздражение чувствительных нервов, расширение сосудов, повышение сосудистой проницаемости, является гистамин. Кроме того, появление волдырей и ангиоотеков связано с участием в патологическом процессе простагландина D₂, лейкотриенов, брадикинина, фактора активации тромбоцитов, триптазы, нейропептидов. Все это приводит к дополнительной вазодилатации и дегрануляции тучных клеток. Привлекаемые в место воспаления лимфоциты, эозинофилы и нейтрофилы вызывают дополнительное высвобождение гистамина из тучных клеток.
В случаях особой, аутоиммунной, формы, регистрируемой у 30–50% пациентов с хронической идиопатической крапивницей, присутствуют циркулирующие гистаминвысвобождающие антитела к иммуноглобулинам класса G (IgG) или иммуноглобулинам класса М (IgM), а также к высокоаффинным Fc-эпсилон-рецепторам 1-го типа (Fc-эпсилон-R1) на базофилах и тучных клетках или, реже, антитела к циркулирующим иммуноглобулинам класса Е (IgE) [7, 8].
Неаллергическая крапивница может быть связана с повышением концентрации гистамина при снижении его инактивации. Крапивница, вызванная нестероидными противовоспалительными препаратами (НПВП), связана с нарушением метаболизма арахидоновой кислоты [9, 10].
Крапивница может быть также связана с накоплением брадикинина, повышающего сосудистую проницаемость (прием ингибиторов ангиотензинпревращающего фермента (АПФ)) [11]. Нередко встречается крапивница, вызванная вирусами (гепатита B и C, Эпштейна – Барр), бактериями (cтрептококками, Helicobacter pylori), грибами, паразитами [12, 13]. Высказывается предположение, что инфекционные агенты вызывают развитие IgE-опосредованных и иммунокомплексных реакций, высвобождение медиаторов и активацию системы комплемента, в результате которых развивается крапивница [14].
Патоморфологическая картина крапивницы характеризуется периваскулярными инфильтратами, состоящими из лимфоцитов, моноцитов, тучных клеток, эозинофилов и нейтрофилов, отсутствием лейкоцитоклазии, эритроцитарной экстравазации, что отличает крапивницу от уртикарного васкулита и объясняет обратимость волдыря при крапивнице [15].
Клиническая картина
Основным клиническим симптомом крапивницы является высыпание волдырей, представляющих собой локальный отек сосочкового слоя дермы вследствие повышения проницаемости сосудов, вазодилатации и ускорения тока крови. Размер и форма волдыря бывают весьма разнообразными. В случае дермографической крапивницы форма и размер этого патологического элемента повторяют след травмирующего предмета (след шпателя, жгута и др.). Как правило, за время своей «жизни» патологические элементы увеличиваются, могут сливаться между собой, образуя причудливые фигуры, при этом возможна любая локализация основного элемента. Важным признаком волдыря при крапивнице является его полное разрешение в период до 24 часов, а также возникновение на любом участке кожи. Крупные волдыри могут превращаться в кольцевидные патологические элементы с просветом в центре. Как правило, высыпания возникают не одновременно; цвет волдыря варьирует от бледно-розового до красного.
У 50% больных крапивница сопровождается ангиоотеком, представляющим собой отек глубоких слоев дермы, подкожной клетчатки и подслизистого слоя (желудочно-кишечного тракта, урогенитального тракта, верхних дыхательных путей). Цвет кожи в месте отека может не изменяться, при надавливании на пораженную зону не остается следов, в зависимости от локализации ангиоотек может сопровождаться болезненностью, иногда – чувством распирания. Ангиоотек полностью разрешается в период до 72 часов. Наиболее частой локализацией ангиоотека являются веки, губы, ушные раковины, кисти, стопы, гениталии и другие места со скудной соединительной тканью, склонные к экссудации и аккумуляции тканевой жидкости. Ангиоотек может быть также изолированным проявлением.
Диагностика крапивницы
Анамнез и физикальное обследование пациента
При сборе анамнеза необходимо обратить внимание на наличие основного симптома – высыпание волдырей, а также на главную жалобу пациента – кожный зуд. Продолжительность «жизни» одного волдыря составляет от нескольких минут до нескольких часов, но не более 24 часов. Важно отметить, что при крапивнице волдырь исчезает бесследно. Отсутствие полного разрешения волдырей, наличие гемосидеринового окрашивания кожи дает основания предположить наличие уртикарного васкулита или иного заболевания. Наличие резидуальной гиперпигментации кожи, особенно на голенях, указывает на уртикарный васкулит; красновато-коричневые пятна, превращающиеся в волдыри после расчесывания, указывают на пигментную крапивницу; пальпируемая пурпура на нижних конечностях часто сопровождает васкулит.
В беседе с пациентом необходимо выяснить эффективность антигистаминных средств, связь обострения с приемом аспирина и/или НПВП, ингибиторов АПФ, других лекарств. Повторяющаяся острая крапивница часто связана с атопией (пищевая, лекарственная и др.). У каждого больного требуется выявить наличие физических стимулов обострения крапивницы. Наличие семейной истории заболеваемости крапивницей или уртикарным дермографизмом может указать на наследственные формы крапивницы. Сопутствующие хронические или острые заболевания, перенесенные хирургические вмешательства, переливания крови и ее компонентов, выезд в регионы с высоким риском заражения инфекционными или паразитарными заболеваниями, посещение ресторана, стресс могут указать на возможный этиологический фактор крапивницы. Причинами крапивницы могут быть также заболевания и состояния, ассоциированные с хронической крапивницей: аутоиммунный тиреоидит, вирусные инфекции (гепатит А и В), бактериальные инфекции (например, заболевания желудочно-кишечного тракта, вызванные Helicobacter pylori), паразитарные инвазии, грибковые поражения (кандидоз), неинфекционные хронические воспалительные процессы (гастрит, рефлюкс-эзофагит, холецистит), аутоиммунные или онкологические заболевания.
Диагностику крапивницы производят по результатам визуального осмотра пациента, применение лабораторных исследований необходимо только для выявления причины заболевания (эпизод острой крапивницы не требует лабораторной диагностики).
Диагностика различных видов крапивницы
При диагностике крапивницы необходимо учитывать возможность проявления атопии. В редких случаях атопия может быть причиной хронической идиопатической персистирующей крапивницы, однако ее необходимо исключить у пациентов с интермиттирующими симптомами. При физической крапивнице обследование направлено на определение подтипа заболевания с помощью провокационных проб с анализом пороговых уровней физических триггеров. Такими тестами могут быть штриховое раздражение кожи шпателем, физические упражнения, проба с теплой водой, ходьба в течение 20 минут с грузом 6–7 кг, подвешенным на плечо, облучение кожи светом разной длины волны. Необходима предварительная отмена антигистаминных средств до проведения тестов.
Основные лабораторные исследования при хронический идиопатической крапивнице
В связи с гетерогенностью заболевания при хронической крапивнице может потребоваться большой объем обследования, что, однако, не является общим правилом, а диктуется конкретной клинической ситуацией. Всем больным показано исследование клинического анализа крови, общего анализа мочи, биохимического анализа крови (уровни С-реактивного белка (СРБ), общего белка, билирубина общего и прямого, уровни аланиновой трансаминазы (АЛТ), аспарагиновой трансаминазы (АСТ), глюкозы). По показаниям проводятся следующие виды обследования: ревмопробы на антинуклеарные антитела (АНА), СРБ, криопреципитины; биохимический анализ крови на гормоны щитовидной железы (антитела к тиреоглобулину и тиреоидной пероксидазе); выявление Helicobacter pylori; эзофагогастродуоденоскопия (ЭГДС); бактериологические посевы на флору со слизистых оболочек ротоглотки и других возможных очагов хронической инфекции; бактериологическое исследование фекалий; паразитологическое обследование (копроовоцистоскопия, дифференциальное выявление антител к антигенам токсокар, эхинококка, описторхиса, трихинеллы); ультразвуковое исследование органов брюшной полости; кожный тест с аутологичной сывороткой при подозрении на аутоиммунную крапивницу.
Вирусологическое обследование (определение маркеров вирусных гепатитов В и С) проводится как при наличии соответствующего анамнеза, так и в рамках рутинного обследования больного даже без специальных показаний, так же как и выявление антител к вирусу иммунодефицита человека (ВИЧ), реакция Вассермана с кардиолипиновым антигеном.
Консультации специалистов могут быть показаны для выявления заболеваний, ассоциированных с хронической крапивницей, для интерпретации полученных (специфических) анализов, коррекции проводимого лечения. Биопсия кожи показана при подозрении на уртикарный васкулит. Клинически значимые находки могут служить основанием для сокращения объема обследования в случае положительного ответа на терапию.
Дифференциальный диагноз
Крапивницу дифференцируют в первую очередь с уртикарным васкулитом, для которого характерно повышение скорости оседания эритроцитов (СОЭ), СРБ, длительное (более 36 часов) сохранение патологических элементов, болезненность в месте возникновения этих элементов, артралгии, симптомы поражения других органов.
Уртикарный васкулит может сопровождаться ангионевротическими отеками. Гипокомплементемия, сочетающаяся с уртикарным васкулитом, ухудшает прогноз и подтверждает диагноз системного заболевания. При анафилактических реакциях, сопровождающихся крапивницей, у больных наблюдаются другие признаки атопии (бронхоспазм, ринит, конъюнктивит и др.), удается проследить атопический анамнез, характерен короткий период после экспозиции аллергенов.
Контактная крапивница характеризуется появлением волдыря в месте воздействия провоцирующего фактора.
Зудящие пятна и уртикарные папулы у беременных встречаются в III триместре беременности, исчезают после родов.
При кожном мастоцитозе у больных обнаруживаются фиксированные пятна светло-коричневого цвета, при расчесывании которых или после попадания в организм гистаминолибераторов, а также после ужаления пчелами и осами развиваются покраснение, отек, зуд – проявления, напоминающие волдырную реакцию.
Терапия крапивницы
Выделяют два основных направления в ведении больных крапивницей. Первое заключается в выявлении и устранении причин заболевания и/или триггерных факторов, второе – лекарственное лечение, направленное на купирование симптомов.
Устранение причин и триггеров
Больному крапивницей показано соблюдение гипоаллергенной диеты с исключением предполагаемых и/или облигатных аллергенов, пищевых добавок, натуральных салицилатов. В случае выявленного пищевого аллергена устранение его из пищевого рациона приводит к улучшению через 24–48 часов. В случае псевдоаллергической реакции улучшение на фоне гипоаллергенной диеты наступает через 2–3 недели. Неэффективность строгой элиминационной диеты в течение 1 месяца является показанием к ее отмене.
В случае индуцированной крапивницы показано устранение или уменьшение воздействия физических факторов обострения заболевания. Например, больные холодовой крапивницей должны адекватно одеваться, не употреблять холодные напитки и продукты питания. В случае замедленной крапивницы от давления следует использовать амортизаторы для уменьшения силы давления, не носить тесную обувь, давящую одежду. При солнечной крапивнице показано применение фотозащитных средств, одежды, головных уборов. Подозреваемые лекарственные препараты должны быть исключены и/или заменены на медикаменты других групп. Больным с ангионевротическим отеком, получающим ингибиторы АПФ, предлагаются гипотензивные средства других групп. НПВП часто ухудшают течение заболевания, поэтому больным с обострением крапивницы рекомендуется не применять эти препараты без строгих показаний либо заменить их на лекарственные средства других групп.
В случае выявленной инфекционной патологии рекомендуется провести эрадикационную терапию, например Helicobacter pylori-ассоциированного гастрита [16], паразитарных инфекций, воспалительных заболеваний ЛОР-органов, полости рта.
У больных аутоиммунной крапивницей патогенетическим лечением является удаление функциональных анти-Fc-эпсилон-R1-альфа- и анти-IgE-антител.
Опыт применения плазмафереза у небольшой группы больных с аутоиммунной крапивницей, торпидной к другим методам лечения, невелик, полученные результаты можно оценить как скромные. В качестве альтернативы могут использоваться циклоспорин, подавляющий образование аутоантител, и иммуноглобулин в высоких дозах, вводимый внутривенно.
Медикаментозное лечение крапивницы
Главной целью симптоматической терапии крапивницы является уменьшение воздействия медиаторов тучных клеток на органы-мишени. Многие симптомы крапивницы связаны с взаимодействием гистамина с Н₁-рецепторами эндотелиальных клеток и чувствительных нервных окончаний и проявляются развитием волдырей, зуда и эритемы. На сегодняшний день основным средством лекарственной терапии крапивницы являются Н₁-антагонисты. Более того, Н₁-антигистаминные средства являются единственными препаратами, официально рекомендованными для лечения крапивницы. На фоне терапии этими препаратами хороший или отличный эффект отмечается у 44–91% пациентов со всеми типами крапивницы и у 55% пациентов с хронической идиопатической крапивницей [17]. Все известные на сегодняшний день Н₁-антигистаминные препараты действуют как обратные агонисты, стабилизируя неактивную конформацию Н₁-рецептора. Н₁-антагонисты снижают зуд, количество волдырей и их размеры, а также время от появления до исчезновения волдыря.
Антигистаминные препараты применяются для лечения крапивницы с 1950-х гг. Препаратам первого поколения присущи выраженные антихолинергический эффект и седативное действие на центральную нервную систему. Эти эффекты продолжаются более 12 часов, в то время как противозудное действие длится не более 4–6 часов. Продлить и усилить антихолинергические эффекты этих препаратов могут ингибиторы моноаминооксидазы. Следует учитывать, что седативные антигистаминные средства взаимодействуют с алкоголем и препаратами центрального действия, такими как анальгетики, снотворные и седативные средства и препараты, улучшающие настроение. Кроме того, антигистаминные препараты первого поколения оказывают влияние на способность к обучению и функциональную активность. Рандомизированных клинических исследований эффективности и безопасности антигистаминных лекарственных средств первого поколения не существует, и в настоящее время применять эти седативные антигистаминные средства в качестве препаратов первой линии лечения крапивницы не рекомендуется [18].
К преимуществам Н₁-антигистаминных средств второго поколения можно отнести высокое сродство к Н₁-рецепторам, быстрое начало и длительность действия, незначительный седативный эффект или его отсутствие, возможность длительного приема без эффекта привыкания, возможность однократного суточного приема, отсутствие связи абсорбции препарата с приемом пищи.
При лечении крапивницы антигистаминные препараты назначаются в режиме постоянного приема, а не по требованию. В начале лечения их следует принимать в дозах, указанных в инструкции по медицинскому применению препарата. В Европейском согласительном документе по ведению крапивницы/ангиоотека содержится рекомендация по увеличению дозы неседативных антигистаминных препаратов до 4-кратной в случае недостаточного эффекта рекомендованной дозы [18]. Такое назначение в каждой клинической ситуации должно быть строго обосновано с привлечением консилиума специалистов и взятием информированного согласия у больного [18].
В случае тяжелого обострения крапивницы, тяжелого течения острой крапивницы или неэффективности проводимой терапии используются глюкокортикостероиды [19]. Существует настоятельная рекомендация по возможности не назначать их на длительный срок.
Циклоспорин можно рассматривать в качестве третьей линии терапии тяжелых случаев хронической идиопатической крапивницы. Эффективность циклоспорина обнаружена у большинства пациентов с положительной кожной пробой с аутологичной сывороткой. Препарат следует назначать только пациентам с тяжелой крапивницей, рефрактерной к антигистаминным средствам в любых дозах.
У некоторых пациентов с хронической крапивницей, холинергической крапивницей, холодовой крапивницей и солнечной крапивницей установлена высокая эффективность омализумаба [18]. Антагонисты фактора некроза опухоли альфа (ФНО-альфа) и внутривенный иммуноглобулин, эффективные в отдельных случаях, рекомендуется применять только в специализированных центрах при неэффективности всех других методов лечения (например, антагонисты ФНО-альфа – при замедленной крапивнице от давления, а внутривенный иммуноглобулин – при хронической спонтанной крапивнице) [18].
Эффективность многих альтернативных методов лечения, относящихся в основном ко второй линии терапии крапивницы, имеет очень слабую доказательную базу. Это касается монотерапии кетотифеном, монтелукастом, варфарином и гидроксихлорохином. Доказательства эффективности оксатомида, доксепина и нифедипина получены из старых исследований очень низкого уровня доказательности. Эффективность дапсона, сульфасалазина, метотрексата, интерферона, плазмафереза и внутривенного иммуноглобулина продемонстрирована только в неконтролируемых исследованиях или сериях случаев [18], то же касается применения Н₂-антигистаминных препаратов. Теоретически их применение рационально, поскольку гистамин вызывает те же симптомы (кроме зуда) через Н₂-рецепторы на посткапиллярных венулах, хотя его сродство к Н₂-рецепторам сосудов значительно меньше, чем к Н₁-рецепторам. Доказательства эффективности совместного приема Н₁- и Н₂-антагонистов слабые. Широко распространенное в России лечение крапивницы гистаглобулином не подкреплено доказательной базой. Если внимательно прочитать инструкции по медицинскому применению всех вышеупомянутых лекарственных средств, то крапивница и ангиоотеки как показание для применения указаны только для антигистаминных и стероидных препаратов. По этой причине подбор медикаментозной терапии в случаях торпидной к проводимой терапии крапивницы должен осуществляться специалистом.
Особые группы пациентов
У детей антигистаминные препараты первого поколения могут вызвать парадоксальную реакцию центральной нервной системы в виде раздражительности, нервозности, возбуждения и судорог [20]. Кроме того, применение антигистаминных препаратов первого поколения у детей ассоциируется со снижением когнитивной функции [21]. Антигистаминные препараты первого поколения бывают причиной угнетения дыхания и остановки дыхания во сне у здоровых детей и наркотической зависимости у подростков. Неседативные Н₁-антигистаминные средства нельзя применять у детей в возрасте менее 6 месяцев, в то время как рекомендации по применению антигистаминных препаратов первого поколения не столь однозначны, так как они были зарегистрированы, когда стандарты GCP (Good Clinical Practice) для фармацевтических компаний были менее строгими.
В силу вышесказанного у детей следует применять антигистаминные препараты второго поколения (лоратадин, дезлоратадин, цетиризин, левоцетиризин), которые предлагаются в виде сиропов и в таблетках меньшей дозы (фексофенадин), позволяющих менять дозировку в зависимости от возраста ребенка [18].
Согласно классификации Федерального агентства по надзору за лекарствами и пищевыми продуктами (Food and Drug Administration, FDA) США, цетиризину, левоцетиризину и лоратадину присвоена категория риска для беременных – В (данных о вреде плоду в испытаниях на животных не имеется, но нет доказательств безопасности для человека), а фексофенадину и дезлоратадину – категория С (имеются доказательства вреда, наносимого плоду, или нет доступных исследований на животных и нет доказательств безопасности для человека) [22]. Фексофенадин и лоратадин можно применять во время кормления грудью, тогда как применение цетиризина не рекомендуется по причине экскреции препарата в материнское молоко [23].