количество статей
6422
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Метформин демонстрирует новые грани и все больше укрепляет свои позиции препарата первого выбора в лечении сахарного диабета
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эндокринология" №4 (35)
- Аннотация
- Статья
- Ссылки
- English
Согласно международным рекомендациям, метформин – первый в списке пероральных сахароснижающих препаратов, рекомендованных к использованию у больных сахарным диабетом 2 типа, и наиболее востребованный препарат на всех этапах лечения. Несмотря на то что метформин применяется в клинической практике на протяжении долгого времени, механизмы его действия до конца не изучены. На примере метформина пролонгированного действия (Глюкофаж® Лонг) автор излагает современные воззрения на механизм действия метформина, акцент делается на его метаболических и гемодинамических эффектах.
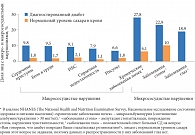
Рис. 1. Частота сердечно-сосудистых и цереброваскулярных заболеваний у больных СД 2 типа и у лиц с нормальным уровнем сахара крови, по данным исследования NHANES
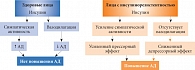
Рис. 2. Роль инсулина в развитии АГ
![Рис. 3. Алгоритм сахароснижающей терапии больных СД 2 типа (ADA и EASD, 2012), адаптировано по [12]](/upload/resize_cache/iblock/402/195_350_1/402be2adf4bc8d9df8d536d6c06a351c.jpg)
Рис. 3. Алгоритм сахароснижающей терапии больных СД 2 типа (ADA и EASD, 2012), адаптировано по [12]
![Рис. 4. Метформин пролонгированного действия однократного применения (система GelShields® – диффузия через гелевый барьер), адаптировано по [16]](/upload/resize_cache/iblock/3f0/195_350_1/3f0fc2efb403d9e07133b527084233d0.jpg)
Рис. 4. Метформин пролонгированного действия однократного применения (система GelShields® – диффузия через гелевый барьер), адаптировано по [16]
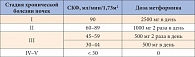
Таблица. Расчет дозы метформина при лечении пациентов с СД и хронической болезнью почек
В ХХI веке большую тревогу мировой медицинской общественности вызывает неуклонный рост заболеваемости сахарным диабетом (СД) и частоты его серьезных осложнений со стороны сердечно-сосудистой системы. Наибольшие опасения связаны с повышением заболеваемости артериальной гипертонией (АГ), ожирением и СД 2 типа в экономически развитых странах. При этом известно, что в популяции больных СД доля лиц с СД 2 типа достигает 90%, и почти все они, за редким исключением, страдают сопутствующими заболеваниями. Чаще всего у пациентов с СД отмечается ожирение, преимущественно висцеральное.
Висцеральное ожирение является не только мощным модифицируемым фактором риска СД 2 типа, но и основным предиктором сопряженных с ожирением заболеваний и состояний. По сути, это маркер метаболического синдрома, который представляет собой кластер гормональных и метаболических нарушений, объединенных общим патофизиологическим механизмом – инсулинорезистентностью (ИР) [1, 2]. Научные изыскания последних десятилетий доказали зависимость метаболических процессов от чувствительности периферических тканей к инсулину [3]. ИР, как ключевое звено патогенеза СД 2 типа, является фактором развития АГ, ишемической болезни сердца (ИБС), инфаркта миокарда, мужского и женского бесплодия, рака толстой и прямой кишки, рака шейки матки, яичников, молочных желез, заболеваний опорно-двигательного аппарата (рис. 1). Известно, что СД 2 типа – причина преждевременной смерти и ранней инвалидизации населения развитых стран. Вероятность неблагоприятного исхода у больных СД 2 типа так же высока, как и у лиц с ИБС и постинфарктным кардиосклерозом. Главными причинами смерти и инвалидизации больных СД 2 типа являются сердечно-сосудистые заболевания, при этом осложнения ИБС среди причин смерти занимают лидирующие позиции. СД 2 типа ускоряет развитие атеросклероза, который чаще возникает до появления клинических признаков и диагностики гипергликемии [4–6]. Так, среди больных СД 2 типа сердечно-сосудистая заболеваемость и смертность в 3 раза выше, чем среди людей того же возраста, не страдающих СД. Известно, что примерно 60–75% смертельных исходов у больных СД 2 типа вызвано коронарным атеросклерозом, 10–25% – церебральным и периферическим атеросклерозом. Кроме того, СД 2 типа является ведущей причиной потери зрения, развития терминальных стадий почечной недостаточности, нетравматических ампутаций.
При диагностике СД 2 типа чаще характеризуется гиперсекрецией инсулина бета-клетками поджелудочной железы на фоне развития ИР. Большинство последствий ИР, в частности АГ, обусловлено именно гиперсекрецией инсулина, что показано на рис. 2.
У больных СД 2 типа секреция инсулина постепенно снижается, в среднем на 50%, а чувствительность к инсулину – на 70% [7]. В целом при СД 2 типа секреция инсулина недостаточна по отношению к нарастающей гипергликемии. Наибольшая диспропорция между секрецией инсулина и потребностью в нем возникает после приема пищи [8].
Другим важным патофизиологическим механизмом является ИР периферических тканей – печени, мышечной и жировой. Определенную роль в ее развитии играют дефекты рецепторов инсулина (уменьшение их количества и аффинности, или сродства, к инсулину) и патология транспортеров глюкозы. Необходимым условием для проникновения глюкозы в клетку является нормальное функционирование системы транспортеров глюкозы. ИР печени сопровождается снижением синтеза гликогена, активизацией глюконеогенеза и гликогенолиза. Физиологическая реакция печени на гиперинсулинемию заключается в уменьшении продукции глюкозы. Длительное время ИР компенсируется нефизиологической гиперинсулинемией, но в дальнейшем этот механизм утрачивается, и печень избыточно продуцирует глюкозу, что приводит к гипергликемии натощак. При СД 2 типа продукция глюкозы печенью продолжается, несмотря на пищевую нагрузку, и в сочетании с относительной недостаточностью выброса инсулина приводит также и к постпрандиальной гипергликемии. В связи с вышесказанным оптимизация подходов к диагностике и терапии СД 2 типа является важной проблемой современной медицины.
Первостепенной задачей лечения пациентов с СД 2 типа является компенсация заболевания на протяжении длительного времени. Традиционная терапия СД 2 типа включает диету и физические нагрузки, изменение образа жизни, фармакотерапию, обучение больных, а также профилактику и лечение осложнений [2, 9, 10]. Следует отметить, что при недостижении целевых показателей гликемии важно своевременно изменить терапию, выбрав оптимальный вариант для предупреждения осложнений СД.
В декабре 2006 г. Генеральная Ассамблея Организации Объединенных Наций (ООН) приняла резолюцию 61/225, в которой признано, что СД является хроническим, изнурительным, требующим больших расходов и сопровождающимся тяжелыми осложнениями заболеванием, которое создает большую угрозу для семей, государств и всего мира [11]. Согласно рекомендациям Американской диабетической ассоциации (American Diabetes Association – ADA) и Европейской ассоциации по изучению сахарного диабета (European Association for the Study of Diabetes – EASD), метформин – первый в списке пероральных препаратов, рекомендованных к использованию у больных СД 2 типа (рис. 3). Такой же позиции придерживается и Международная диабетическая федерация (International Diabetes Federation IDF). Сегодня метформин – наиболее востребованный препарат в лечении СД 2 типа, применяемый на всех этапах терапии.
Повышая чувствительность ткани печени и периферических тканей к эндогенному инсулину, метформин напрямую не влияет на секрецию инсулина [13–15]. Не оказывая прямых эффектов на бета-клетки, метформин опосредованно увеличивает секрецию инсулина и способствует сохранению функциональной активности бета-клеток, снижая глюкозо- и липотоксичность. Кроме того, метформин изменяет фармакодинамику инсулина за счет уменьшения соотношения связанного инсулина к свободному и повышения соотношения инсулина к проинсулину. При этом на фоне уменьшения ИР снижается базальный уровень инсулина в сыворотке крови. Благодаря всем указанным эффектам метформина происходит снижение уровня глюкозы в крови пациента без риска гипогликемических состояний, что является несомненным достоинством препарата.
Метформин абсорбируется преимущественно в верхних отделах желудочно-кишечного тракта (ЖКТ), в его нижних отделах всасывания практически не происходит. Абсолютная биодоступность метформина cоставляет 50–60%. Всасывание метформина в тонкой кишке является «насыщающимся»: при увеличении концентрации препарата в просвете кишечника выше порогового уровня происходит «насыщение всасывания» и значительная часть метформина проходит мимо «окна абсорбции», то есть не всасывается вовсе. Таким образом, уровень всасывания метформина из ЖКТ зависит от скорости эвакуации препарата из желудка. Метформин необходимо принимать 2–3 раза в сутки, что нередко приводит к снижению приверженности пациентов лечению. Отчасти это обусловлено полипрагмазией: для лечения сопутствующих заболеваний больные вынуждены одновременно принимать 5–6 препаратов с несовпадающими режимами дозирования – в разное время суток, до, после либо во время еды. Кроме того, у 20–30% пациентов на фоне применения метформина могут возникать нежелательные явления со стороны ЖКТ, что также способствует снижению приверженности лечению и требует уменьшения суточной дозы препарата, а у 5–10% пациентов интенсивность нежелательных явлений становится причиной отмены метформина.
Большинства из этих недостатков лишен недавно разработанный препарат Глюкофаж® Лонг, представляющий собой уникальную форму метформина пролонгированного действия. Это единственный препарат метформина, который можно применять один раз в сутки. Глюкофаж Лонг создан благодаря оригинальной запатентованной технологии – диффузионной системе ГельШилдс (GelShields). Таблетка Глюкофажа Лонг представляет собой двойную гелевую гидрофильную систему: внешний плотный аморфный полимер, не содержащий метформин, окружает расположенные в нем гранулы внутреннего полимера, содержащие метформин (рис. 4). После приема препарата внешний полимер впитывает воду и набухает, вследствие чего таблетка в желудке превращается в гелеобразную массу. Метформин медленно проникает через внешний полимерный гель, высвобождаясь из таблетки, и попадает в кровоток. При этом таблетка дольше задерживается в желудке, обеспечивая контролируемое выделение метформина в ЖКТ посредством диффузии из гелевой таблетки. После приема Глюкофажа Лонг 90% препарата высвобождается в течение 10 часов, относительно независимо от рН и моторики ЖКТ, а система GelShields обеспечивает более медленное, ровное и длительное поступление метформина, без начального быстрого повышения концентрации препарата в плазме.
Несмотря на то что метформин на протяжении долгого времени является единственным препаратом, повышающим чувствительность к инсулину, детальные механизмы его действия до конца не ясны. Известно, что у больных СД 2 типа метформин оказывает гипогликемический эффект в основном за счет снижения в 2–3 раза повышеннной у них продукции глюкозы печенью. Исследования in vivo и in vitro показали, что этот механизм действия препарата связан с подавлением процессов глюконеогенеза и в меньшей степени гликогенолиза, что приводит к снижению уровня гликемии натощак на 25–30%. Последствия повышенной продукции глюкозы печенью в ночное время у больных СД 2 типа крайне неблагоприятны по причине стимуляции процессов атерогенеза и развития резистентности к действию сахароснижающих препаратов в течение дня. За эти эффекты ответственны несколько механизмов, и основное действие метформина осуществляется на уровне митохондрий гепатоцитов. Подавляя клеточное дыхание, метформин ингибирует глюконеогенез и вызывает экспрессию транспортеров глюкозы с последующим улучшением утилизации глюкозы. В изолированных гепатоцитах крыс метформин снижает внутриклеточную концентрацию аденозинтрифосфата, подавляет активность пируваткарбоксилазы, фосфоенолпируват-карбоксикиназы и стимулирует конверсию пирувата в аланин [17]. Кроме того, на уровне гепатоцитов метформин селективно стимулирует субстрат инсулинового рецептора IRS-2, что вызывает его активацию и увеличение поглощения глюкозы посредством повышения транслокации белка – переносчика глюкозы GLUT 1 [18, 19]. Наряду с этим возрастает утилизация глюкозы скелетными мышцами и жировой тканью, что способствует повышению чувствительности тканей к инсулину на 18–50%. Оказывая влияние на всасывание углеводов в ЖКТ, замедляя его скорость, а также снижая аппетит больного, метформин способствует уменьшению постпрандиальной гликемии. Кроме того, препарат значительно повышает утилизацию глюкозы в кишечнике, усиливая в нем анаэробный гликолиз, как в состоянии насыщения, так и натощак. В связи с этим кишечные эффекты метформина вносят существенный вклад в предотвращение постпрандиальных пиков гликемии, ассоциированных с риском преждевременной смерти от сердечно-сосудистых заболеваний. В результате терапии метформином постпрандиальная гликемия снижается в среднем на 20–45%.
Немаловажно, что лечение метформином сопровождается снижением висцеро-абдоминального отложения жира. Поскольку подавляющее большинство больных СД 2 типа имеют избыточную массу тела, первоочередной задачей терапии является снижение и поддержание нормальной массы тела. Во многих случаях на фоне приема метформина у тучных пациентов с СД 2 типа отмечается снижение массы тела или отсутствие ее увеличения. Отметим, что применение производных сульфонилмочевины, напротив, обычно вызывает увеличение массы тела на 3–4 кг.
Метформин обладает и рядом других метаболических эффектов, включая влияние на жировой обмен [2, 20]. Лечение бигуанидами оказывает благоприятный эффект на метаболизм липидов плазмы, что обусловлено гиполипидемическим и антиатерогенным действием [21]. Метформин обладает способностью снижать окисление свободных жирных кислот (СЖК) на 10–30%. Уменьшая концентрацию СЖК на 10–17%, он не только повышает чувствительность к инсулину, но и способствует восстановлению нарушенной секреции инсулина [7, 22]. На уровне жировой ткани метформин снижает окисление СЖК, усиливая их реэтерификацию и подавляя липолиз. Повышенная концентрация СЖК у больных СД 2 типа оказывает липотоксическое действие на уровне бета-клеток. В скелетных мышцах избыток СЖК подавляет активность пируватдегидрогеназы, а также нарушает транспорт и фосфорилирование глюкозы. Повышенная концентрация СЖК на уровне печени стимулирует ранние этапы глюконеогенеза.
Лечение метформином сопровождается уменьшением концентрации триглицеридов на 10–20% и, как следствие, снижением печеночного синтеза и повышением клиренса липопротеинов очень низкой плотности (ЛПОНП). Снижение поступления СЖК к печени, синтеза триглицеридов и повышение чувствительности к инсулину сопровождается уменьшением отложения жира в этом органе. Кроме того, уменьшение концентрации и окисления СЖК способствует улучшению профиля действия эндогенного инсулина, что можно наблюдать у больных СД 2 типа на фоне лечения метформином. Снижая уровень СЖК, метформин улучшает не только чувствительность тканей к инсулину, но и секрецию инсулина, а также характеризуется протективными эффектами в отношении липо- и глюкозотоксичности. Кроме того, метформин способствует увеличению концентрации липопротеинов высокой плотности (ЛПВП), уменьшает концентрацию хиломикронов и их остатков в постпрандиальный период. Многие из этих эффектов метформина обусловлены уменьшением ИР.
Снижение сердечно-сосудистой заболеваемости и смертности является одной из основных целей терапии СД 2 типа. Наряду с хорошо известным гипогликемическим действием метформин обладает целым рядом кардиопротективных эффектов. Первым крупным исследованием, подтвердившим кардиопротективную эффективность метформина у больных СД 2 типа, явилось Британское проспективное многоцентровое рандомизированное исследование (United Kingdom Prospective Diabetes Study – UKPDS) [23]. Его результаты показали, что применение метформина, в отличие от лечения препаратами сульфонилмочевины, достоверно снижает риск сосудистых осложнений на 40%.
В последние годы появилось много интересных данных о гемодинамических эффектах метформина, которые свидетельствуют о значимой роли препарата в профилактике и замедлении прогрессирования сердечно-сосудистых заболеваний. Так, метформин положительно влияет на систему гемостаза и реологию крови, обладает способностью не только тормозить агрегацию тромбоцитов, но и снижать риск образования тромбов [7, 13, 20]. Недавние исследования показали улучшение процессов фибринолиза под влиянием терапии метформином, что обусловлено снижением уровня ингибитора активатора плазминогена 1 (ИАП-1), инактивирующего тканевой активатор плазминогена [24]. Кроме того, метформин имеет и непрямой механизм снижения уровня ИАП-1. Адипоциты висцеральной жировой ткани продуцируют значительно больше ИАП-1, чем адипоциты подкожно-жировой клетчатки, а терапия метформином способствует уменьшению массы висцерального жира.
Важно отметить, что in vitro метформин оказывает антиатеросклеротическое действие на ранних стадиях развития атеросклероза, нарушая адгезию моноцитов, их трансформацию и способность захватывать липиды [22]. Метформин тормозит включение липидов в сосудистую стенку и пролиферацию гладкомышечных клеток сосудов. Вазопротективные эффекты метформина заключаются в нормализации цикла сокращения/расслабления артериол, уменьшении проницаемости сосудистой стенки и торможение процессов неоангиогенеза, восстановлении функции пейсмейкерных клеток, регулирующих циклическую вазодвигательную активность [7, 13]. На фоне терапии метформином повышается транспорт глюкозы в эндотелии и гладких мышцах сосудов, а также в мышце сердца. Кроме того, метформин обладает антиоксидантной активностью, обусловленной торможением клеточных окислительных реакций, в том числе и окислительного гликозилирования белков [24].
Таким образом, метформин не только оказывает гипогликемизирующее действие, но и влияет на многочисленные факторы риска сердечно-сосудистых заболеваний, имеющиеся у большинства больных СД 2 типа.
Риск развития гипогликемии на фоне терапии метформином практически отсутствует, поскольку препарат не стимулирует продукцию инсулина бета-клетками [7, 25]. Идеальный пациент для инициации терапии метформином – это больной СД 2 типа с избыточной массой тела или ожирением и нормальной функцией почек (концентрация креатинина крови < 132 ммоль/л у мужчин и < 123 ммоль/л у женщин).
В клинической практике эффективной терапевтической схемой также является комбинация метформина и инсулина, которая значительно повышает чувствительность к инсулину без риска увеличения массы тела. Кроме того, добавление метформина к инсулинотерапии сопровождается снижением суточной дозы инсулина на 17–30% и риска гипогликемий. Метформин комбинируют с препаратами инсулинов короткого (сверхкороткого), средней продолжительности действия, а также с готовыми смесями инсулина.
Метформин остается препаратом первой линии для лечения пациентов с СД 2 типа даже в случае снижения функции почек. Так, при скорости клубочковой фильтрации (СКФ) 60–30 мл/мин/1,73м2 доза метформина должна быть снижена в 2 раза; отмена препарата требуется при СКФ ниже 30 мл/мин/1,73м2 [26]. При лечении пациентов с хронической болезнью почек дозу метформина рассчитывают в зависимости от стадии заболевания, отмена препарата требуется при СКФ < 30 мл/мин/1,73м2 (таблица).
Эффективность и безопасность применения метформина изучали в когортном исследовании, основанном на данных Регистра пациентов с сахарным диабетом Швеции, которое проводилось с июля 2004 г. по декабрь 2010 г. В нем участвовали 51 675 больных СД с разным состоянием функции почек, средний период наблюдения составил 3,9 года [27]. В результате было показано, что терапия метформином, по сравнению с другими сахароснижающими препаратами, у пациентов с СКФ 45–60 мл/мин/1,73м2 сопровождалась меньшим риском развития ацидоза/тяжелых инфекций (скорректированный относительный риск (ОР) составил 0,85; 95% доверительный интервал (ДИ) 0,74–0,97) и смерти от любых причин (ОР = 0,87; 95% ДИ 0,77–0,99). У пациентов с СКФ 30–45 мл/мин/1,73м2 не отмечено повышения риска смерти от любых причин, ацидоза/тяжелых инфекций или сердечно-сосудистых заболеваний. Преимущества метформина превалировали над возможными рисками.
Помимо этого доказано, что сердечная недостаточность не является противопоказанием к назначению метформина пациентам с СД 2 типа. Напротив, метформин снижает частоту новых случаев сердечной недостаточности и даже повышает выживаемость пациентов с сердечной недостаточностью [28]. Предметом дальнейшего изучения остается вопрос о том, сохраняется ли в дальнейшем преимущество в выживаемости у пациентов с сердечной недостаточностью при длительном применении метформина и кому терапия метформином принесет максимальную пользу. В одном из исследований было продемонстрировано, что применение метформина пациентами с СД 2 типа и сердечной недостаточностью сопровождалось снижением смертности от любых причин на протяжении 2,8 года наблюдения [29]. Вот один из возможных механизмов такого эффекта: предполагается, что активация АМФК (5'АМФ-зависимая протеинкиназа) приводит к образованию оксида азота. Это сопровождается улучшением функции эндотелия и поддержанием фракции выброса левого желудочка, уменьшением дилатации левого желудочка и снижением апоптоза. Увеличение числа белков – переносчиков глюкозы GLUT 1 и GLUT 4 способствует повышению поглощения глюкозы, в том числе сердечной мышцей. Восстановление окисления глюкозы улучшает энергообеспечение миокарда и подавляет перекисное окисление СЖК, что в конечном счете приводит к уменьшению фиброза [28].
Недавно большой интерес ученых, в том числе онкологов, вызвал ретроспективный анализ, выявивший антиканцерогенный эффект метформина. Результаты эпидемиологических ретроспективных исследований свидетельствуют о возможной связи между приемом метформина и снижением риска развития злокачественных опухолей. Полученные данные должны инициировать проведение рандомизированных контролируемых исследований с тем, чтобы подтвердить или опровергнуть это свойство метформина [30].
1. Старостина Е.Г., Древаль А.В. Бигуаниды в лечении сахарного диабета. М.: Медпрактика, 2000. 104 с.
2. Betteridge D.J. Lipid-lowering trials in diabetes // Curr. Opin. Lipidol. 2001. Vol. 12. № 6. P. 619–623.
3. Дедов И.И., Мельниченко Г.А., Фадеев В.Ф. Эндокринология: учебник для вузов. М.: ГЭОТАР-Медиа, 2007. 432 с.
4. Hayden J.M., Reaven P.D. Cardiovascular disease in diabetes mellitus type 2: a potential role for novel cardiovascular risk factors // Curr. Opin. Lipidol. 2000. Vol. 11. № 5. P. 519–528.
5. James R.W. Diabetes and other coronary heart disease risk equivalents // Curr. Opin. Lipidol. 2001. Vol. 12. № 4. P. 425–431.
6. Мкртумян А.М., Бирюкова Е.В. Высокоселективный ингибитор ДПП-4 – саксаглиптин – серьезный прорыв в терапии диабета 2 типа // Медицинский совет. 2011. № 7–8. С. 28–33.
7. McFarlane S.I., Banerij M., Sowers J.R. Insulin resistance and cardiovascular disease // J. Clin. Endocrinol. Metab. 2001. Vol. 86. P. 713–718.
8. Мкртумян А.М., Бирюкова Е.В. Метформин эффективно влияет на все компоненты метаболического синдрома. В чем секрет? // Болезни сердца и сосудов. 2007. № 2. С. 31–35.
9. Арутюнов Г.П. Сахарный диабет и атеросклероз. Какова оптимальная стратегия сдерживания атеросклеротического процесса? // Сердце. 2004. Т. 3. № 1 (13). С. 36–40.
10. Salpeter S.R., Greyber E., Pasternak G.A., Salpeter E.E. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus: systematic review and meta-analysis // Arch. Intern. Med. 2003. Vol. 163. № 21. P. 2594–2602.
11. Резолюция, принятая Генеральной Ассамблеей 20 декабря 2006 года // http://daccess-dds-ny.un.org/doc/UNDOC/GEN/N06/507/89/PDF/N0650789.pdf?OpenElement
12. Inzucchi S.E., Bergenstal R.M., Buse J.B. et al. Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD) // Diabetes Care. 2012. Vol. 35. № 6. P. 1364–1379.
13. Davidson M.B., Peters A.L. An overview of metformin in the treatment of type 2 diabetes mellitus // Am. J. Med. 1997. Vol. 102. № 1. P. 99–110.
14. Kirpichnikov D., McFarlane S.I., Sowers J.R. Metformin: an Update // Ann. Intern. Med. 2002. Vol. 137. № 1. P. 25–33.
15. Jones G.C., Macklin J.P., Alexander W.D. Contraindications to the use of metformin // BMJ. 2003. Vol. 326. P. 4–5.
16. Timmins P., Donahue S., Meeker J., Marathe P. Steady-state pharmacokinetics of a novel extended-release metformin formulation // Clin. Pharmacokinet. 2005. Vol. 44. № 7. P. 721–729.
17. Musi N., Hirshman M.F., Nygren J. et al. Metformin increases AMP-activated protein kinase activity in skeletal muscle of subjects with type 2 diabetes // Diabetes. 2002. Vol. 51. № 7. P. 2074–2081.
18. Owen M.R., Doran E., Halestrap A.P. Evidence that metformin exerts its anti-diabetic effects through inhibition of complex I of the mitochondrial respiratory chain // Biochem. J. 2000. Vol. 348. Pt. 3. P. 607–614.
19. Patane G., Piro S., Rabuazzo A.M. et al. Metformin restores insulin secretion altered by chronic exposure to free fatty acids or high glucose: a direct metformin effect on pancreatic beta-cells // Diabetes. 2001. Vol. 49. № 5. P. 735–740.
20. Klip A., Leiter L.A. Cellular mechanism of action of metformin // Diabetes Care. 1990. Vol. 13. № 6. P. 696–704.
21. Шубина А.Т., Карпов Ю.А. Возможности предотвращения сердечно-сосудистых осложнений у больных с сахарным диабетом 2 типа // Русский медицинский журнал. 2003. Т. 11. № 19. С. 1097–1101.
22. Matthaei S., Hamann A., Klein H.H. et al. Association of metformin's effect to increase insulin-stimulated glucose transport with potentiation of insulin-induced translocation of glucose transporters from intracellular pool to plasma membrane in rat adipocytes // Diabetes. 1999. Vol. 40. № 7. P. 850–857.
23. Effect of intensive blood-glucose control with metformin on complication in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group // Lancet. 1998. Vol. 352. № 9131. P. 854–865.
24. Najeed S.A., Khan I.A., Molnar J., Somberg J.C. Differential of glyburide (glibenclamide) and metformin on QT dispersion: a potential adenosine triphosphate sensitive K+ channel effect // Am. J. Cardiol. 2002. Vol. 90. № 10. P. 1103–1106.
25. Nagi D.K., Yudkin J.S. Effects of metformin on insulin resistance, risk factors for cardiovascular disease, and plasminogen activator inhibitor in NIDDM subjects. A study of two ethnic groups // Diabetes Care. 1993. Vol. 16. № 4. P. 621–629.
26. Bonnet F., Gauthier E., Gin H. et al. Expert consensus on management of diabetic patients with impairment of renal function // Diabetes Metab. 2011. Vol. 37. Suppl. 2. Р. S1–S25.
27. Ekstrom N., Schiцler L., Svensson A.-M. et al. Effectiveness and safety of metformin in 51 675 patients with type 2 diabetes and different levels of renal function: a cohort study from the Swedish National Diabetes Register // BMJ Open. 2012. Vol. 2: e001076. doi:10.1136.
28. Papanas N., Maltezos E., Mikhailidis D.P. Metformin and heart failure: never say never again // Expert Opin. Pharmacother. 2012. Vol. 13. № 1. P. 1–8.
29. MacDonald M.R., Eurich D.T., Majumdar S.R. et al. Treatment of Type 2 diabetes and outcomes in patients with heart failure: a nested case-control study from the U.K. General Practice Research Database // Diabetes Care. 2010. Vol. 33. № 6. P. 1213–1218.
30. Andujar-Plata P., Pi-Sunyer X., Laferere B. Metformin effects revisited // Diabet. Res. Clin. Pract. 2012. Vol. 95. № 1. P. 1–9.
New dimensions of metformin – first-choice agent for diabetes management
A.M. Mkrtumyan
State Budgetary Educational Institution for Higher Professional Education ‘Moscow State University of Medicine and Dentistry named after A.I. Evdokimov’ of the Ministry of Health of Russia
Contact person: Ashot Musayelovich Mkrtumyan, vagrashot@mail.ru
According to international guidelines, metformin is a first-choice oral hypoglycemic agent for the treatment of type 2 diabetes and the most popular drug in any treatment stage. Despite long-term clinical experience with metformin, mechanisms of its action are still not fully understood. Using the example of extended release metformin (Glucophage® Long) the author communicates present-day ideas of metformin mechanisms paying particular attention to its metabolic and hemodynamic effects.
Новости на тему
02.02.2024
01.02.2023
СТАТЬИ по теме
СТАТЬИ этих авторов
22.04.2019
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
