Нистагмометрия в оценке эффективности терапии лабиринтных расстройств
- Аннотация
- Статья
- Ссылки







Принимая во внимание эти анатомические предпосылки, основными этиопатогенетическими вариантами развития нарушений функционирования ушного лабиринта являются:
- сосудистые расстройства на уровне ветвей внутренней слуховой артерии;
- метаболические нарушения в рамках эндолимфатической системы;
- поражения рецепторов слухового и вестибулярного анализаторов при воспалительных процессах;
- дегенеративные процессы на уровне сенсорно-эпителиальных элементов ушного лабиринта;
- травматические поражения внутреннего уха, в частности, при воздействии громких звуков и изменении барометрического давления.
Вне зависимости от причины лабиринтных расстройств большинство из них сопровождается следующими симптомами:
- различного рода ощущения пространственного дисбаланса или их сочетание;
- снижение слуха (одностороннее или двухстороннее);
- чувство давления/распирания/тяжести/полноты в больном ухе;
- шум в ушах (нередко самое тягостное для пациента из всех перечисленных ощущений).
В данной статье мы ограничимся анализом только вестибулосенсорных реакций при некоторых вариантах патологии ушного лабиринта воспалительного и метаболического генеза. Подробно будут рассмотрены возможности аппаратных способов диагностики (с применением очков Frenzel и методики компьютерной электроокулографии) расстройств равновесия при лабиринтном уровне поражения вестибулярного анализатора. Также мы продемонстрируем возможности нистагмометрии в оценке эффективности лечения вестибулярных расстройств при лабиринтной патологии. Из трех возможных вариантов ощущений пространственного дисбаланса (головокружение, неустойчивость и осциллопсия) наиболее часто пациентов при патологии ушного лабиринта беспокоит чувство вращения предметов окружающей обстановки. Следует, однако, подчеркнуть тот факт, что вращательное головокружение не является, как считалось до недавнего времени, специфическим признаком поражения именно периферического звена вестибулярного анализатора. При развитии вестибулярной дисфункции на лабиринтном уровне закономерно сочетание головокружения и различных нарушений статического и динамического равновесия, проявляемого в виде жалоб на ощущения неустойчивости. Головокружение, выраженное сильнее (с тошнотой/рвотой), сопровождается более заметными и дольше беспокоящими пациента «покачиваниями» при стоянии и отклонениями при ходьбе.
Объективным признаком декомпенсации вестибулярной функции по периферическому типу является спонтанный нистагм, сочетающийся с остро возникшим (особенно при ходьбе) головокружением и неустойчивостью. На традиционном отоневрологическом осмотре возникают трудности в обнаружении этой патологической вестибулосоматической реакции. Во-первых, неизбежное при таких процедурных условиях осмотра пациента попадание света на сетчатку подавляет периферический спонтанный нистагм. В связи с этим не следует искусственно подсвечивать глаза пациента при визуальном (без использования аппаратуры) анализе наличия спонтанного нистагма. Во-вторых, и это главное, фиксация взора на неподвижной цели (указательный палец врача, наконечник авторучки, молоточек невролога) закономерно приводит к исчезновению/ослаблению нистагменного процесса периферического происхождения, что обусловлено сохранением функционирования клочковых долек полушарий и узелка червя мозжечка [1]. Такой результат теста на наличие спонтанных нистагменных реакций – важнейший и характерный признак именно периферической, в частности лабиринтной, вестибулярной дисфункции. Главная задача – исключить центральную вестибулярную патологию. В связи с реализацией механизмов вестибулярной адаптации и компенсации [2] головокружение и спонтанный нистагм при фиксации взора, как правило, проходят достаточно быстро. Вместе с тем методическое устранение облегчающего влияния зрения (когда глаза закрыты) позволяет еще в течение некоторого времени выявить патологические вестибулосоматические реакции, в первую очередь спонтанный нистагм.
Возможность появления горизонтального спонтанного нистагма оценивают при различных условиях освещенности: на свету и с устранением зрительной фиксации. Пациента просят фиксировать взгляд на неподвижной цели (например, наконечник ручки) прямо → направо → налево (по 20 секунд при каждой позиции взора). При переводе из стороны в сторону взгляд не должен достигать крайнего положения. Для реализации условия устранения фиксации взора пациенту надевают очки Frenzel (+15 D) и просят его последовательно сохранять одно из трех указанных положений. Горизонтальный спонтанный нистагм характеризуется следующими количественными показателями: степенью, амплитудой и частотой. Когда горизонтальный спонтанный нистагм обнаруживают только при одном из положений латерального взора (либо направо, либо налево), речь идет о спонтанном нистагме I степени (право- или левонаправленном). В этом случае нистагменный процесс выявляют только при взоре в сторону его быстрого компонента. II степень спонтанного нистагма диагностируют в случае обнаружения непроизвольных движений глаз при взоре в сторону быстрого компонента и при взоре прямо. При III степени патологические глазные движения имеют место при всех положениях взора, в том числе при взгляде в сторону медленного компонента спонтанного нистагма.
При визуальной оценке амплитуды нистагменных ударов традиционно разделяют спонтанный нистагм на мелко-, средне- и крупноразмашистый. Предложено считать [3], что движения глазных яблок в пределах 2 мм (толщина спички, которую устанавливают рядом с глазами пациента) можно определить как среднеразмашистый нистагм. Движения глаз с амплитудой меньше 2 мм описывают как мелкоразмашистый, а более 2 мм – крупноразмашистый нистагм. Частоту нистагменных ударов [3, 4] вычисляют как среднее число скачков в течение 10 секунд наблюдения за глазами пациента. Спонтанный нистагм считается редким при выявлении от 1 до 5 быстрых компонентов в течение указанного периода времени обследования. При среднем по частоте нистагме можно уловить от 6 до 10 быстрых скачков глаз. Спонтанный нистагм с частотой 11 и более ударов в течение 10 секунд определяют как частый.
Появление спонтанных нистагменных реакций или усиление их интенсивности (по степени, частоте и амплитуде) характерны для односторонней периферической вестибулярной дисфункции. В качестве примера возможностей диагностики и оценки эффективности терапии остро возникших отогенных расстройств равновесия воспалительной природы приводим следующий клинический случай. Пациентка Ф-ва, 48 лет, жалуется на остро возникшее и сохраняющееся «покачивание» при вставании и особенно «пошатывание» при ходьбе. Эта неустойчивость (с преобладанием отклонений тела влево) возникла 6 дней назад через 2 дня после снижения слуха на правое ухо и появления в нем болей. Отоскопическая картина правого уха соответствует острому катаральному среднему отиту с явлениями раздражения лабиринта. Результаты оценки вестибулярной функции пациентки (в рамках традиционного отоневрологического осмотра) приведены в таблице 1.
Остановимся подробно на данных, полученных в тесте на определение горизонтального спонтанного нистагма. При зрительной фиксации (глаза открыты на свету) эта патологическая реакция не зарегистрирована ни при одной из трех позиций латерального взора. При использовании очков Frenzel выявлен правонаправленный мелкоразмашистый III степени средней частоты спонтанный нистагм. Максимальная интенсивность спонтанного нистагма отмечена при взоре в сторону быстрого компонента и составляет 9 ударов за 10 секунд. Такой результат тестирования подтверждает периферический уровень поражения вестибулярного анализатора. Направление спонтанного нистагма – в сторону больного уха – свидетельствует о раздражении вестибулярных рецепторов при диагностированном остром среднем отите справа. После исключения неврологом и терапевтом острой неврологической и соматической патологии пациентка была срочно госпитализирована в ЛОР-отделение. Назначенное комплексное лечение (деконгестант, антибиотик, Бетасерк, дегидратация, транквилизатор на фоне выполнения реабилитационных упражнений в щадящем режиме) привело к постепенному ослаблению и исчезновению как вестибулосенсорной, так и нистагменной реакции. При повторном осмотре (в рамках вестибулярного паспорта) через 5 дней от начала лечения спонтанный нистагм (с фиксацией взора и с очками Frenzel) не зарегистрирован. Такой результат лечения острой отогенной воспалительной природы вестибулярной дисфункции свидетельствует о высоких компенсаторных возможностях ЦНС при данном уровне поражения.
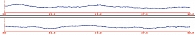
Приведем еще один пример оценки эффективности терапии отогенных вестибулярных нарушений воспалительного генеза. Способом контроля течения вестибулярной дисфункции на фоне проводимого лечения в данном клиническом случае была методика компьютерной электронистагмографии. Пациентку Ж-ву, 48 лет, страдающую хроническим гнойным средним отитом с отоскопической картиной патологического состояния после радикальной операции на правом среднем ухе, стали беспокоить периодические головокружения. При компьютерной электронистагмографии (рис. 1) зарегистрирован левонаправленный III степени спонтанный нистагм угнетения функции прооперированного уха. Видно, что эта патологическая нистагменная реакция (со средней частотой 1,1 Гц) выявлена на фоне единичных скачков противоположного направления (5 ударов за 20 секунд). Это объясняется, во-первых, тем, что представленная запись получена при взоре в сторону медленного компонента левонаправленного спонтанного нистагма, и, во-вторых, тем, что при периферической вестибулярной дисфункции с первых же суток ее обострения закономерно включаются компенсаторные механизмы. В данном случае головокружения и спонтанный нистагм можно объяснить продолжающимся и периодически обостряющимся процессом нарушенного функционирования вестибулярного аппарата прооперированного уха за счет воздействия патогенной микрофлоры и токсинов. При этом невролог не выявил признаков вовлечения в патологический процесс паутинной оболочки мозжечка, т.е. исключил возможный отогенный арахноидит. На фоне проводимой комплексной терапии (антибиотик местно, транквилизатор перорально, Бетасерк, диуретик) отмечено прекращение головокружений и исчезновение нистагменной реакции (рис. 2).
В качестве примера, иллюстрирующего современные возможности вестибулометрической диагностики и эффективность консервативной терапии, приводим результаты компьютерной электроокулографии и лечения пациентки Р-вой, 59 лет, страдающей болезнью Меньера и обследованной по поводу учащения приступов головокружений и ухудшения слуха на правое ухо. Для оценки фонового состояния вестибулярной системы на 16-е сутки после последнего приступа головокружения выполнен тест на наличие горизонтального спонтанного нистагма. При условии устранения фиксации взора зарегистрирована ипсилатеральная спонтанная нистагменная реакция (рис. 3). Получив такой результат теста на наличие спонтанного нистагма у пациентки с эндолимфатическим уровнем поражения слухового анализатора, подтвержденным аудиометрическим обследованием, больной была назначена срочная вертиголитическая терапия болезни Меньера в активной фазе. Учитывая предыдущий положительный опыт применения у этой пациентки Бетасерка, было решено начать терапию этим вертиголитиком в условиях ЛОР-стационара. В первые двое суток такого лечения (Бетасерк + реабилитационные упражнения) отмечено улучшение самочувствия пациентки: эпизоды головокружений не возобновлялись, шум в ушах не усиливался. При сохранении или усугублении кохлеовестибулярных расстройств монотерапия Бетасерком (48 мг/сутки) была бы дополнена другими вертиголитиками, в том числе применяемыми парентерально. На рисунке 4 приведена компьютерная электроокулограмма, зарегистрированная в данном наблюдении и подтверждающая достижение компенсации периферической рецидивирующей вестибулярной дисфункции, каковой и является болезнь Меньера.
Благодаря клиническим исследованиям и накоплению практического опыта [5, 6] признано, что средством первого выбора при лечении болезни Меньера является синтетический аналог гистамина – Бетасерк (Betahistine dihydrochloridi). Непосредственное влияние Бетасерка на вестибулярную функцию пациентов, страдающих болезнью Меньера, реализуется через гистаминергические рецепторы. Они расположены как в области крист ампул полукружных каналов, так и межнейронных синапсов промежуточного мозга (гипоталамус), Варолиева моста и продолговатого мозга (ретикулярная формация ствола). Бетасерк, проникая через гематоэнцефалический барьер, способен влиять на функциональное состояние вестибулярного аппарата больного уха [7]. Результатом этого является подавление патологической активности ампулярных рецепторов, которая имеет место при обострении болезни Меньера, что ускоряет процессы компенсации вестибулярной дисфункции. При лечении Бетасерком отсутствует эффект подавления естественных механизмов вестибулярной адаптации за счет нормализующего влияния на функциональное состояние нейронов вестибулярных ядер ствола головного мозга [8]. Вазоактивный механизм действия Бетасерка обусловлен сосудорасширяющим эффектом этого препарата, причем в гораздо бóльшей степени улучшается кровоток именно в области сосудистой полоски [9]. Сосудорасширяющее действие Бетасерка приводит, безусловно, к предупреждению необратимых для сенсорного эпителия внутреннего уха изменений, которые в первую очередь связаны с периодами гипоксии, возникающей при каждом приступе болезни Меньера.
Рассмотрим далее приемы количественной оценки компьютерных электроокулограмм. Первым этапом любого вестибулометрического исследования является анализ качества произвольных саккад и вычисление калибровочного коэффициента. Это тестирование позволяет оценить способность глаз отклоняться на заданное расстояние (в данном случае на 20°). При анализе саккадических движений глаз в горизонтальной плоскости перевод взгляда вправо выглядит на компьютерной электроокулограмме скачком вверх от оси времени, а влево – скачком вниз. Программным путем выделены начало и конец каждой произвольной саккады: правонаправленной – в виде квадратов; левонаправленной – в виде треугольников (рис. 5). В ходе анализа окулографического материала, полученного в тесте горизонтального саккадического взора, направление скачков (вправо, влево) не учитывается, и обработке подвергаются движения глаз в обе стороны. В дальнейшем величины амплитуд всех (в данном случае их 14) саккад усреднены и соотнесены с величиной стимула (20°). Результатом тестирования становится вычисление калибровочного коэффициента, в данном случае его величина составляет 0,26.
Приведем результаты автоматизированной обработки компьютерной электронистагмограммы пациентки А., 45 лет, страдающей болезнью Меньера и испытывающей почти ежедневные приступы головокружения с усилением ушного шума и заложенности левого уха. Пациентка госпитализирована в ЛОР-отделение. Обследование выполнено на 2-е сутки от начала последнего приступа головокружения. Традиционный отоневрологический осмотр не обнаружил ни спонтанного нистагма при условии зрительной фиксации, ни нарушений позы и походки. На компьютерной электронистагмограмме (рис. 6) видно, что выявлен регулярный (средняя частота 1,3 Гц) левонаправленный спонтанный нистагм. Начало и конец каждого медленного и быстрого компонента нистагменного цикла отмечены квадратами красного цвета. Таким образом, только применение компьютерной электронистагмографии позволило выявить объективный вестибулосоматический симптом, а именно нистагм раздражения левого ушного лабиринта, что свидетельствует о сохранении явлений декомпенсации вестибулярной функции у этой пациентки. Кроме медикаментозного лечения (Дексаметазон, аскорбиновая кислота; Реланиум парентерально; Бетасерк, Диакарб внутрь) больной было предложено соблюдать диету и выполнять 2 раза в день реабилитационные упражнения в щадящем режиме. Такой комплексный подход в лечении активной фазы болезни Меньера позволил существенно улучшить самочувствие больной. Во время наблюдения в стационаре (в течение 14 дней) она отметила прекращение эпизодических головокружений, заметное ослабление интенсивности ушного шума и сохранение слуха на левое ухо. На рисунке 7 представлена компьютерная электроокулограмма, записанная у пациентки на фоне проведения консервативной терапии и демонстрирующая объективную оценку терапии болезни Меньера (левостороннее поражение, активная фаза).
Наиболее оптимальная схема лечения Бетасерком при лабиринтных расстройствах такова: 48 мг в сутки на протяжении 6 недель. Суточную дозу препарата желательно разделить на два приема. Дозировка Бетасерка (одна таблетка, содержащая 24 мг Betahistine dihydrochloridi) эффективна не только в ходе курсового лечения, но и как средство неотложной терапии. Предупреждения очередного приступа головокружения, особенно с предшествующим усилением шума в больном ухе, можно достичь при приеме (нередко под язык) 1–2 таблеток (24–48 мг) Бетасерка.
Таким образом, можно сделать следующие выводы.
- Компьютерная электроокулография с нистагмометрией позволяет диагностировать лабиринтный уровень поражения; оценивает стадию течения (компенсированная, декомпенсированная) вестибулярной дисфункции.
- Признаком, объективно подтверждающим наличие декомпенсации вестибулярной дисфункции периферического происхождения, является спонтанный нистагм, появляющийся или усиливающийся при использовании очков Frenzel или в условиях устранения зрительной фиксации при выполнении компьютерной электронистагмографии.
- При терапии острых и обострении хронических вариантов лабиринтных расстройств следует сочетать прием Бетасерка с назначением медикаментов дегидратационного действия, антиагрегантов и транквилизаторов, что позволяет добиться наступления более быстрого и выраженного вертиголитического эффекта.
- Нистагмометрические приемы при использовании компьютерной электроокулографии позволяют объективно оценить эффективность проводимой медикаментозной терапии и реабилитации лабиринтных расстройств.
