Влияние материнской гипергликемии на неблагоприятный исход беременности доказано в ходе многочисленных исследований. «Наличие гипергликемии в I триместре беременности у женщин с СД 1 и 2 типа напрямую связано с высоким риском врожденных пороков развития плода, – уточняет к. м. н., врач-эндокринолог ГКБ № 1 им. Н.И. Пирогова (Москва) Н.Ю. АРБАТСКАЯ. – Гипергликемия во второй половине беременности в случае как предгестационного, так и гестационного диабета значительно нарушает адаптацию новорожденных во внеутробной жизни». Одно из самых распространенных осложнений при любом типе нарушения углеводного обмена – макросомия, отдаленными последствиями которой являются избыточный вес и ожирение в детском и юношеском возрасте, соответственно, высокий риск развития СД 2 типа.
Данные исследования DIEP (The Diabetes in Early Pregnancy Study – Диабет на ранних сроках беременности), в котором помимо влияния гипергликемии на формирование пороков развития плода изучалась взаимосвязь между постпрандиальными гипергликемическими пиками и риском развития макросомии, показали резкое возрастание частоты макросомии при уровне гликемии через час после еды выше 6,7 ммоль/л2. Доказано, что только жесткое поддержание нормогликемии способно препятствовать риску развития этого осложнения. Согласно последним рекомендациям Американской диабетической ассоциации (American Diabetes Association, ADA), при осуществлении самоконтроля гликемии при помощи глюкометров следует руководствоваться следующими критериями компенсации диабета у женщин с СД во время беременности:
- уровень гликемии натощак, перед едой, перед сном, ночью может варьировать в диапазоне 3,3–5,5 ммоль/л;
- пик постпрандиальной гликемии не может превышать 5,6–7,2 ммоль/л;
- среднесуточный уровень гликемии < 5,6 ммоль/л;
- уровень HbA1c < 6,0%.
У большинства беременных необходимо постоянно измерять постпрандиальную гликемию через час после еды. Это связано с физиологическими особенностями беременности, когда организм настроен на максимально быстрое усвоение углеводов и обеспечение плода энергией. При выборе препрандиального инсулина в первой половине беременности докладчик порекомендовала предпочесть аналоги инсулина ультракороткого действия (УАИ) человеческим инсулинам короткого действия (КЧИ). «В I триместре беременности наиболее эффективно обеспечить нормогликемию через час после приема пищи могут УАИ, которые вводятся за несколько минут до еды. Благодаря такой фармакодинамической особенности УАИ, как быстрое начало действия и достижение максимальной концентрации в плазме крови, эти препараты позволяют снижать уровень гликемии уже через час после еды, – комментирует Наталья Юрьевна. – УАИ можно вводить и сразу после приема пищи».
До 7–12-й недели гестации у беременной с СД 1 типа выражена склонность к гипогликемическим состояниям, что обусловлено ускоренным клиренсом глюкозы, снижением уровня субстратов глюконеогенеза, токсикозом, интенсифицированной инсулинотерапией, снижением контррегуляционного гормонального ответа на гипогликемию. Однако во второй половине беременности с началом функционирования фетоплацентарного комплекса в крови увеличивается концентрация контринсулиновых гормонов (плацентарный лактоген, прогестерон, кортизол, пролактин), что приводит к нарастанию инсулинорезистентности и ослаблению действия вводимого инсулина.
«На этом сроке гестации возрастает потребность в инсулине, введение УАИ перед едой уже не позволяет обеспечить ту нормогликемию через час после приема пищи, которая требуется для предотвращения развития макросомии, – подчеркнула докладчик. – При этом происходящее “наложение” действия пролонгированного инсулина на действие УАИ увеличивает риск гипогликемических состояний и амплитуду колебаний гликемии в целом. В этой связи методом выбора инсулинотерапии у беременных с СД 1 типа является постоянная подкожная инфузия инсулина (ППИИ) с помощью инсулиновой помпы». Предпочтение ППИИ во второй половине беременности, прежде всего, связано с возможностью индивидуального подбора базального введения инсулина, что снижает риск развития гипогликемии в ночное время, а также позволяет избежать «феномена утренней зари» при нарастающей инсулинорезистентности.
Для поддержания стабильной нормогликемии при беременности необходимо придерживаться следующих принципов диетотерапии: потребляемая пища должна содержать 40–50% углеводов, повышенный уровень пищевых волокон, 20–30% белков (0,8 г/кг), 30% моно- и полиненасыщенных жирных кислот, в ней должны отсутствовать транс-жиры. Современные калькуляторы болюса значительно облегчают задачу пациентам в расчете доз инсулина, необходимых для приема пищи и/или коррекции гликемии. Дозу прандиального и/или коррекционного болюса можно автоматически рассчитать с помощью Советника болюса системы Акку-Чек Комбо (рис. 5) с учетом факторов, влияющих на расчет:
- чувствительность к инсулину и целевая гликемия в разное время суток;
- начало сахароснижающего эффекта предыдущего болюса;
- длительность действия предыдущего болюса;
- допустимый подъем гликемии после еды;
- гликемия перед едой;
- количество углеводов в еде;
- интеркуррентные заболевания;
- физическая нагрузка;
- стресс.
Пациентке остается только правильно выбрать тип болюса, остальное система Акку-Чек Комбо рассчитывает автоматически.
Н.Ю. Арбатская представила участникам симпозиума результаты собственного исследования, в котором изучался оптимальный тип болюса и время его введения перед едой у 14 беременных с СД 1 типа. Включенные в исследование пациентки со сроком беременности 10 недель (вес 64 кг, индекс массы тела (ИМТ) 22,4 кг/м2) получали 1920 ккал/сут, при этом доля углеводов в суточном рационе составляла 40%, белков – 30%, жиров – 30%. Перед началом исследования был оценен уровень базального инсулина в течение ночи и в утренние часы. В ходе исследования пациенткам в течение нескольких дней вводили стандартный болюс непосредственно перед едой и за 20 минут до еды, а также многоволновой болюс – непосредственно перед едой и за 20 минут до еды.
По данным докладчика, наиболее эффективным в отношении контроля постпрандиальной гликемии через 1–3 часа оказалось введение многоволнового болюса за 20 минут до еды. Таким образом, стандартный (простой) болюс рекомендуется использовать при приеме пищи, содержащей легкоусвояемые углеводы (< 30 г) и характеризующейся средним гликемическим индексом (ГИ); пролонгированный болюс – в случае если пища имеет низкий ГИ, высокое содержание жира и белка, а также при длительном приеме пищи, наличии гастропареза. Многоволновой болюс следует выбрать при смешанном типе пищи, когда количество углеводов превышает 30 г, а суперболюс – если пища имеет высокий ГИ, гипергликемия выше 11 ммоль/л.
В системе Акку-Чек Комбо предусмотрен электронный дневник, в памяти которого хранится до 1000 учетных записей с данными об уровне гликемии, времени ее измерения, количестве углеводов, дозе и типе введенного на них болюса, состоянии здоровья (рис. 6). Систематизация этих данных с помощью системы Акку-Чек 360° позволяет врачу и пациенту быстро проанализировать эффективность инсулинотерапии и скорректировать лечение. В конце своего выступления Н.Ю. Арбатская перечислила основные принципы, позволяющие обеспечить постпрандиальную нормогликемию у беременных пациенток с СД 1 типа:
- дробное питание;
- исключение продуктов с высоким ГИ;
- использование ультракоротких аналогов инсулина;
- постоянный самоконтроль гликемии (через 1 час после приема пищи);
- периодическая проверка эффективности базального инсулина;
- анализ факторов, влияющих на подъем гликемии после еды и выбор оптимального болюса;
- введение болюса за 15–20 минут до еды при нарастающей инсулинорезистентности;
- системный анализ данных самоконтроля и пользования инсулиновой помпой, их визуализация для пациента с помощью системы Акку-Чек 360° в целях принятия оптимального терапевтического решения при коррекции инсулинотерапии.
Преимущества использования болюсного калькулятора в управлении сахарным диабетом 1 типа
Руководитель городского детского эндокринологического центра г. Новосибирска, главный детский эндокринолог г. Новосибирска, к. м. н. М.А. КОВАРЕНКО обратила внимание участников симпозиума на такую важную проблему, как низкая приверженность лечению пациентов с СД 1 типа. Особенно актуальна эта проблема для детей и подростков. Несмотря на широкое использование инсулиновых аналогов с предсказуемым профилем действия и совершенствование систем доставки инсулина, значительная часть пациентов с СД 1 типа не достигают рекомендованных значений сахара крови.
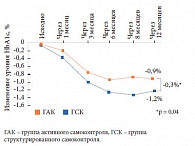
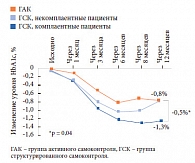
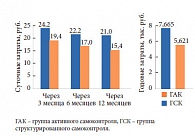
«Из 288 детей и подростков в возрасте до 18 лет с СД 1 типа, проживающих в Новосибирске, доля детей с декомпенсированным диабетом, находящихся как на базисно-болюсной терапии инсулиновыми аналогами (n = 228), так и на помповой инсулинотерапии (n = 40), практически одинакова – 28,9 и 25,0% соответственно, – говорит Маргарита Анатольевна. – Более того, эти показатели сопоставимы с данными в других странах: так, доля детей и подростков с уровнем HbA1c < 7,5% в Португалии составляет 23,8%, а в Италии – 32%».
Как правило, декомпенсация диабета у детей первых лет жизни обусловлена высокой чувствительностью к инсулину, непостоянным аппетитом, частыми перекусами, трудностями клинической диагностики гипогликемии при высоком риске этих состояний, психологической реакцией на инъекции. У детей младшего школьного возраста и пубертатного периода неэффективность инсулинотерапии связана с ростом учебной и физической нагрузки, нарушением пищевого поведения (злоупотребление фастфудом), гормональными изменениями в организме ребенка, психологическими трудностями и поведенческими проблемами, а также частыми инфекционными заболеваниями.
Все это требует высокого уровня ежедневного самоконтроля. «Несмотря на кажущуюся простоту расчета прандиального и корректирующего болюсов, многие пациенты и/или их родители просто не в состоянии этого сделать», – комментирует М.А. Коваренко. Причин тому несколько: ошибки в расчетах, сознательное занижение дозы из-за страха гипогликемии, нежелание заниматься расчетами в присутствии одноклассников и пр. Решение проблемы – калькулятор болюсов. «Одним из наиболее совершенных устройств, предназначенных для расчета необходимых доз инсулина, является калькулятор болюса инсулиновой помпы Акку-Чек Комбо», – считает М.А. Коваренко. Из преимуществ устройства докладчик особо выделила функцию Советник болюса.
Советник болюса помогает рассчитать дозу инсулина, учитывая такие параметры, как уровень глюкозы крови, планируемый прием пищи, текущее состояние здоровья или активности, индивидуальные характеристики пациента, углеводный коэффициент и коэффициент чувствительности. Важным преимуществом калькулятора болюса Акку-Чек Комбо является коррекция гликемии до среднего уровня целевого диапазона. Если текущий уровень глюкозы находится в пределах целевого диапазона, но выше или ниже средней отметки, он также корректируется до среднего уровня. Активным считается только «корректирующий» инсулин, доза инсулина на углеводы «нейтрализуется» с пищей.
Калькулятор болюса Акку-Чек Комбо дает возможность устанавливать различные показатели активности инсулина (время действия, время задержки действия) для учета индивидуальной реакции организма на действие инсулина. Пациенты могут определять уровень постпрандиальной гликемии, используя настройки по пищевому подъему и размеру перекуса. Величина допустимого повышения глюкозы крови может быть установлена в соответствии с индивидуальными рекомендациями по контролю глюкозы – в течение времени задержки коррекция будет рекомендована, только если повышение уровня глюкозы крови будет больше, чем установленный уровень повышения на еду.
Установки для введения болюса могут быть запрограммированы на случаи различного состояния здоровья (сопутствующие заболевания, стресс, менструальный цикл и пр.). В заключение М.А. Коваренко привела данные анкетирования пациентов и/или их родителей. По результатам опроса были выделены следующие преимущества использования калькулятора болюса:
- отсутствие сложных расчетов – меньше вероятность ошибки в дозе;
- возможность самостоятельного введения инсулина ребенком в школе, не привлекая внимания окружающих;
- гибкий режим питания;
- уменьшение числа эпизодов гипогликемии;
- улучшение компенсации СД;
- уменьшение количества вводимого инсулина;
- улучшение самочувствия, в том числе психологического состояния.