Особенности терапии легкой астмы. XXVI Национальный конгресс по болезням органов дыхания. Сателлитный симпозиум компании Chiesi
- Аннотация
- Статья
- Ссылки


Так ли легка астма?
Профессор кафедры клинической аллергологии Российской медицинской академии непрерывного профессионального образования, д.м.н. Наталья Михайловна НЕНАШЕВА рассмотрела вопросы определения тяжести бронхиальной астмы (БА) и оценки преимуществ и недостатков традиционной терапии легкой БА.
Степень тяжести астмы – величина непостоянная и может со временем меняться. Правильнее оценивать тяжесть БА до начала терапии или какого-либо вмешательства.
Легкая интермиттирующая астма характеризуется возникновением симптомов реже одного раза в неделю, ночных симптомов – не чаще двух раз в месяц, объемом форсированного выдоха за первую секунду (ОФВ1) или пиковой скоростью выдоха (ПСВ) ≥ 80% должного, вариабельностью ОФВ1 или ПСВ < 20%. При легкой персистирующей астме симптомы наблюдаются более одного раза в неделю, но менее одного раза в день, ночные симптомы – не чаще двух раз в месяц, имеют место обострения, способные влиять на активность и сон, ОФВ1 или ПСВ ≥ 80% должного, вариабельность ОФВ1 или ПСВ < 20–30%.
В дальнейшем степень тяжести астмы оценивают после проведения контролирующей терапии в течение нескольких месяцев. Согласно редакции GINA-2016 (Global Initiative for Asthma – Глобальная инициатива по бронхиальной астме), легкой считается астма, которая хорошо контролируется на первой и второй ступенях терапии бета-2-агонистами короткого действия (КДБА) «по требованию» или низкими дозами ингаляционных глюкокортикостероидов (ИГКС) в регулярном режиме.
О распространенности легкой астмы среди населения можно судить по результатам ряда исследований. В нашей стране доля пациентов с легкой интермиттирующей (23,73%) и легкой персистирующей БА (15,36%) в совокупности составляет 39% всех пациентов с БА1.
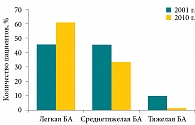
В финском исследовании изучали изменения в структуре тяжести БА в период с 2001 по 2010 г.2 В 2001 г. БА расценивалась как легкая у 45% больных, в 2010 г. – у 62%. При этом уменьшилось количество пациентов со среднетяжелой (34%) и тяжелой астмой (4%) (рис. 1).
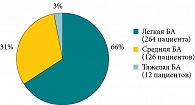
Результаты собственного исследования профессора Н.М. Ненашевой по распределению тяжести заболевания с участием 402 пациентов с атопической астмой в возрасте 18–75 лет показали, что большинство из них (66%) имели легкую форму заболевания, 31% – среднетяжелую и только 3% – тяжелую (рис. 2)3. Таким образом, абсолютное большинство больных – пациенты с легкой астмой.
Анализ исследований свидетельствует, что частота легкой БА колеблется от 50 до 75%. Собственные данные демонстрируют, что легкая интермиттирующая астма доминирует у подростков мужского пола – 72% случаев.
Почти у половины больных легкой астмой отсутствует контроль над заболеванием, что чревато развитием фатальных осложнений в случае массивного контакта с аллергенами либо вирусной инфекции на фоне длительного отсутствия контроля.
Австралийские ученые оценивали частоту смертельных случаев вследствие астмы среди детей и подростков. Установлено, что около 35% больных, умерших от острого приступа астмы, имели легкую форму заболевания4.
Проведенный Королевским колледжем Великобритании анализ 195 случаев смертельных исходов от БА у пациентов в возрасте от четырех до 97 лет, зафиксированных с февраля 2012 г. по январь 2013 г., показал наличие у 10% больных легкой формы БА5.
Итак, почему же легкая бронхиальная астма заслуживает внимания? Ведущие международные эксперты объясняют это тем, что:
- возможны обращения за неотложной помощью: 30% больных интермиттирующей астмой испытывали симптомы реже одного раза в неделю, 52% не испытывали их6–8;
- не исключены обострения БА, угрожающие жизни: 16% больных испытывали симптомы реже одного раза в неделю в течение трех месяцев, 29% не испытывали их8, 9;
- существует риск смертельного исхода, обусловленного астмой: 54% больных имели интермиттирующую астму, 16% испытывали симптомы реже одного раза в неделю, 22% больных детского возраста не испытывали симптомов астмы за последние три месяца4, 9, 10.
По словам профессора Н.М. Ненашевой, у пациентов с легкой формой астмы недостаточно оценивать только контроль симптомов, важно анализировать потенциальные риски обострения.
В основе лечения БА лежит ступенчатая терапия. Согласно Федеральным клиническим рекомендациям 2016 г., на первой ступени назначают КДБА «по требованию» либо в дополнение к ним – низкие дозы ИГКС в качестве базисной терапии, на второй – низкие дозы ИГКС регулярно плюс КДБА «по требованию» или антагонисты лейкотриеновых рецепторов (АЛТР).
Между тем в отсутствие постоянных симптомов при легкой форме БА имеет место низкая приверженность пациентов регулярной терапии ИГКС. Как показали результаты исследования K.F. Rabe и соавт.11, большинство пациентов (63%) независимо от тяжести БА предпочитали КДБА.
В собственном исследовании докладчика 65% подростков с БА, получавших базисную противовоспалительную терапию, принимали препараты курсами и лишь при возникновении регулярных астматических симптомов. По достижении ремиссии прием препаратов прекращался.
КДБА, предназначенные для купирования симптомов БА, считаются самыми распространенными препаратами в лечении астмы. Однако регулярное применение КДБА приводит к ухудшению симптомов астмы, усугублению воспаления слизистой оболочки дыхательных путей12. Злоупотребление КДБА ассоциировано с повышением риска смертельных исходов от БА.
Результаты собственных исследований позволили сделать вывод, что у пациентов с легкой атопической БА даже в фазе ремиссии заболевания отмечаются признаки субклинического аллергического воспаления в нижних дыхательных путях. Этот вывод подтверждается данными канадского исследования по оценке несоответствия между клиническим контролем, физиологическими и воспалительными параметрами при легкой астме13. 27% больных с легкой формой БА, не получавших ИГКС, имели персистирующее эозинофильное воспаление дыхательных путей, несмотря на хороший клинический контроль и оптимальную функцию легких. Таким образом, существует расхождение между субъективным и объективным критериями контроля астмы и воспаление дыхательных путей часто сохраняется у пациентов с хорошими клиническими или физиологическими показателями контроля.
Бесспорно, своевременная регулярная терапия ИГКС при легкой форме астмы снижает риск обострений и улучшает контроль. Подтверждение тому – результаты масштабного исследования START с участием свыше 7000 пациентов разного возраста (от пяти до 66 лет) с недавним дебютом БА. У пациентов с легкой персистирующей астмой раннее назначение будесонида достоверно снижало риск обострений БА и потребность в дополнительной терапии. Результаты субанализа исследования START в зависимости от частоты симптомов БА14 позволили сделать вывод, что пациенты с легкой формой БА независимо от частоты симптомов получали пользу от применения низких доз ИГКС, которая выражалась в снижении риска обострений и сохранении функции легких.
Тем не менее, как уже отмечалось, проблема регулярного приема ИГКС связана с низкой приверженностью пациентов терапии. По оценкам, 47% больных астмой не выполняют предписания врача, 30% соблюдают их только при ухудшении состояния и лишь 23% следуют врачебным рекомендациям на протяжении всего периода лечения. Низкая приверженность пациентов с легкой бронхиальной астмой терапии ИГКС обусловлена наличием редких и легких симптомов, быстрым ответом на КДБА, нормальной функцией дыхания и хорошим самочувствием между симптомами, отсутствием необходимости в постоянном применении препаратов и стероидофобией. Пациенты с легкой астмой не понимают, что постоянная базисная терапия направлена не только на контроль текущих симптомов заболевания, но и на профилактику обострений.
В двойном слепом рандомизированном исследовании (IMPACT) сравнили эффективность интермиттирующего короткого курса ИГКС, основанного на симптомах, и ежедневного применения будесонида или антилейкотриенового препарата зафирлукаста у 225 больных легкой персистирующей астмой в течение года15. Все три режима обеспечили одинаковое увеличение значений утренней ПСВ и аналогичные показатели обострений (p = 0,39). Исследователи резюмировали, что интермиттирующий курс ингаляционных или пероральных ГКС при наличии беспокоящих симптомов может быть рассмотрен для взрослых пациентов с легкой персистирующей астмой. Однако, чтобы рекомендовать этот подход для применения в клинической практике, необходимы дополнительные исследования.
Систематический обзор с метаанализом (2013 г.) не продемонстрировал существенной разницы между регулярной терапией ИГКС и терапией ИГКС «по требованию» в снижении риска обострений у пациентов с легкой формой БА или рецидивирующим бронхообструктивным синдромом.
Вторая ступень терапии БА также предусматривает применение антилейкотриеновых препаратов. Эксперты, проанализировав данные 65 контролируемых исследований, посвященных сравнительной оценке АЛТР и ИГКС в лечении взрослых и детей с рецидивирующей и/или хронической астмой16, сделали следующие выводы. ИГКС в качестве монотерапии у взрослых и детей с персистирующей БА эффективнее, чем АЛТР. Преимущество особенно заметно у пациентов с умеренной обструкцией дыхательных путей. Полученные данные подтверждают, что ИГКС остаются предпочтительной монотерапией БА.
Резюмируя сказанное, профессор Н.М. Ненашева еще раз акцентировала внимание аудитории на том, что регулярная терапия низкими дозами ИГКС эффективна, но не популярна у взрослых и подростков с легкой БА. Необходимы новые стратегии терапии для пациентов с легкой БА.
Противовоспалительная терапия в режиме «по требованию»: новые схемы и новые возможности
По данным профессора кафедры клинической фармакологии и терапии Российской медицинской академии непрерывного профессионального образования, д.м.н. Владимира Владимировича АРХИПОВА, контролировать симптомы заболевания удается 39% пациентов с легкой формой БА. Частичный контроль имеет место в 38% случаев, неконтролируемая астма – в 23%17. Причины неудачи в достижении контроля самые разнообразные – от неправильной техники ингаляции, недостаточной дозы препарата до отсутствия приверженности назначенному лечению.
Первые серьезные изменения в отношении пациентов с БА к приему препаратов произошли после внедрения режима MART, суть которого заключается в том, что больные принимают минимальную дозу ИГКС/бета-2-агониста длительного действия (ДДБА) формотерола утром и вечером плюс дополнительные дозы «по требованию». Терапия БА фиксированной комбинацией «беклометазона дипропионат/формотерол» в режиме MART снижает риск тяжелого обострения на 36%, риск госпитализаций – на 33% и прием системных ГКС – на 35%18.
Можно ли назначать больным БА комбинацию ИГКС/ДДБА только «по требованию»?
Исследователи сравнили два режима приема ИГКС/ДДБА (беклометазона дипропионат/формотерол) у пациентов со среднетяжелой и тяжелой астмой – регулярного и «по требованию»19. Как показали результаты, в группе беклометазона дипропионата/формотерола «по требованию» частота обострений была выше – 11 дней. В группе регулярного приема этот показатель составил 28 дней.
В то же время, согласно данным литературы, эффективность ГКС, применяемых «по требованию», сопоставима с таковой ИГКС, используемых в постоянном режиме, в отношении частоты обострений у пациентов с легкой астмой.
Таким образом, у пациентов с умеренной и тяжелой формой БА использование ИГКС/ДДБА в режиме «по требованию» неэффективно. Режим MART превосходит обычный режим терапии комбинацией ИГКС/ДДБА и включен в рекомендации GINA-2016. Согласно ступенчатому подходу к лечению БА в редакции GINA-2016, комбинация ИГКС/ДДБА применяется на третьей – пятой ступенях. Следовательно, комбинация ИГКС и ДДБА считается основой длительной терапии у пациентов со среднетяжелой и тяжелой формой БА, направленной на контроль астмы.
В рекомендациях GINA назначение ИГКС в комбинации с ДДБА на первых двух ступенях лечения БА не показано. При легкой астме комбинация ИГКС/ДДБА не влияет на риск обострений заболевания и оказывает несущественное воздействие на его контроль.
До настоящего времени не решен вопрос об использовании комбинированных препаратов и ИГКС в режиме «по требованию» у пациентов с легкой астмой. В этой связи, по мнению профессора В.В. Архипова, особый интерес представляет новый комбинированный препарат СабаКомб, зарегистрированный в России в марте 2016 г. Препарат выпускается в форме аэрозоля для ингаляций. В состав препарата СабаКомб входят КДБА сальбутамол (100 мкг) и ИГКС беклометазона дипропионат (250 мкг).
Эффективность и безопасность препарата СабаКомб оценивали в двойном слепом рандомизированном исследовании BEST с участием около 455 больных легкой астмой, получавших разные схемы терапии в течение шести месяцев20. Критериями включения были легкая персистирующая астма в течение последних шести месяцев, возраст 18–65 лет, ОФВ1 до использования бронхолитика ≥ 75% должного, обратимость ≥ 12% после ингаляции 200 мкг сальбутамола или положительный тест с метахолином.
Только 30–36% больных имели опыт предшествующей базисной терапии ИГКС. Согласно дизайну исследования, все пациенты после четырехнедельного вводного периода, в течение которого они получали поддерживающую терапию беклометазоном 500 мкг/сут, были рандомизированы на четыре группы с разными режимами лечения.
Пациенты группы комбинированной терапии «по требованию» (n = 122) получали фиксированную комбинацию «беклометазон/сальбутамол» в дозе 250/100 мкг «по требованию». Пациенты группы сальбутамола (n = 118) принимали плацебо и сальбутамол в дозе 100 мкг «по требованию» при симптомах БА. Пациенты группы регулярной терапии беклометазоном (n = 106) получали беклометазон 250 мкг два раза в сутки и сальбутамол 100 мкг «по требованию». Пациентам группы регулярной комбинированной терапии (n = 109) назначали фиксированную комбинацию «беклометазон/сальбутамол» в дозе 250/100 мкг два раза в день и сальбутамол 100 мкг «по требованию».
Согласно полученным данным, оценка функции дыхания и оценка симптомов по четырехбалльной шкале не выявили достоверной разницы между группами. Тем не менее у больных, получавших комбинацию «беклометазон/сальбутамол» «по требованию», показатель утренней ПСВ был выше (р = 0,03), а уровень симптомов ниже (0,62 против 0,95) по сравнению с теми, кто получал только сальбутамол «по требованию».
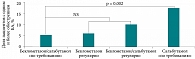
Более существенная разница между группами отмечалась в отношении числа обострений астмы (рис. 3).
Доля пациентов с одним и более обострением БА в группе комбинированной терапии «беклометазон/сальбутамол» «по требованию» и в группе регулярной терапии беклометазоном была значительно ниже, чем в группе регулярной терапии комбинацией «беклометазон/сальбутамол» и группе сальбутамола «по требованию».
Важно, что кумулятивная доза сальбутамола была сопоставимой во всех группах, а кумулятивная доза беклометазона достоверно (р < 0,001) ниже в группе комбинированной терапии «по требованию» по сравнению с группами регулярной терапии беклометазоном и регулярной комбинированной терапии беклометазоном/сальбутамолом. Так, среднесуточная доза беклометазона в группе комбинированной терапии «по требованию» составила 103 мкг, в группе регулярной терапии беклометазоном – 430 мкг.
Таким образом, результаты исследования продемонстрировали, что пациенты с легкой БА могут успешно применять комбинированный препарат беклометазона/сальбутамола (СабаКомб) «по требованию».
«С новым комбинированным препаратом мы получаем новый терапевтический подход. Он обеспечивает перевод больных легкой астмой на режим „по требованию“ без потери качества и минимизацию доли глюкокортикостероидов, что особенно актуально для пациентов с низкой приверженностью назначениям врача», – констатировал профессор В.В. Архипов, завершая выступление.
Заключение
Подводя итоги, профессор А.С. Белевский отметил, что легкая астма – коварное заболевание, которое может длительно протекать бессимптомно и приводить к тяжелым обострениям, требующим срочной госпитализации пациента. Своевременная диагностика и адекватное лечение позволяют предотвратить прогрессирование заболевания. Однако низкая приверженность пациентов с легкой формой БА регулярной базисной терапии ИГКС требует новых терапевтических подходов. В этой связи весьма перспективным представляется применение фиксированной комбинации беклометазона/сальбутамола (СабаКомб) в режиме «по требованию».
Препарат СабаКомб применяется в качестве поддерживающей терапии и в целях купирования симптомов легкой БА у взрослых пациентов. Согласно данным исследования, использование препарата в режиме «по требованию» способствует снижению числа обострений, сопровождается минимальной кумулятивной дозой ИГКС. В конечном итоге это позволит преодолеть низкую приверженность пациентов лечению и добиться контроля над заболеванием.
