количество статей
6422
Загрузка...
Пожалуйста, авторизуйтесь:
Обзоры
Пимафукорт – оптимальный выбор при лечении инфекций кожи и воспалительных дерматозов
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Дерматовенерология и дерматокосметология" № 1 (4)
- Аннотация
- Статья
- Ссылки
- English
В статье представлен обзор результатов клинических исследований препарата Пимафукорт в России. Приведены актуальные данные, касающиеся эпидемиологии, классификации, дифференциальной диагностики и лечения интертриго грибковой этиологии. Представлены результаты собственного исследования, в котором участвовали 50 пациентов с диагнозом «микоз крупных складок» (35 мужчин и 15 женщин). Крем Пимафукорт наносили на очаги поражения 2 раза в день в течение 10 дней. Отмечена высокая суммарная частота выздоровления и значительного клинического улучшения (90%).
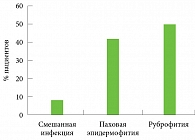
Рис. 1. Этиологическая структура интертригинозного микоза в обследованной группе больных
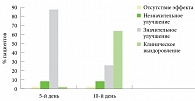
Рис. 2. Эффективность препарата Пимафукорт при лечении микоза крупных складок на 5-й и 10-й дни терапии (% от всего количества больных для каждого показателя)
Различные воспалительные дерматозы, такие как атопический и себорейный дерматиты, нейродермит, пруриго, экзема, на определенном этапе течения могут осложняться присоединением бактериальной (стрептодермия, стафилодермия) и микотической (кандидоз, дерматофитии) инфекций [1, 2]. При этом даже в отсутствие клинических проявлений инфекционного поражения, по данным многих авторов, констатируется высокая обсемененность в очагах поражения кожи различными видами стафилококков, стрептококков и дрожжеподобных грибов, которые могут вызывать рецидивы заболевания и поддерживать воспалительную реакцию [3, 4–7]. В то же время многие инфекционные заболевания кожи сопровождаются местной воспалительной реакцией и при определенных условиях вызывают сенсибилизацию к возбудителю и приводят к развитию микробной экземы [7–9].
В связи с этим патогенетически обоснованным средством при наружной терапии таких состояний считаются комбинированные топические глюкокортикостероиды (КТГКС), в состав которых входят антибактериальный и противогрибковый компоненты [10]. Терапевтическое воздействие на оба звена развития заболевания (инфекцию и воспаление) ускоряет достижение клинической ремиссии и разрывает порочный круг. Однако нельзя забывать о частых побочных эффектах, возникающих при наружном нанесении ГКС. Это атрофия кожи, ксероз, дисхромии, телеангиэктазии, стероидозависимый дерматит, гипертрихоз, обострение вирусной, бактериальной и грибковой инфекции. Выраженность побочных эффектов прямо коррелирует со степенью активности действующего вещества (топического ГКС) в составе
препарата [9, 11, 12].
КТГКС, представленные на фармацевтическом рынке, в подавляющем большинстве содержат ГКС с высокой или умеренной активностью (II–III класс по Европейской классификации), что в свою очередь накладывает определенные ограничения на их применение. Во-первых, эти препараты нельзя использовать на участках тела с нежной кожей (лицо, шея, крупные складки, половые органы) из-за возможности быстрого развития атрофии. Во-вторых, в результате резорбции в системный кровоток и угнетения гипоталамо-гипофизарно-надпочечниковой системы данные ГКС противопоказаны детям раннего возраста, беременным и кормящим матерям. В-третьих, длительность применения этих средств не должна превышать 2 недели.
Эффективным и безопасным современным КТГКС является трехкомпонентный препарат Пимафукорт (крем/мазь), содержащий следующие активные компоненты (на 1 г основы): натамицин 10 мг, неомицина сульфат 3500 ЕД, гидрокортизон 10 мг. Гидрокортизон оказывает противовоспалительное и сосудосуживающее действие. В связи с мягким действием (относится к слабым ГКС – I класс по Европейской классификации) гидрокортизон разрешен к применению у новорожденных. Кроме того, его можно использовать на чувствительных участках кожи. Натамицин – антимикотик группы полиеновых макролидов, активен в отношении дрожжевых, дрожжеподобных, плесневых грибов и некоторых дерматофитов. Резистентность к натамицину формируется редко вследствие ограниченности механизмов ее развития у грибов. Более того, резистентные к натамицину мутанты отличаются сниженной жизнеспособностью и вирулентностью. Неомицин – антибиотик группы аминогликозидов, обладает бактерицидным эффектом в отношении широкого спектра грамположительных и грамотрицательных бактерий. Системная абсорбция неомицина минимальна, у натамицина она отсутствует. Преимущество Пимафукорта по сравнению с другими комбинированными препаратами, в состав которых входят галогенизированные ГКС (бетаметазон, триамцинолон), заключается в том, что его можно применять на особо чувствительных участках кожи, в том числе в кожных складках, а также у детей. Длительность терапии определяется с учетом характера заболевания. Учитывая хороший профиль безопасности препарата, длительность терапии может быть увеличена до 4–6 недель. При этом необходимо соблюдать ряд ограничений: у детей наносить препарат следует на ограниченные участки кожи, не применять окклюзионные повязки. При назначении Пимафукорта в период беременности надо учитывать теоретический риск ототоксического действия неомицина на плод, в связи с чем нельзя применять препарат длительно и наносить его под окклюзию [9, 13, 14].
В проведенных в России клинических исследованиях Пимафукорт продемонстрировал высокую эффективность и безопасность в лечении различных дерматозов. Так, Е.В. Шибаева и Е.И. Пышкина (2013) показали, что при включении Пимафукорта в комплексную терапию больных микробной экземой полный регресс высыпаний отмечался в 83,3% случаев и значительное улучшение в 16,7%. Не наблюдалось ни одного случая, требующего дополнительного назначения системной антибактериальной терапии и/или противогрибковых средств. При этом авторы констатировали хорошую переносимость и безопасность препарата при применении на область лица, наружных гениталий, в кожных складках и на обширных участках кожи, в том числе у детей и беременных [15]. В исследовании Т.В. Соколовой и соавт. (2006) была показана высокая эффективность Пимафукорта в качестве эмпирической терапии воспалительных заболеваний кожи, вызванных смешанной или неидентифицированной флорой [7].
А.Л. Бакулев (1998) обобщил результаты успешного применения мази Пимафукорт у 25 пациентов пожилого и старческого возраста, страдающих экземой, диффузным нейродермитом и псориазом. Установлено, что активные компоненты препарата обеспечивают отчетливый противозудный, противовоспалительный, антиаллергический эффект, позволяют ликвидировать имеющуюся вторичную пиококковую и кандидозную инфекцию кожи, хорошо переносятся пациентами и не вызывают побочных эффектов [16]. Н.М. Махнова и соавт. (2013) рекомендовали Пимафукорт как препарат выбора при лечении кандидозного интертриго у детей раннего возраста [17].
По данным литературы, частота микоза складок кожи в общей структуре грибковых заболеваний кожи может достигать 10–15% [18, 19]. Из возбудителей микозов поражения кожных складок вызывают:
- дерматофиты (Trichophyton rubrum, Trichophyton mentagrophytes var. interdigitale, Epidermophyton floccosum и в единичных случаях грибы рода Microsporum);
-
дрожжеподобные грибы рода Candida.
При поражениях складок, вызванных дерматофитами (паховый дерматомикоз tinea cruris), заражение может происходить путем непосредственной передачи возбудителя от больного человека здоровому. Однако чаще отмечается непрямой путь инфицирования через предметы, поверхность которых загрязнена чешуйками кожи больного. Передача патогенных грибов может происходить при использовании необеззара-женных медицинских предметов, подкладных суден, мочеприемников, белья, полотенец, одежды [2]. У мужчин часто поражаются паховые складки, чему способствуют повышенная поверхностная температура и высокая влажность кожи этих анатомических локализаций, мацерация, ношение грубого белья. Кроме того, сопутствующее поражение патогенными грибами кожи других областей (особенно стоп) служит резервуаром инфекции и источником аутоинокуляции возбудителей в область складок [8]. Обычно микотическое поражение выходит за пределы паховых складок и распространяется на внутреннюю поверхность бедер, промежность, перианальную область и межъягодичную складку. При развитии грибковой инфекции мошонки кожа может выглядеть абсолютно нормальной или слегка воспаленной. При ношении тесной одежды при высокой температуре и влажности окружающей среды может развиться острое воспаление. В результате аутоинокуляции или первичного инфицирования пораженными могут оказаться аксиллярные впадины, локтевые сгибы и подколенные ямки, у женщин – складки под молочными железами, а также любой участок кожного покрова, в том числе волосистая часть головы [1, 20].
Первоначальные проявления микотического интертриго представлены небольшими, слегка отечными воспалительными пятнами красного цвета, имеющими кольцевидные очертания и четкие границы. Пятна увеличиваются в размерах и сливаются друг с другом, образуя сплошной очаг с фестончатыми контурами, склонный к периферическому росту. Краевая зона покрыта пузырьками, папулами, пустулами, эрозиями, чешуйками и корочками и в виде воспалительного валика отчетливо выступает над его центральной частью и окружающей кожей. Иногда формируются очаги поражения разнообразных конфигураций, захватывающие обширные участки кожного покрова. Больных беспокоит зуд – от умеренного до сильного. Постепенно интенсивность воспаления в очагах микоза угасает (появляется шелушение, в окраске начинают преобладать буроватые тона) или разрешается, если устраняется влажная среда [21]. При упорном хроническом течении (в ряде случаев процесс затягивается на несколько лет) возникает инфильтрация кожи в глубоких складках, зуд становится интенсивным, из-за расчесов появляются многочисленные экскориации. Необходимо отметить, что микоз паховых складок, вызванный Epidermophyton floccosum, традиционно выделяют в отдельную форму заболевания – паховую эпидермофитию (eczema marginatum) из-за особенностей течения и клинической картины [18].
Дрожжеподобные грибы рода Candida поражают как крупные, так и мелкие кожные складки. На участках кожного покрова, где имеется повышенная влажность, отсутствует кислая реакция кожной поверхности, нередко возникает мацерация, создаются условия для сапрофитирования, а при наличии предрасполагающих факторов проявляются патогенные свойства дрожжеподобных грибов. Заболевание развивается либо путем экзогенного заражения грибами из внешней среды, либо вследствие активации собственной кандидозной инфекции, источником которой у большинства больных является кишечник или слизистая оболочка полости рта [13, 22]. В крупных складках появляются мелкие (размером с просяное зерно) пузырьки и пустулы, которые вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размерах, сливаются, образуя обширные участки поражения. Очаги темно-красного цвета с бордовым оттенком имеют блестящую и влажную поверхность, неправильные очертания, бордюр отслаивающегося эпидермиса по периферии. Вокруг основного очага поражения часто наблюдается появление новых поверхностных (субкорнеальных) пузырьков и пустул. У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда на весь кожный покров. В глубине складок могут возникать болезненные трещины. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. Кандидоз мелких складок (межпальцевая эрозия) чаще возникает в 3-м и 4-м межпальцевых промежутках кистей, реже стоп и характеризуется образованием эрозированных очагов с влажной, но немокнущей гладкой блестящей поверхностью темно-вишневого цвета и отслаивающимся воротничком рогового слоя эпидермиса по периферии. Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, работников кондитерского, плодоовощного и подобных производств [23]. Субъективные ощущения при кандидозной инфекции характеризуются зудом, жжением, а при наличии трещин болезненностью. Течение заболевания хроническое, с частыми рецидивами.
Лечение интертригинозного микоза проводится в соответствии с установленной этиологией заболевания. При этом учитываются патогенетические факторы, способствовавшие развитию дерматоза. Назначаются наружные антифунгальные препараты (производные аллиламинов, азолов и полиены), а при распространенных процессах применяют системные антимикотики (тербинафин, итраконазол, флуконазол) [8, 24]. Часто течение заболевания осложняется бактериальной инфекцией, что усиливает воспалительную реакцию в очагах поражения и требует применения антибиотиков. Поэтому перспективным представляется использование комбинированных препаратов, сочетающих в себе помимо антимикотического противовоспалительный и антибактериальный компоненты. Они обеспечивают патогенетический эффект и этиотропное действие в отношении широкого спектра возбудителей, удобны в применении и повышают приверженность пациентов лечению.
Целью работы, проведенной на кафедре кожных и венерических болезней Военно-медицинской академии им. С.М. Кирова, стала оценка эффективности, безопасности и переносимости препарата Пимафукорт в форме крема в терапии интертриго грибковой этиологии.
Материал и методы
В исследовании участвовали мужчины и женщины в возрасте 18–60 лет с установленным клиническим диагнозом интертригинозного микоза. Диагноз устанавливали на основании характерной клинической картины (в области складок эритематозные, отечные пятна с шелушением на поверхности, явлениями мокнутия, мацерация эпидермиса, трещины) и жалоб на неприятные субъективные ощущения (зуд, боль, жжение). Микроскопический и микробиологический методы диагностики проводили до начала и в конце терапии.
В исследование не включались пациенты, которые одновременно участвовали в других клинических исследованиях и которым требовалось системное применение антибактериальных и/или противогрибковых препаратов, иммуносупрессантов и цитостатиков, пациенты с гиперчувствительностью к одному или нескольким компонентам препарата в анамнезе, а также те, которым показано оперативное вмешательство. Кроме того, в исследовании не участвовали больные с вирусными инфекциями кожи, поражениями кожи туберкулезной и сифилитической этиологии, ВИЧ-инфекцией, психическими заболеваниями.
Диагностические мероприятия включали микроскопическое и культуральное исследование патологического материала, полученного из очага поражения (чешуек кожи), исследование крови на ВИЧ-инфекцию, сбор анамнеза, физикальное обследование, оценку дерматологического статуса, регистрацию побочных явлений.
Оценку эффективности проводили по клинической картине, результатам клинического и микробиологического исследования, субъективным ощущениям пациента. Учитывалось также мнение больных об эффективности и удобстве применения препарата.
Результаты
Нами была набрана группа пациентов из 50 человек (35 мужчин и 15 женщин) в возрасте от 20 до 58 лет (средний возраст
41,2 ± 7,8 года). У больных были установлены следующие диагнозы:
- паховая эпидермофития (15 пациентов);
- подмышечная руброфития (6);
- руброфития межъягодичной складки (5);
- руброфития паховых и подмышечных складок (4);
- руброфития складок под молочными железами (4);
- эпидермофития паховых складок и кожи мошонки (4);
- руброфития подмышечных складок и складок под молочными железами (3);
- эпидермофития паховых и подмышечных складок (2);
- руброфития паховых и межъягодичной складок (2);
- паховая руброфития (1);
- эпидермофития паховых складок и складок под молочными железами, кандидоз (1);
- эпидермофития паховых и межъягодичной складок, кандидоз (1);
- паховая эпидермофития, кандидоз (1);
-
руброфития складок под молочными железами, кандидоз (1 пациент) (рис. 1).
Как видно из диаграммы, более 90% всех случаев заболевания приходилось на дерматофитии (50% – руброфития и 42% – паховая эпидермофития) и только 8% на смешанную инфекцию (дерматофиты и грибы рода Candida). Из этого следует, что основную роль в этиологии микоза крупных складок, по данным нашего исследования, играют T. rubrum и E. floccosum, в меньшей степени Candida spp.
Все пациенты наносили крем Пимафукорт 2 раза в день на очаги поражения (утром и вечером) в течение 10 дней. На 5-й день лечения предварительно оценивали эффективность и переносимость препарата. Значительное улучшение отмечалось у 44 больных (88%), клиническое выздоровление у 1 (2%), незначительное улучшение у 4 (8%). У 1 (2%) пациента динамика отсутствовала. Все пациенты, за исключением одного, отмечали исчезновение субъективных жалоб. Ни у одного больного за данный период исследования не было выявлено каких-либо нежелательных явлений.
По окончании 10-дневного курса лечения проводилась итоговая оценка эффективности и переносимости препарата. У 32 (64%) пациентов отмечалось полное излечение как клиническое, так и микробиологическое. У 13 (26%) пациентов наблюдалось значительное улучшение. Незначительное улучшение было достигнуто в 4 (8%) случаях. И лишь у 1 (2%) больного динамика заболевания отсутствовала (рис. 2).
Отметим, что все случаи поражения кожи грибами рода Candida в сочетании с дерматофитами (их было 4) завершились полным выздоровлением (100%). Из 21 случая поражения E. floccosum полное выздоровление достигнуто у 16 (76,2%) пациентов, а из 25 случаев T. rubrum – в 12 (48%) случаях. Обобщая результаты, можно сказать, что наиболее эффективно препарат действовал при поражении кожи E. floccosum, а также смешанной инфекции (E. floccosum + Candida spp.), несколько ниже была эффективность в отношении T. rubrum.
За все время проведения исследования ни одного случая нежелательных явлений зарегистрировано не было. Отмечена хорошая приверженность больных лечению. Переносимость и косметическая приемлемость препарата оценивались как отличная 34 (68%) пациентами, хорошая – 15 (30%) и удовлетворительная – 1 (2%) пациентом.
Заключение
Обзор литературных данных показывает, что Пимафукорт достаточно эффективен и безопасен в лечении как воспалительных дерматозов, осложненных вторичным грибковым и бактериальным поражением, так и инфекций кожи, протекающих с выраженной воспалительной реакцией. Дополнительным положительным свойством препарата является возможность нанесения на любые участки тела, в том числе лицо, шею, крупные складки, половые органы, а также использование в терапии детей с первого года жизни и беременных.
Результаты проведенного нами клинического исследования препарата Пимафукорт в форме крема показали, что данное наружное средство обладает одновременно высокой безопасностью и широким спектром применения, что обеспечивает успех его применения при лечении микозов крупных складок, о чем свидетельствует высокая суммарная частота выздоровления и значительного клинического улучшения (90%).
NB
Препарат Пимафукорт: фармакодинамика
- Неомицин является антибиотиком широкого спектра действия из группы аминогликозидов, активен в отношении ряда грамположительных (Staphylococcus spp., Enterococcus spp.) и грамотрицательных (Klebsiella spp., Proteus spp., Escherichia coli и др.) бактерий
- Натамицин относится к противогрибковым препаратам полиенового ряда, оказывает фунгицидное действие в отношении дрожжевых и дрожжеподобных грибов, особенно Candida spp. Дерматомицеты к натамицину менее чувствительны
- Гидрокортизон обладает противовоспалительным и сосудосуживающим действием
- Устраняет воспалительные явления и зуд, сопровождающие различные виды дерматозов
1. Самцов А.В., Барбинов В.В. Дерматовенерология. Учебник для медицинских вузов. СПб.: СпецЛит, 2008.
2. Кожные и венерические болезни. Справочник / под ред. О.И. Иванова. М.: Медицина, 2007.
3. Арзуманян В.Г., Зайцева Е.В., Кабаева Т.И. и др. Оценка стафилококковой и нелипофильной дрожжевой микрофлоры кожи у больных с кожной патологией при контактном способе посева // Вестник дерматологии и венерологии. 2004. № 6. С. 3–6.
4. Кожные и венерические болезни. Руководство для врачей в 4 т. / под ред. Ю.К. Скрипкина. М.: Медицина, 1995.
5. Хамаганова И.В., Савина М.И., Симонова А.В. Микрофлора кожи и молекулярная характеристика иммунокомпетентных клеток у больных атопическим дерматитом // Материалы V междисциплинарного симпозиума «Новое в дерматовенерологии, андрологии, акушерстве и гинекологии: наука и практика», 2002. С. 45.
6. Белоусова Т.А., Горячкина М.А., Катранова Д.Г. Особенности микробиоценоза кожи у больных аллергодерматозами: проблема выбора наружной терапии // Клиническая дерматология и венерология. 2013. Т. 11. № 3. С. 107–112.
7. Соколова Т.В., Григорян С.А., Мокроносова М.А. Роль топических антимикотиков при лечении больных микробной экземой, ассоциированной с кандидозом кожи и слизистых оболочек // Проблемы медицинской микологии. 2006. Т. 8. № 4. C. 23–31.
8. Родионов А.Н. Грибковые заболевания кожи: руководство для врачей. СПб.: Питер, 2000.
9. Хэбиф Т.П. Кожные болезни: диагностика и лечение. М.: МЕДпресс-информ, 2008.
10. Проценко О.А., Проценко Т.В. Oсобенности наружной терапии при осложненных формах аллергических заболеваний кожи // Украинский журнал дерматологии, венерологии, косметологии. 2009. № 3 (34). С. 32–36.
11. Дерматология Фицпатрика в клинической практике в 3 т. / пер. с англ., под общ. ред. А.А. Кубановой. М.: Издательство Панфилова, БИНОМ. Лаборатория знаний, 2012.
12. Европейское руководство по лечению дерматологических болезней / под. ред. А.Д. Кацамбаса, Т.М. Лотти. М.: МЕДпресс-информ, 2008. С. 371–374.
13. Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем / под ред. А.А. Кубановой, В.И. Кисиной. М.: Литтерра, 2005.
14. Инструкция по медицинскому применению препарата Пимафукорт (регистрационный номер П № 012689/02).
15. Шибаева Е.В., Пышкина Е.И. Наружная терапия инфицированных дерматозов: адекватный подход к выбору препарата // Эффективная фармакотерапия. 2013. № 1 (8). С. 10–15.
16. Бакулев А.Л. Пимафукорт в терапии хронических дерматозов у лиц пожилого и старческого возраста // Клиническая геронтология. 1998. № 1. С. 23–24.
17. Махнова Н.М., Дорошенко Н.Н., Шперлинг Н.В. и др. Опыт лечения кандидозного интертриго у детей раннего возраста // Клиническая дерматология и венерология. 2013. Т. 11. № 1. С. 98–102.
18. Разнатовский К.И., Родионов А.Н., Котрехова Л.П. Дерматомикозы. СПб.: Издательский дом СПбМАПО, 2006.
19. Тарасенко Г.Н. Современные аспекты практической микологии // Российский журнал кожных и венерических болезней. 2006. № 6. С. 49–61.
20. Braun-Falco O., Plewig G., Wolff H.H., Winkelmann R.K. Dermatology. Berlin-Heidelberg: Springer-Verlag, 1991.
21. Шапошников О.К., Павлов С.Т., Самцов В.И., Ильин И.И. Кожные и венерические болезни. М.: Медицина, 1985.
22. Runeman B., Faergemann J., Larkö O. Experimental Candida albicans lesions in healthy humans: dependence on skin pH // Acta Derm. Venereol. 2000. Vol. 80. № 6. P. 421–424.
23. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. М.: Бином-Пресс, 2004.
24. Современная наружная терапия дерматозов (с элементами физиотерапии) / под ред. Н.Г. Короткого. Тверь: Губернская медицина, 2001.
Pimafucort: optimal treatment choice for patients with skin infections and inflammatory dermatoses
A.V. Sukharev, A.V. Patrushev, I.N. Telichko, O.I. Bondar
S.M. Kirov Military Medical Academy of the Ministry of Defense of Russia, Saint Petersburg
Contact person: Aleksandr Vladimirovich Patrushev, alexpat2@yandex.ru
The article reviews the results of clinical studies of Pimafucort in Russia. Current data on epidemiology, classification, differential diagnosis and management of fungal intertrigo are presented together with the results of own study of Pimafucort in 50 patients (35 males and 15 females) with mycosis of large skin folds. In the study, Pumafucort cream was applied twice daily during 10 days. Therapy with Pimafucort was associated with high overall frequency of skin lesions repair/significant clinical improvement (90%).
СТАТЬИ по теме
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
