Препараты сульфонилмочевины: эффективное лечение сахарного диабета типа 2
- Аннотация
- Статья
- Ссылки
- English
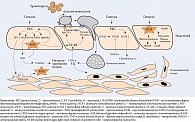



Cтремительное распространение сахарного диабета (СД) типа 2 наносит значительный медико-социальный и экономический урон [1, 2]. По данным регистра, в России в 2015 г. число больных СД составило 4,04 млн (типа 1 – 340 тыс., типа 2 – 3,7 млн) [3]. С учетом скрытого течения СД типа 2 истинная его распространенность гораздо выше – в три–четыре раза.
СД типа 2 – многофакторное заболевание. Его ассоциируют с многочисленными метаболическими нарушениями. Кроме того, СД типа 2 относится к факторам высокого риска ухудшения сердечно-сосудистого прогноза, что приводит к смерти в 60–75% случаев [1, 4, 5].
Основной причиной микрососудистых осложнений является хроническая гипергликемия (рис. 1) [6–8]. Макрососудистые осложнения, как правило, ассоциированы и с другими весомыми факторами, такими как ожирение, инсулинорезистентность, артериальная гипертензия, дислипидемия, альбуминурия. В сочетании с гипергликемией они значительно ухудшают сердечно-сосудистый прогноз и требуют своевременного вмешательства [9–11].
В настоящее время собрана большая доказательная база в отношении эффективности многофакторного подхода к снижению риска развития сердечно-сосудистых заболеваний и смерти у больных СД [4, 12]. Результаты крупных рандомизированных плацебоконтролируемых исследований и метаанализов послужили платформой для разработки современных алгоритмов ведения таких пациентов. Особое внимание в них уделяется профилактике развития и прогрессирования осложнений заболевания: достижению целевого уровня гликемии, липидов, контроля артериального давления и массы тела [3, 13].
Учитывая преждевременную инвалидизацию и высокую смертность среди пациентов с СД типа 2 из-за сосудистых осложнений, частоту которых можно существенно сократить за счет достижения гликемии, близкой к нормальному уровню, чрезвычайно важным считается эффективный контроль последней [14–16]. Он достигается назначением препаратов, влияющих на основные патогенетические механизмы данного нарушения [3, 17, 18].
Существующие рекомендации по ведению пациентов с СД типа 2 уже не дают жестких указаний о применении тех или иных классов сахароснижающих препаратов как на старте лечения, так и в случае его интенсификации [3, 13]. Перед клиницистами встает вопрос выбора оптимальной схемы лечения для каждого конкретного пациента, препарата и времени перехода на следующий этап терапии, если контроль гликемии на предшествующем этапе оказался неудовлетворительным. При этом учитываются особенности течения заболевания, исходное состояние углеводного обмена, ответ на медикаментозную терапию.
Риск развития патологии сердца и сосудов также повышает гипогликемия – пусковой фактор активации системы контринсулярной защиты [19, 20]. В этой связи при выборе сахароснижающего препарата следует помнить, что возраст, патология почек и печени увеличивают риск ее развития [18, 19].
Сегодня трудно представить сахароснижающую терапию без препаратов сульфонилмочевины (ПСМ), широкое клиническое применение которых началось еще в 50-х гг. прошлого столетия.
ПСМ относятся к группе секретагогов. Данные препараты стимулируют секрецию инсулина бета-клетками поджелудочной железы, особенно в присутствии глюкозы [17]. Наличие в островках Лангерганса достаточного количества функционально активных бета-клеток служит основой для проявления их фармакологического эффекта.
Изучение ПСМ показало, что, несмотря на общий механизм действия, каждый из представителей этого класса имеет фармакокинетические, фармакодинамические особенности и дополнительные эффекты, которые необходимо принимать во внимание.
ПСМ отличает выраженный сахароснижающий эффект (уровень гликированного гемоглобина (HbA1c) уменьшается примерно на 1,5–2%). Наиболее частым побочным действием является гипогликемия [21]. Следует отметить, что гипогликемию может вызвать любой ПСМ, хотя и с разной долей вероятности.
При выборе того или иного ПСМ необходимо основываться на оценке соотношения эффективности и безопасности, путей метаболизма и выведения и доступности его для пациента [17]. Каждый представитель данного класса препаратов может быть более или менее предпочтительным в определенной клинической ситуации [22–25].
Одним из наиболее эффективных ПСМ является гликлазид МВ (Диабетон МВ). Исследование ADVANCE доказало возможность длительного и безопасного применения Диабетона МВ для лечения СД типа 2 и предупреждения его осложнений [26]. Важно отметить, что в рамках исследования изучалось влияние на риск развития сердечно-сосудистых осложнений у больных СД типа 2 не только интенсивных режимов сахароснижающей терапии, но и гипотензивной (периндоприл с индапамидом в фиксированной комбинации – Нолипрел). В работе участвовало 11 140 больных СД типа 2 из разных стран мира, в том числе из России. Это были пациенты с длительным течением заболевания (в среднем более 8 лет), имеющие факторы высокого сердечно-сосудистого риска. Участников рандомизировали в группы стандартного (НbА1с = 7,5–8%) и интенсивного контроля гликемии (НbА1с < 6,5%). В группе интенсивного контроля (терапия основывалась на применении Диабетона МВ) уровень HbA1c снижался постепенно – в среднем до 6,5%. При этом достигнутые к концу первого года лечения показатели удерживались в течение пяти лет. У пациентов в группе стандартного лечения уровень HbA1c в среднем составил 7,3%. Различие между группами – 0,67% (р < 0,0001).
Важно и то, что режим интенсивного контроля гликемии способствовал достижению целевых значений HbA1c у гораздо большего числа пациентов (табл. 1).
Результаты ADVANCE продемонстрировали, что ПСМ могут снижать сердечно-сосудистый риск у больных СД типа 2 [17, 27]. Стратегия достижения гликемического контроля, предложенная в исследовании ADVANCE и основанная на применении Диабетона МВ, ассоциировалась с очень низкой частотой эпизодов гипогликемии. Безусловно, гипогликемии затрудняют достижение контроля гликемии, способствуют клинической инертности. Повторяющиеся гликемии снижают возможность их своевременного распознавания и соответственно принятия необходимых мер [5, 20].
Поскольку СД типа 2 – прогрессирующее заболевание, доза гликлазида МВ титровалась до достижения необходимого эффекта. В итоге 70% больных получали по 120 мг препарата в сутки [26]. Эти данные свидетельствуют о важности увеличения дозы Диабетона МВ для проявления полного спектра эффективности препарата. В то же время число гипогликемий было в четыре раза меньше, чем в исследовании UKPDS (несмотря на более низкий уровень HbA1c, достигнутый пациентами группы интенсивного контроля в исследовании ADVANCE). Следует отметить, что в исследование UKPDS были включены пациенты с впервые диагностированным СД типа 2 без диабетических осложнений, в то время как участники исследования ADVANCE имели длительный стаж заболевания, различные сосудистые осложнения и, как следствие, высокий риск развития сердечно-сосудистых заболеваний (табл. 2) [16, 26].
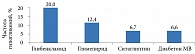
Считается, что инкретиновая терапия характеризуется низким риском гипогликемий. Результаты сравнительных исследований показывают, что частота гипогликемических эпизодов была меньше на фоне приема гликлазида МВ, чем на фоне приема других ПСМ (глибенкламида, глимепирида), и такой же, как при применении ингибитора дипептидилпептидазы 4 (ДПП-4) – ситаглиптина (рис. 2) [28, 29].
Оптимальная переносимость и безопасность гликлазида МВ во многом объясняется высокой обратимостью его связывания с рецептором на поверхности бета-клетки (субъединицами аденозинтрифосфат-зависимых калиевых каналов). При низкой обратимости связывания ПСМ с рецептором (например, у глибенкламида) отмечается пролонгированная эндогенная секреция инсулина, которая может обусловливать высокий риск развития гипогликемии, увеличение массы тела, снижение функциональной активности бета-клеток [17, 21].
Исследование ADVANCE продемонстрировало, что длительное применение Диабетона МВ улучшает отдаленные исходы СД типа 2 [26]. В частности, риск развития микро- и макрососудистых осложнений снизился на 10% (р < 0,013), нефропатии – на 21% (р < 0,006), макроальбуминурии – на 30% (р < 0,001) (рис. 3). Кроме того, уменьшился риск сердечно-сосудистой смерти на 12% (р < 0,12) и общей смерти на 7% (р < 0,28).
Благодаря полученным результатам спектр показаний к применению Диабетона МВ расширился. Диабетон MВ стал первым и единственным сахароснижающим препаратом, для которого зарегистрировано показание: «предупреждение осложнений СД типа 2: уменьшение риска развития макро- и микрососудистых осложнений, в частности новых случаев или прогрессирования нефропатии у пациентов».
Необходимо также отметить ренопротективный эффект Диабетона МВ. Так, в группе интенсивного контроля гликемии (Диабетона МВ) регрессия нефропатии как минимум на одну стадию отмечалась у 62% пациентов [26].
Установлено, что Диабетон МВ воздействует на патогенетические механизмы сосудистых осложнений [6, 11, 30]. В химической структуре гликлазида МВ присутствует азобициклооктановая группа. Это объясняет его антиоксидантный и вазопротекторный эффекты, не зависящие от сахароснижающего эффекта [23, 24]. Препарат уменьшает выраженность оксидативного стресса и агрегацию тромбоцитов. В терапевтических концентрациях Диабетон МВ увеличивает время между воздействием прооксидантов на липопротеины низкой плотности и началом окисления, то есть препятствует окислению последних. Необходимо подчеркнуть, что описанный эффект не воссоздается другими ПСМ.
Сказанное свидетельствует об антиатерогенном действии препарата, что очень важно для больных СД типа 2 с сердечно-сосудистыми заболеваниями, перенесших сердечно-сосудистое событие, а также с факторами риска развития таковых.
Поскольку пациенты с СД типа 2 должны принимать сахароснижающие препараты пожизненно, не менее важен их долгосрочный профиль безопасности и эффективность. Результаты наблюдательной фазы ADVANCE-ON свидетельствуют, что интенсивный контроль гликемии (основа – Диабетон МВ) в долгосрочной перспективе не снижает и не увеличивает частоту смертей от любых причин, а также не влияет на макрососудистые осложнения. Однако эти данные отличаются от данных долгосрочного наблюдения в исследовании UKPDS. Возможная причина – критерии отбора участников. В частности, пациенты в UKPDS были значительно моложе и имели небольшой стаж диабета по сравнению с пациентами в ADVANCE (табл. 2).
В наблюдательной фазе ADVANCE-ON были получены доказательства значительного сокращения случаев развития терминальной стадии хронической болезни почек в долгосрочной перспективе в результате интенсивного контроля гликемии.
Интерес представляют также результаты наблюдательной программы по оценке эффективности и безопасности терапии Диабетоном МВ – DIAMOND [31]. В нее было включено 394 пациента с неэффективным контролем СД типа 2 на фоне диеты или терапии одним пероральным сахароснижающим препаратом (метформином, глитазоном, ингибитором ДПП-4, акарбозой, глинидом или ПСМ (кроме Диабетона МВ)). Пациенты переводились на Диабетон МВ с продолжением или отменой предшествующей терапии (если ранее пациент принимал препарат из группы секретагогов). В последнем случае Диабетон МВ назначался в дозе, эквивалентной дозе ранее принимаемого препарата (например, две таблетки Манинила 3,5 мг равны двум таблеткам Диабетона МВ, Амарил 1 и 2 мг – 30 и 60 мг Диабетона МВ соответственно). Средний возраст пациентов составил 59,0 ± 9,2 года, уровень HbA1c – 8,4 ± 0,9%, гликемии натощак – 9,0 ± 1,9 ммоль/л. Через шесть месяцев лечения Диабетоном МВ в монотерапии и комбинации с другими препаратами у 30 и 70% пациентов соответственно целевого уровня HbA1c < 7% достигли 64,7% больных, причем у каждого третьего он был менее 6,5%. Применение Диабетона МВ сопровождалось снижением количества пациентов как с микроальбуминурией (с 29,19 до 22,59%), так и с протеинурией (с 5,08 до 3,30%). Об оптимальной эффективности и безопасности свидетельствовала низкая частота эпизодов гипогликемии при значимом снижении уровня HbA1c (на 1,6%) и небольшом снижении массы тела.
Таким образом, СД типа 2 в настоящее время является серьезной проблемой. Несмотря на прилагаемые усилия, многие пациенты не достигают целевых показателей гликемии. Один из возможных путей решения – индивидуализация лечения. Диабетон МВ может рассматриваться не только как эффективный и безопасный сахароснижающий препарат, но и как средство профилактики диабетических осложнений, что обеспечивает его востребованность в клинической практике.
Ye.V. Biryukova
Moscow State University of Medicine and Dentistry named after A.I. Evdokimov
Contact person: Yelena Valeryevna Biryukova, lena@obsudim.ru
Currently, opportunities for controlling hyperglycemia have been progressively expanding. As a consequence, there appears a possibility for choosing the most optimal drug and rational regimen for anti-hyperglycemic therapy in an individual patient. A mechanism of action, efficacy and safety of Diabeton MB as one of sulfonylureas applied as a mono- and combination therapy are discussed. In addition, its antiatherogenic effects as considered as well.
