количество статей
6422
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
Современные методы управления сахарным диабетом
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эндокринология" №3 (29)
- Аннотация
- Статья
- Ссылки
Эффективное управление сахарным диабетом предполагает тесное взаимодействие врача и пациента для достижения гликемического контроля. В этой связи трудно переоценить значимость современных средств мониторинга, поскольку от их «интеллекта», точности, надежности и удобства использования зависит правильность не только врачебных назначений, но и соблюдений пациентом режима терапии. Возможности современных глюкометров обсуждались в ходе организованного при поддержке компании “Roche Diagnostics” симпозиума, прошедшего в рамках VI Всероссийского диабетологического конгресса (Москва, 19–22 мая 2013 г.).

К. м. н. Е.Н. Остроухова
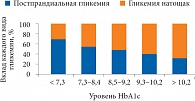
Рис. 1. Вклад постпрандиальной гликемии и гликемии натощак в общую гипергликемию в зависимости от уровня HbA1c

Рис. 2. Структурированный подход к самоконтролю пациента: пример использования системы Акку-Чек 360°
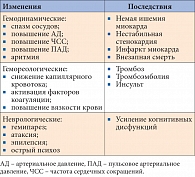
Таблица 1. Последствия гипогликемии

Н.Ю. Грязских

Таблица 2. Глюкометры Акку-Чек®, внесенные в Государственный реестр средств измерений

К. м. н. А.К. Рагозин
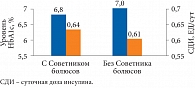
Рис. 3. Эффективность использования калькулятора болюсов
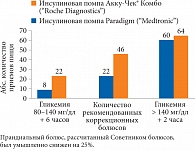
Рис. 4. Гликемия после тестируемого приема пищи у пациентов с СД 1 типа
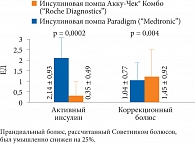
Рис. 5. Уровень активного инсулина и коррекционный болюс через 2 часа после тестируемого приема пищи у пациентов с СД 1 типа
Остроухова Е.Н. (к.м.н.)
Самоконтроль гликемии – основное звено в эффективном управлении сахарным диабетом
Самоконтроль гликемии – основное звено в эффективном управлении сахарным диабетом
В начале своего доклада к. м. н. Елена Николаевна ОСТРОУХОВА (доцент кафедры факультетской терапии с курсом эндокринологии, кардиологии и функциональной диагностики им. Г.Ф. Ланга с клиникой ГБОУ ВПО «Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, г. Санкт-Петербург) отметила, что сахарный диабет (СД) является одним из самых распространенных неинфекционных заболеваний. Сегодня в мире живет 285 млн человек с этим диагнозом, причем 85–95% из них страдают СД 2 типа. Согласно прогнозам экспертов, в ближайшие годы количество больных СД будет только расти, и к 2030 г. достигнет 438 млн человек.
По данным Государственного регистра больных сахарным диабетом, на 1 января 2013 г. в Российской Федерации зарегистрировано 3 млн 770 тысяч больных СД, из них 3,5 млн – пациенты с СД 2 типа. Однако, по оценке экспертов Международной диабетической федерации (International Diabetes Federation, IDF), в России проживают более 10 млн больных СД, 10% из которых страдают СД 1 типа, а 90% – СД 2 типа.
Одна из причин роста заболеваемости СД 2 типа – увеличение продолжительности жизни и связанное с этим старение популяции. Достаточно высокая частота СД 2 типа у лиц старших возрастных групп обусловлена физиологическими особенностями, поскольку после 50 лет каждые 10 лет жизни показатели гликемии натощак повышаются на 0,055 ммоль/л, а постпрандиальной гликемии – на 0,5 ммоль/л.
Главная причина инвалидизации и смерти пациентов с СД – сердечно-сосудистые осложнения, развивающиеся на фоне декомпенсированного на протяжении многих лет СД. У 50% пациентов СД 2 типа диагностируется, когда они обращаются по поводу клинических признаков осложнений заболевания. У большинства больных с впервые выявленным СД 2 типа уже имеются проявления микрососудистых осложнений, а также нередко присутствует бессимптомная ишемия миокарда, обусловленная коронарным атеросклерозом.
Для предупреждения и замедления прогрессирования диабетических осложнений огромное значение имеет достижение гликемического контроля, для чего наряду с рациональной фармакотерапией необходим регулярный мониторинг таких показателей, как уровень гликированного гемоглобина (HbA1c), постпрандиальная гликемия и гликемия натощак. Немаловажно, что по мере повышения уровня HbA1c растет и вклад гликемии натощак и постпрандиальной гликемии в общую гипергликемию (рис. 1).
Наиболее значителен вклад постпрандиальной гипергликемии, поскольку именно постпрандиальный период – самый продолжительный в жизни человека. Постпрандиальная гипергликемия оказывает прямое токсическое воздействие на эндотелий. На важность контроля данного показателя также указывает наличие сосудистых осложнений у пациентов с предиабетом, у которых уровень гликемии натощак не выходит за пределы нормы.
Суточная вариабельность уровня гликемии также влияет на течение СД у конкретного больного: постпрандиальные «пики» приводят к прогрессированию заболевания и его осложнений, а гипогликемические «провалы» вызывают характерную симптоматику, заставляют пациентов перекусывать в неурочное время, что приводит к увеличению массы тела, провоцируя дальнейшее развитие заболевания. Кроме того, ночная гипогликемия опасна повышенным риском смерти.
Оптимальным инструментом контроля гликемии является суточное мониторирование, отражающее все колебания ее уровня. Однако непрерывный мониторинг уровня глюкозы крови практически неосуществим. Именно поэтому так важно объяснить пациенту принципы самоконтроля и сформировать такой график измерений, который в максимальной степени отображал бы суточные колебания уровня глюкозы крови. Считается, что при СД 1 типа проводить измерения необходимо ежедневно, перед основными приемами пищи и перед сном, а также периодически через 1,5–2 часа после еды и ночью (последнее необходимо для выявления суточных «пиков» и «спадов»). Молодые пациенты с СД 2 типа и те, кто находится на инсулинотерапии, должны измерять гликемию ежедневно, не менее одного-двух раз в сутки; пожилые больные, а также принимающие таблетированные сахароснижающие препараты могут проводить измерения реже – несколько раз в неделю, но в разное время суток. При изменении режима дня, интенсивности физических нагрузок, при наличии сопутствующих заболеваний или подозрении на гипогликемию необходимы дополнительные измерения.
Для фиксации и анализа результатов самоконтроля можно использовать специальную систему Акку-Чек® 360⁰ (рис. 2). «Применение этой системы позволяет адекватно оценить и объяснить случаи гипо- и гипергликемии, что упрощает предоставление данных лечащему врачу и коррекцию терапии», – пояснила Е.Н. Остроухова.
Интенсивный контроль гликемии, включающий измерение уровня глюкозы крови по крайней мере три-четыре раза в день, подбор дозы инсулина и регулярное проведение повторных оценок, позволяет существенно снизить вероятность развития поздних осложнений СД: риск нефропатий на фоне интенсивного контроля снижается на 59%, ретинопатий – на 75%, невропатий и сердечно-сосудистых заболеваний – на 64 и 42% соответственно[1].
Тщательный самоконтроль позволяет снизить частоту эпизодов гипогликемии, а значит, уменьшить негативное влияние СД на нервную систему. Кроме того, на фоне гипогликемии часто (особенно в ночной период) наблюдается увеличение интервала Q – T, связанное с активацией симпатической нервной системы, в результате у пациента повышается риск аритмии и внезапной смерти. Даже если гипогликемия не приводит к фатальным последствиям, она негативно отражается на состоянии различных органов и систем больного (табл. 1).
Очевидно, что контроль гликемии невозможен без качественного глюкометра. Выбирать его следует по ряду критериев, таких как простота использования, наличие памяти, возможность соединения с персональным компьютером, но в первую очередь оценивается точность измерений.
Точность приборов Акку-Чек® подтверждена рядом международных и российских исследований, в том числе работой, проведенной на базе СПбГМУ им. акад. И.П. Павлова, которая показала, что результат измерений на глюкометре Акку-Чек® Актив и на лабораторном анализаторе совпадает в 99,4% случаев.
По мнению к. м. н. Е.Н. Остроуховой, к достоинствам этих приборов компании “Roche Diagnostics” можно отнести удобство использования: для проведения теста достаточно капли крови объемом 0,6 мкл, а точный результат высветится на экране глюкометра всего через 5 секунд. Кроме того, у большинства глюкометров линейки есть встроенная память, функции подсчета среднего значения гликемии за несколько недель и даже месяцев (модель Перформа Нано способна рассчитать среднее значение за 90 дней), а также напоминания и будильника.
Совсем недавно линейка глюкометров Акку-Чек® была расширена: появилась система Акку-Чек® Мобайл, позволяющая обойтись без тест-полосок, то есть сочетающая в себе удобство и мобильность, столь важные для пациентов с СД, ведущих активный образ жизни.
Грязских Н.Ю.
Метрологическое обеспечение глюкометров Акку-Чек®
Рагозин А.К. (к.м.н.)
Важность автоматического расчета доз инсулина в повседневной жизни больного сахарным диабетом
Грязских Н.Ю.
Метрологическое обеспечение глюкометров Акку-Чек®
Более детально на главной характеристике глюкометра – точности измерений – остановилась Наталия Юрьевна ГРЯЗСКИХ, начальник сектора метрологического обеспечения средств измерений медицинского назначения ФГУП «Всероссийский научно-исследовательский институт оптико-физических измерений». Очевидно, что точность данных, получаемых при помощи бытовых глюкометров, – фактор, от которого зависит здоровье, а иногда и жизнь больного СД. Именно поэтому контролем качества и точности глюкометров занимаются не только компании-производители, но и государственные регистрационные органы.
Все глюкометры производства компании “Roche Diagnostics” (Акку-Чек®), представленные на российском рынке, прошли сертификационные испытания и внесены в Государственный реестр средств измерения (табл. 2).
Глюкометры Акку-Чек® измеряют уровень глюкозы крови при концентрации от 0,6 до 33,3 ммоль/л. Максимальная погрешность измерения, согласно документации, не должна превышать 15–20%. Однако реальные испытания показывают, что погрешность приборов не более 10%.
Производство и контроль качества систем для измерения крови регулируются рядом документов, таких как:
- ГОСТ ISO 9001-2011 «Межгосударственный стандарт. Системы менеджмента качества. Требования»;
- ГОСТ Р ИСО/ТО 14969-2007 «Изделия медицинские. Системы менеджмента качества. Руководство по применению ИСО 13485:2003»;
- ГОСТ ISO 15197-2011 «Системы диагностические in vitro. Требования к системам мониторного наблюдения за концентрацией глюкозы в крови для самоконтроля при лечении сахарного диабета»;
- МИ 3138-2008 «Глюкометры портативные. Методика поверки».
Основным нормативным документом, регулирующим систему качества при производстве глюкометров, является ГОСТ ISO 15197-2011. Согласно этому документу при концентрации глюкозы в крови < 4,2 ммоль/л погрешность должна быть в пределах ± 0,8 ммоль/л, а при уровне > 4,2 ммоль/л – в пределах ± 20%. Кроме того, ГОСТ ISO 15197-2011 определяет порядок использования контрольных растворов и проведения тестовых измерений. Еще один нормативный документ – ГОСТ ISO 17511-2011 «Изделия медицинские для диагностики in vitro. Измерение величин в биологических пробах. Метрологическая прослеживаемость значений, приписанных калибраторам и контрольным материалам» – устанавливает порядок прослеживаемости результатов измерения и ответственность за погрешности измерения на каждом этапе.
Н.Ю. Грязских акцентировала внимание участников симпозиума на том, что в настоящее время стандарты пересматриваются и скоро требования к точности глюкометров будут ужесточены.
Для оценки точности глюкометров применяются стандартные образцы глюкозы SRM 917b, а контрольные значения определяются на эталонном анализаторе глюкозы YSI 2300 STAT PLUS. Затем полученные на глюкометре и на анализаторе результаты обрабатываются по специальной формуле расчета абсолютной и относительной случайной составляющих погрешности измерений концентрации глюкозы. Однако глюкометры производства компании “Roche Diagnostics” проходят не только государственную проверку: качество каждой партии оценивается уже на заводе-изготовителе, в специальной тестовой лаборатории, что служит дополнительным гарантом их качества.
Завершая выступление Наталия Юрьевна резюмировала ключевые характеристики глюкометров компании “Roche Diagnostics”:
- все представленные на российском рынке глюкометры Акку-Чек® внесены в Государственный реестр средств измерения;
- точность глюкометров Акку-Чек® соответствует стандарту ISO 15197-2011;
- глюкометры Акку-Чек® проходят первичную проверку при выпуске из производства;
- все глюкометры Акку-Чек® соответствуют по качеству и точности мировым и национальным стандартам.
Рагозин А.К. (к.м.н.)
Важность автоматического расчета доз инсулина в повседневной жизни больного сахарным диабетом
О том, чем может помочь «умный» глюкометр пациенту с СД, находящемуся на инсулинотерапии, рассказал к. м. н., доцент кафедры эндокринологии и диабетологии ГБОУ ВПО «Российский научно-исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России Антон Константинович РАГОЗИН.
Целью лечения СД является поддержание уровня HbA1c < 6,5%, минимизация эпизодов гипогликемии и уменьшение вариабельности гликемии. Это возможно только в том случае, когда назначенная пациенту инсулинотерапия отвечает ряду требований, в числе которых:
- отсутствие эпизодов гипогликемии, особенно тяжелой;
- соответствие дозы базального инсулина физиологической потребности в инсулине;
- гибкость режима инсулинотерапии (возможность его коррекции при смене часовых поясов и т.д.);
- оптимальный контроль постпрандиальной гипергликемии (точный расчет дозы и выбор оптимального времени для введения и профиля болюса).
Необходимыми условиями «идеальной» инсулинотерапии являются возможность коррекции терапии на основе данных самоконтроля больного и приверженность пациента режиму терапии.
Прекрасный пример комплаентности показывают беременные женщины, страдающие СД, – они измеряют гликемию до 20 раз в сутки, что способствует существенному уменьшению частоты развития гипо- и гипергликемии и достижению целевых показателей HbA1c. Однако после родов их мотивация снижается, что приводит к декомпенсации заболевания. Например, пропуск всего четырех прандиальных болюсов в неделю через 3 месяца приводит к повышению уровня HbA1с на 0,94%[2].
Антон Константинович подчеркнул, что одной из самых распространенных терапевтических проблем является достаточно высокое колебание уровня гликемии у пациентов с СД, находящихся на инсулинотерапии. Это объясняется «передозировкой» базального инсулина – его пациенты получают в избытке, а болюсов, напротив, – недостаточно, что приводит к увеличению частоты не только ночной гипогликемии, но и постпрандиальной гипергликемии. В идеале доза базального инсулина должна быть подобрана так, чтобы утром пациент просыпался с нормальным уровнем глюкозы крови. Впрочем, ночная гипогликемия может быть связана и с неправильно рассчитанными болюсами, введенными в вечернее время. В любом случае до начала коррекции дневных показателей следует разобраться в причинах возникновения этого состояния.
Время введения и тип болюса вычисляются в зависимости от ряда факторов. Важнейшими из них являются препарат инсулина, который принимает больной, способ и место введения болюса, а также количество углеводов, белков и жиров, получаемых с пищей. Болюс может вводиться шприцем (шприц-ручкой) или инсулиновой помпой. В последнем случае предусматривается несколько вариантов: быстрый, стандартный, растянутый, болюс нескольких волн и супер-болюс – в зависимости от характера принимаемой пациентом пищи.
Постпрандиальная гликемия напрямую зависит от гликемического индекса (ГИ) потребляемых продуктов: чем он выше, тем дольше период постпрандиальной гипергликемии, вне зависимости от того, какие болюсы вводит пациент. В связи с этим оптимальным режимом питания для пациентов с СД является подход, предполагающий несколько (четыре – восемь) приемов пищи, содержащей углеводы с низким и средним ГИ, в течение суток. Если уровень гликемии перед едой слишком низкий, после введения болюса у больного может развиться гипогликемия. Избежать этого можно, замедлив или приостановив введение базального инсулина незадолго до приема пищи, – этим приемом активно пользуются беременные женщины и родители детей, страдающих СД. В некоторых случаях целесообразно введение болюса за 15–20 минут до еды.
Для облегчения расчета болюсов многие пациенты с СД сегодня используют специальные программы – советники (калькуляторы) болюсов. Калькулятор может быть интегрирован в инсулиновую помпу или глюкометр, а может представлять собой отдельное приложение к телефону или смартфону.
Доказано, что использование калькуляторов болюса позволяет снизить уровень HbA1c и суточную дозу инсулина (рис. 3), число коррекционных болюсов, уменьшить частоту эпизодов легкой гипогликемии, сократить продолжительность постпрандиальной гипергликемии. В целом данная программа повышает качество жизни пациентов[3].
Одной из широко применяемых сегодня инсулиновых помп со встроенным калькулятором болюсов является Акку-Чек® Комбо производства компании “Roche Diagnostics”. Этот Советник болюса дает пользователю рекомендации с учетом таких факторов, как:
- результат измерения уровня глюкозы в крови;
- предполагаемый прием пищи: предполагаемое количество углеводов (граммы, хлебные единицы (ХЕ) и др.) – значимое и незначимое;
- текущее состояние здоровья или активности;
- индивидуальные параметры:
- целевой уровень гликемии перед едой;
- углеводный эквивалент;
- чувствительность к инсулину;
- блоки времени;
- допустимый уровень глюкозы в крови после очередного болюса.
В память Советника болюса также вводятся верхняя и нижняя границы гликемии, определяемые врачом с учетом индивидуальных потребностей пациента. Если результаты измерения выходят за эти пределы, прибор выдает предупреждение.
Прандиальный болюс Советник болюса рассчитывает на основании «правила 500», согласно которому количество углеводов (в граммах), необходимых для усвоения 1 ЕД инсулина, составляет 500/СДИ. Так, пациент, получающий 30 ЕД инсулина в сутки, усваивает при помощи 1 ЕД 16,7 г углеводов, или 1,4 ХЕ. Если на обед пришлось 6 ХЕ, болюс должен содержать 6/1,4 = 4,3 ЕД инсулина. В отсутствие калькулятора болюсов эти действия (в том числе значительно более сложный расчет корректирующего болюса) пациенту необходимо производить самостоятельно.
Немаловажно, что сутки в настройках Советника болюса можно поделить на отдельные временные блоки с различной чувствительностью к инсулину – это также повышает точность расчетов и уменьшает суточные колебания уровня гликемии. Кроме того, калькулятор болюсов, встроенный в систему Акку-Чек® Комбо, учитывает параметр «уровень физической активности»: если он высокий, то потребление инсулина снижается.
В целом расчет корректирующих болюсов в Советнике болюса Акку-Чек® Комбо является поиском «золотой середины» между повышением риска развития осложнений СД и гипогликемии. Важно, что в этом процессе активное участие может принять врач: настраивая программу, он установит не только целевые значения гликемии, но и допустимое увеличение ее после еды.
Для пациента использование Советника болюса системы Акку-Чек® Комбо максимально упрощено: нужно только определить уровень гликемии, ввести количество углеводов, которые содержит пища, а также параметры здоровья или физической активности, и программа рассчитает оптимальную дозу инсулина. А.К. Рагозин сообщил о результатах сравнения качества работы калькуляторов болюсов трех систем: инсулиновых помп компаний “Roche Diagnostics”(Акку-Чек® Комбо), “Medtronic” (Paradigm ММТ-715, ММТ-722, Veo) и “Sooil” (Dana Diabecare). В ходе исследования оценивали различие в достижении целевого уровня гликемии через 6 часов после введения тестируемого прандиального болюса (от 80 до 140 мг/дл), количество тестируемых приемов пищи, после которых гликемия была в пределах целевых значений в течение 6 часов, различия в дозе корректирующего болюса через 2 часа после тестируемого приема пищи, время сохранения гликемии в пределах целевых значений за период тестирования различных калькуляторов болюсов (44 часа), а также частоту эпизодов гипогликемии в течение 6 часов после тестирования прандиального болюса и за весь период тестирования разных калькуляторов болюсов (44 часа).
Докладчик подчеркнул, что при расчете корректирующего болюса Советник болюса системы Акку-Чек® Комбо идентифицирует как «активный» только инсулин, ориентированный на гликемию, и это отличает его от калькуляторов других систем, включающих в расчет также инсулин, ориентированный на пищу. Такой подход упрощает контроль уровня гликемии, сокращает продолжительность постпрандиальной гипергликемии и улучшает показатели HbA1c.
В ходе исследования было определено, что система Акку-Чек® Комбо даже в условиях искусственно созданной постпрандиальной гипергликемии (рассчитанный Советником болюса прандиальный болюс был преднамеренно снижен на 25%) работает эффективнее: чаще рекомендует введение корректирующего болюса и удерживает целевые значения гликемии на протяжении 6 часов (рис. 4, 5)[4].
Полученные данные позволяют рекомендовать систему Акку-Чек® Комбо всем пациентам, нуждающимся в тщательном контроле уровня гликемии, особенно беременным и женщинам, планирующим беременность.
Заключение
На сегодняшний день в распоряжении эндокринологов имеется обширный арсенал препаратов для лечения СД 1 и 2 типов. Однако успех терапии по-прежнему зависит от того, насколько ответственно подходит к лечению пациент и пользуется ли он современными средствами управления СД. Эксперты, принявшие участие в работе симпозиума, подчеркнули, что глюкометры и инсулиновые помпы производства компании “Roche Diagnostics” (Акку-Чек®) отличаются точностью, надежностью и удобством пользования, что делает возможным рекомендовать их пациентам, мотивированным контролировать свою болезнь и обеспечивать максимально высокое качество жизни.
Заключение
На сегодняшний день в распоряжении эндокринологов имеется обширный арсенал препаратов для лечения СД 1 и 2 типов. Однако успех терапии по-прежнему зависит от того, насколько ответственно подходит к лечению пациент и пользуется ли он современными средствами управления СД. Эксперты, принявшие участие в работе симпозиума, подчеркнули, что глюкометры и инсулиновые помпы производства компании “Roche Diagnostics” (Акку-Чек®) отличаются точностью, надежностью и удобством пользования, что делает возможным рекомендовать их пациентам, мотивированным контролировать свою болезнь и обеспечивать максимально высокое качество жизни.
1. Nathan D.M., Cleary P.A., Backlund J.Y. et al. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes // N. Engl. J. Med. 2005. Vol. 353. № 25. P. 2643–2653; Sustained effect of intensive treatment of type 1 diabetes mellitus on development and progression of diabetic nephropathy: the Epidemiology of Diabetes Interventions and Complications (EDIC) study // JAMA. 2003. Vol. 290. № 16. P. 2159–2167.
2. Chase H., Horner B., McFann K. et al. The use of insulin pumps with meal bolus alarms in children with Type 1 Diabetes to improve glycemic control // Diabetes Care. 2006. Vol. 29. № 5. P. 1012–1015.
3. Klupa T., Benbenek-Klupa T., Malecki M. et al. Clinical usefulness of a bolus calculator in maintaining normoglycaemia in active professional patients with type 1 diabetes treated with continuous subcutaneous insulin infusion // J. Int. Med. Res. 2008. Vol. 36. № 5. P. 1112–1116.
4. Zisser H., Wagner R., Pleus S. et al. Clinical performance of three bolus calculators in subjects with type 1 diabetes mellitus: a head-to-head-to-head comparison // Diabetes Technol. Ther. 2010. Vol. 12. № 12. P. 955–961.
Новости на тему
02.02.2024
21.09.2023
СТАТЬИ по теме
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
