Современный взгляд на проблему диагностики и лечения болей в спине
- Аннотация
- Статья
- Ссылки
- English
Современные подходы к диагностике БС с постановкой нозологического диагноза и назначение патогенетической терапии способствуют сокращению количества случаев хронического течения болезни.
Основная задача лечения острой и хронической БС – купирование болевого синдрома. Это, как правило, осуществляется назначением нестероидных противовоспалительных препаратов с оптимальным соотношением «риск/польза». Особого внимания в настоящее время заслуживает последовательное применение Кеторола и Найза.
Современные подходы к диагностике БС с постановкой нозологического диагноза и назначение патогенетической терапии способствуют сокращению количества случаев хронического течения болезни.
Основная задача лечения острой и хронической БС – купирование болевого синдрома. Это, как правило, осуществляется назначением нестероидных противовоспалительных препаратов с оптимальным соотношением «риск/польза». Особого внимания в настоящее время заслуживает последовательное применение Кеторола и Найза.
Боли в спине (БС) занимают одну из лидирующих позиций среди симптомов различных патологий опорно-двигательного аппарата. По данным Всемирной организации здравоохранения, около 4% населения земного шара страдают такими заболеваниями. При БС наиболее часто диагностируются спондилез и воспалительные спондилоартропатии – механический и воспалительный характер боли соответственно [1, 2].
Главными причинами спондилеза у 90–95% больных признаны дегенеративные изменения в межпозвоночных дисках, телах позвонков и фасеточных суставах, дисфункция мышечно-связочного аппарата и сужение позвоночного канала. Маркерами раннего развития спондилеза могут служить HLA-антигены A3, B7, B40, маркерами-протекторами – HLA-антигены A1 и A11 [3].
Спондилез чаще развивается у лиц в возрасте 20–50 лет, однако наиболее выраженные его проявления отмечаются у лиц в возрасте 50–64 года. Данной патологией чаще страдают женщины – 19–67% случаев, что обусловлено дисгормональными нарушениями. Спондилез нередко развивается во время беременности и в постменопаузальном периоде.
Среди причин болевого синдрома при дегенеративных изменениях позвонков выделяют:
- механическое раздражение нервных корешков;
- раздражение болевых рецепторов на суставных поверхностях;
- болезненное мышечное напряжение, приводящее к нарушению осанки;
- локальное раздражение сосудов с нарушением метаболического транспорта;
- появление биохимических и иммунных реакций, которые завершаются формированием асептического нейрогенного воспаления в результате цитокинового каскада на разных уровнях.
Наиболее часто БС сопровождаются грыжи диска. Грыжа диска с компрессией корешка S1 вызывает типичную боль в пояснице с иррадиацией по задней поверхности бедра, передней области голени и заднебоковой поверхности стопы.
Одним из осложнений спондилеза считается радикулопатия, обусловленная микротравматизацией нервного корешка окружающими тканями. Как следствие, развиваются воспаление, ишемия, отек. Клинические симптомы радикулопатии: стреляющие, радикулярные боли, распространяющиеся в ягодицу, бедро, икру и стопу, усиливающиеся при движении в поясничном отделе позвоночника. Для радикулопатии характерен истинный симптом Ласега (больной лежит на спине, при подъеме ноги в вертикальное положение возникают интенсивные боли в пояснице с иррадиацией по ходу пораженного корешка вплоть до стопы).
Достаточно частой причиной БС является миофасциальный синдром с вовлечением мышц тазового пояса и нижних конечностей. Основные причины его развития – длительная антифизиологическая поза, перегрузка нетренированных мышц, болезни висцеральных органов (желудочно-кишечного тракта и малого таза), аномалии развития скелета. К диагностическим критериям миофасциального синдрома относятся болезненные спазмированные мышцы, болезненные мышечные уплотнения, активные триггерные точки с формированием зон отраженных болей. Существенным для постановки диагноза считается воспроизведение боли при надавливании на активную триггерную точку.
Боли в спине после длительной ходьбы могут свидетельствовать о развитии стеноза позвоночного канала. При обследовании сразу после физической нагрузки отмечается слабость в нижних конечностях, снижение рефлексов и нарушение чувствительности.
Не редкость в ревматологической практике и юношеская остеохондропатия, или болезнь Шейермана – Мау, – врожденный дефект развития опорных площадок (замыкательных пластинок) позвонков. Развитие данной патологии совпадает с периодом интенсивного роста (14–17 лет) и проявляется такими рентгенологическими признаками, как двойной контур опорных площадок, многочисленные грыжи Шморля, клиновидная деформация тел позвонков, ранние дегенеративные изменения.
Боли, продолжающиеся более двух месяцев, – признак вторичного синдрома БС. Его причины могут быть различными, в частности врожденные аномалии (спондилолистез – смещение вперед вышележащего позвонка из-за дефекта межсуставной части), травмы, воспалительные заболевания позвоночника, опухоли позвоночника, инфекционные поражения позвоночника, нарушения метаболизма, заболевания мочеполовых органов, проекционные боли при заболевании внутренних органов. Вторичный синдром БС чаще развивается у лиц моложе 20 лет и старше 50 лет.
Одной из причин болей в спине являются остеопороз и его осложнения – переломы позвоночника, нередко происходящие у женщин в постменопаузальном периоде.
Среди причин воспалительных БС важное место занимают воспалительные заболевания позвоночника – спондилоартриты, которые клинически проявляются при реактивных артритах, анкилозирующем спондилите, псориатическом артрите, а также при воспалительных заболеваниях кишечника, ассоциированных со спондилитом (неспецифический язвенный колит и болезнь Крона) [4]. При спондилоартритах боль в спине, как правило, отмечается у лиц старше 40 лет. Она характеризуется постепенным началом, однако уменьшается после физических упражнений. Это боль покоя, поэтому пациент чувствует ее и в ночное время. После пробуждения состояние улучшается.
БС считается воспалительной при наличии хотя бы четырех критериев Международного общества по изучению спондилоартритов (Assessment international SpondyloArthritis Society – ASAS) за 2009 г. [5].
Классификационные критерии аксиального спондилита предполагают выявление сакроилеита по результатам рентгенографии или магнитно-резонансной томографии (МРТ), а также иммуногенетического фактора – антигена HLA B27 [5].
Обследование пациентов и постановка нозологического диагноза
При клиническом обследовании пациента с БС можно выявить чрезмерный поясничный лордоз (сглаженность физиологических изгибов позвоночника), характерные для спондилоартрита сутулость (возможно, вследствие врожденных аномалий или переломов позвоночника), сколиоз, аномалии тазового скелета, асимметричность паравертебральных и ягодичных мышц. Локальная болезненность при пальпации может быть обусловлена спазмом мышц в зоне поражения позвоночника или крестцово-подвздошных сочленений. При пальпации остистых отростков отмечается их подвижность в боковом (перелом) или переднезаднем направлении. Ступенчатое расположение остистых отростков может быть признаком спондилолистеза. Ограничение подвижности в поясничном отделе позвоночника определяется с помощью функциональных проб: пробы Шобера, Томайера и др. Для выявления воспалительного поражения илеосакральных сочленений используются пробы Кушелевского и Макарова.
Для поражений нервных корешков и седалищного нерва характерны усиление болей после пробы Вальсальвы (натуживание, кашель или чихание) и при поднятии вытянутой ноги, а также снижение рефлексов и расстройство чувствительности.
При ишиасе боли распространяются по ходу седалищного нерва, чаще всего по ягодице и задней стороне бедра и голени. Они могут быть изолированными или сопутствовать болям в нижней части спины.
Клинический анализ крови назначается при подозрении на вторичный характер БС (повышение скорости оседания эритроцитов, анемия – признаки воспалительного процесса в позвоночнике, онкопатологии, инфекции).
В биохимическом анализе крови следует обратить внимание на уровень кальция, фосфора, щелочной фосфатазы (для исключения остеопороза, онкопатологии), С-реактивного белка, фибриногена, белковых фракций.
Для исключения спондилоартрита проводится реакция непрямой гемагглютинации с иерсинеозным, сальмонеллезным, псевдотуберкулезным антигенами, полимеразная цепная реакция на наличие хламидий, исследование НLA-антигена B27.
При подозрении на рак предстательной железы исследуется простатспецифический антиген.
Туберкулиновые пробы при хроническом воспалительном болевом синдроме в спине проводятся при признаках туберкулезного поражения позвоночника.
Показан также общий анализ мочи для выявления воспалительного процесса в мочевыводящих путях.
Все больные должны быть осмотрены невропатологом. Для женщин обязателен осмотр гинеколога, для мужчин – уролога.
Инструментальная диагностика при БС имеет строгие показания. Рентгенография позвоночника проводится в прямой и боковой проекциях у лиц старше 50 лет (для исключения компрессионных переломов и малигнизации) при неэффективности консервативной терапии в течение четырех – шести недель, а также при злоупотреблении алкоголем и проведении иммуносупрессивной терапии (риск остеомиелита и переломов) (ICSI 2008) [6].
Показаниями для проведения МРТ и компьютерной томографии позвоночника служат выраженный болевой синдром в спине или ноге и неэффективность консервативной терапии в течение шести недель, прогрессирующий неврологический дефицит (ослабление рефлексов, появление тазовых нарушений, слабость в ногах), клинические и рентгенологические признаки неопластического процесса, клинические и рентгенологические признаки инфекционного процесса (дисцит на фоне иммуносупрессии или хронической алкогольной интоксикации), травма (перелом с неврологическим дефицитом или компрессионный перелом у пожилых с целью выполнения вертебропластики) (ICSI 2008) [6].
Важное значение для диагностики ранних проявлений спондилоартрита отводится МРТ илеосакральных сочленений в режиме STIR/T1 с контрастированием.
Денситометрия используется для диагностики остеопороза. При БС она показана больным старше 50 лет с хронической болью, женщинам в раннем постменопаузальном периоде и после удаления яичников, больным, принимающим глюкокортикостероиды, тиреоидные препараты, антациды, противосудорожные средства, пациентам с переломами (в анамнезе), всем больным, получающим медикаментозное лечение по поводу остеопороза.
Радиоизотопная остеосцинтиграфия проводится пациентам с БС и опухолевыми процессами для выявления метастатического поражения костей и позвоночника.
Миелография – при подозрении на сдавление спинного мозга или конского хвоста.
В комплекс диагностических мероприятий также могут входить (в зависимости от показаний) обзорная рентгенограмма легких, ультразвуковое исследование органов брюшной полости и малого таза, ректороманоскопия, фиброгастродуоденоскопия, ирригоскопия, внутривенная урография.
Лечение и реабилитация
Лечение пациентов с БС проводится исходя из заболевания и его течения. В остром периоде рекомендуется лечение на дому, при выраженном болевом синдроме – в стационаре.
При острой боли необходимы устранение основных причины, приведших к БС, постельный режим (покой) в течение двух-трех дней, холод на зону поражения в первые один-два дня, затем легкое тепло, ношение фиксирующего корсета в острый период, в дальнейшем – только по необходимости [7, 8].
Основная задача терапии острой и хронической БС – купирование болевого синдрома. Для этого рекомендуется использовать нестероидные противовоспалительные препараты (НПВП) с оптимальным соотношением «риск/польза».
Препарат кеторолак (международное непатентованное название, торговое название – Кеторол®) обладает мощным противовоспалительным и анальгетическим эффектами. Данный НПВП подавляет активность и циклооксигеназы 1 (ЦОГ-1), и циклооксигеназы 2 (ЦОГ-2).
Активное вещество препарата – кеторолака трометамин [9, 10], который представляет собой рацемическую смесь (−)S- и (+)R-энантиомеров. Обезболивающее действие обусловлено первым.
Препарат быстро всасывается, обладает высокой биодоступностью (80–100%), связывается с белками плазмы на 90–99%, подвергается метаболизму в печени, выводится с мочой (90%) и калом (6%).
После перорального приема 10 мг препарата эффект развивается через 10–60 минут, после внутримышечного введения 30 мг – через 15 минут. Продолжительность его действия составляет 6–10 часов. Длительность инъекционной терапии – до двух дней, пероральной – до пяти.
Результаты исследований свидетельствуют, что такой режим способствует снижению выраженности болевого синдрома к третьему – пятому дню лечения на 66%, к пятому – на 82% [11].
Терапевтический потенциал кеторолака доказан для всех областей ургентной аналгезии. Так, в режиме монотерапии эффект кеторолака был сопоставим с эффектом небольших доз «жестких» опиоидов [12]. По степени аналгезии он превосходит другие НПВП, поэтому входит в число препаратов первой линии для кратковременного лечения выраженной боли [13].
Препарат не воздействует на опиоидные рецепторы, поэтому не вызывает побочных реакций со стороны центральной нервной системы, угнетения дыхания и пареза гладкой мускулатуры, лекарственной зависимости, не обладает седативным и анксиолитическим действием [14, 15].
Кеторолак выпускается в виде таблеток по 10 мг, раствора для парентерального введения в ампулах по 30 мг/1 мл, 2%-ного геля для местного применения (Кеторол®, содержит 20 мг активного вещества). Препарат показан при болевом синдроме сильной и умеренной выраженности различного генеза и локализации: травмы, зубная боль, боли в послеродовом и послеоперационном периоде, болевой синдром при онкологических заболеваниях, миалгия, артралгия, невралгия, радикулит, вывихи, растяжения, ревматические заболевания. Предназначен для симптоматической терапии, уменьшения интенсивности боли и воспаления на момент использования. На прогрессирование заболевания препарат не влияет.
В реальной клинической практике при выборе НПВП исходят из соотношения эффективности, безопасности и стоимости. Оптимальным в этом отношении является нимесулид (Найз®) [16].
Анальгетик можно использовать для быстрого облегчения умеренной или выраженной острой боли.
Молекула нимесулида в отличие от молекул других НПВП имеет свойства основания. Это затрудняет ее проникновение в слизистую верхних отделов желудочно-кишечного тракта, таким образом уменьшается риск контактного раздражения. При этом благодаря биохимическим особенностям нимесулид (Найз®) легко попадает в область воспаления (в частности, в пораженные суставы при артрите) и накапливается там в большей концентрации, чем в плазме крови.
Вследствие высокой биодоступности уже через 30 минут после перорального приема концентрация препарата в крови достигает ~ 50% от пиковой и отмечается обезболивающий эффект. Через 1–3 часа концентрация препарата достигает пика и наблюдается максимальное анальгетическое действие [16]. Как и другие НПВП, нимесулид подавляет активность ЦОГ-2 в очагах воспаления. Помимо основного фармакологического он демонстрирует другие эффекты, которые не зависят от класс-специфического влияния на синтез простагландинов и во многом определяют его терапевтическое преимущество. Речь, в частности, идет о способности подавлять синтез провоспалительных цитокинов (интерлейкина 6, фактора некроза опухоли альфа); активность металлопротеиназ, ответственных в том числе за разрушение гликопротеинового комплекса хрящевой ткани при остеоартрозе; блокировать фосфодиэстеразу 4, снижая таким образом активность клеток воспалительной агрессии – макрофагов и нейтрофилов; оказывать антигистаминное влияние [16].
Рандомизированные клинические исследования подтверждают мощный и быстрый обезболивающий и противовоспалительный эффект нимесулида. Так, при лечении острой патологии околосуставных мягких тканей – плечелопаточном периартрите, бурситах и тендинитах нимесулид продемонстрировал эффективность, сопоставимую (даже превосходящую) с эффективностью традиционных НПВП – диклофенака и напроксена в высоких дозах [18].
Подтверждена эффективность нимесулида и при острой боли в нижней части спины. Так, в Финляндии было проведено рандомизированное клиническое исследование, в котором 102 пациента в течение десяти дней получали нимесулид 100 мг два раза в сутки или ибупрофен в дозе 600 мг три раза в сутки. Нимесулид превосходил препарат контроля как по степени снижения выраженности боли, так и по влиянию на функции позвоночника. У больных, принимавших нимесулид, значения индекса Остверсти в среднем уменьшились на 23 балла (с 38 до 15), принимавших ибупрофен – на 16 баллов (с 35 до 20) (р = 0,02). За период терапии у первых побочные эффекты со стороны желудочно-кишечного тракта зафиксированы в 7% случаев, у вторых – в 13% случаев [17].
В исследовании В.И. Мазурова и соавт. у больных остеоартрозом через 30 дней терапии Найзом в дозе 200 мг в сутки не отмечено дестабилизации артериального давления (АД) (по данным суточного мониторирования) [19]. Применение диклофенака, напротив, сопровождалось негативной динамикой указанного показателя. Если на фоне приема нимесулида среднее систолическое АД снизилось с 143 до 140 мм рт. ст., на фоне приема диклофенака оно повысилось с 147 до 156 мм рт. ст. (p < 0,05).
Собственные данные и анализ исследований, представленных в литературе, позволяют сделать вывод: нимесулид (Найз®) – эффективный и безопасный препарат, который может использоваться для купирования как острой, так и хронической боли в спине.
Перспективным на данный момент считается последовательное применение Кеторола и Найза.
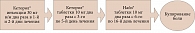
В работах В.В. Алексеева (2010 г.) представлена схема эффективной ступенчатой терапии острой неспецифической боли в пояснично-крестцовом отделе позвоночника (рисунок) [20].
В отсутствие эффекта от максимальных доз НПВП, а также при наличии побочных эффектов на фоне их применения показано применение трамадола, опиоидного анальгетика. Разовая доза (капли или капсулы) должна составлять 50 мг. В каждом конкретном случае доза трамадола может быть увеличена до 200 мг два раза в сутки.
В связи с тем что в генезе болевого синдрома большую роль играет мышечный спазм, патогенетически обоснованным является включение в терапию миорелаксантов. Их применение позволяет уменьшить потребность в НПВП. Среди миорелаксантов центрального действия хорошо зарекомендовал себя толперизон (Мидокалм). Его максимальная доза при боли в нижней части спины может составить 450 мг в сутки в два приема. Эффективно также использование тизанидина (Сирдалуда) по 4–8 мг два раза в сутки в течение 10–14 дней.
У пациентов с БС, ассоциированными с остеопоротическими переломами позвоночника, эффективно применение кальцитонина лосося (Миакальцика), обладающего наряду с антирезорбтивной выраженной анальгетической активностью.
При неэффективности терапии (после исключения инфекции, опухоли, эрозии кости, остеопороза и некоторых других заболеваний) рекомендуется эпидуральное введение глюкокортикостероидов и/или анестетиков (10–20 мл 0,5%-ного раствора новокаина и 1,0 мл бетаметазона или триамцинолона).
Для повышения эффективности лечения – транквилизаторы с выраженным мышечнорелаксирующим эффектом: диазепам 10–30 мг/сут в течение 14 дней с постепенным снижением дозы.
При рецидивирующих или хронических БС показаны антидепрессанты (амитриптилин, миансерин, флуоксетин). Они назначаются не менее чем на шесть недель.
Важным компонентом является локальная терапия – использование мазей, кремов и гелей, в состав которых входит НПВП. Средства хорошо проникают в подкожно-жировую клетчатку, мышцы, связки. Они обладают анальгетическим, противовоспалительным и противоотечным эффектами.
В остром периоде БС при спондилоартрозе эффективны Финалгон, обладающий раздражающим и сосудорасширяющим действием, Финалгель и др. Для длительного применения рекомендуются Фастум гель, гель диклофенака и др.
При лечении БС вследствие спондилоартроза перспективными остаются медленно действующие болезнь-модифицирующие препараты. Многочисленными исследованиями подтверждена высокая активность препаратов, содержащих хондроитина и глюкозамина сульфат.
После того как острая боль стихает, в программу лечения включают сосудистые препараты: винпоцетин, пентоксифиллин, циннаризин, производные никотиновой кислоты. Улучшению венозного оттока способствуют аминофиллин, троксерутин, Детралекс.
После нивелирования острой боли необходимо проведение программ реабилитации. Они включают мануальную терапию, точечный массаж, иглорефлексотерапию, физиотерапию, грязелечение, сухое и подводное вытяжение, лечебную физкультуру. Противопоказаниями для проведения мануальной терапии и вытяжений являются выраженные спондилез и остеопороз, нестабильность позвонково-двигательного сегмента со спондилолистезом.
При неэффективности медикаментозной терапии БС решается вопрос о хирургическом лечении. Наиболее частыми показаниями для хирургического лечения БС являются грыжи диска и стеноз позвоночного канала.
В лечении аксиального спондилита используются кинезиотерапия, реабилитационные и обучающие программы, длительное и регулярное применение НПВП, локальное введение глюкокортикостероидов при энтезитах, применение сульфасалазина 2–3 г в сутки при периферическом энтезите, в качестве болезнь-модифицирующей терапии – биологические агенты (антитела к фактору некроза опухоли альфа) [21].
Заключение
Боли в спине отмечаются при многих заболеваниях. Современные подходы к диагностике БС с постановкой нозологического диагноза и назначение патогенетической терапии обеспечивают уменьшение количества случаев хронического течения болезни, а также улучшение трудового и социального прогноза у таких пациентов.
I.B. Belyayeva, V.I. Mazurov
North-Western State Medical University named after I.I. Mechnikov
Contact person: Irina Borisovna Belyayeva, belib@mail.ru
Back pain (BP) is one of the most common complaints in emergency medicine and outpatient facilities. It is not a separate nosology unit but rather considered as clinical manifestations of multiple disorders.
Current approach to diagnose BP with establishing diagnosis and administering pathogenetic therapy facilitate to shortening rate of cases with chronic course diseases.
The main task of treating acute and chronic BP includes relief of pain syndrome. Usually, it is accomplished by applying non-steroidal anti-inflammatory drugs with optimal risk-benefit ratio. At present, a sequential administration of Ketorol followed by Nise deserves a special attention.