Терапия хронической боли: оценка эффективности лечения
- Аннотация
- Статья
- Ссылки

Среди хронических болей выделяют: хронические соматогенные, нейрогенные (нейропатические) и психогенные боли. К последней группе относят боли, где психогенный фактор является этиологическим (боли при депрессии, истерии, ипохондрии и пр.). Однако нередко трудно определить, какие боли относятся к категории психогенных. Такие больные приходят к врачам самых разных специальностей. В работе S. Wessely, C. Nimnuan (1999) собраны функциональные соматические синдромы. В большинстве этих синдромов ведущим компонентом является боль:
- гастроэнтерология – синдром раздраженного кишечника, функциональная диспепсия;
- гинекология – предменструальный синдром, хронические тазовые боли;
- ревматология – фибромиалгия;
- кардиология – некардиальные боли в грудной клетке;
- неврология – головные боли напряжения, боли в спине;
- стоматология – атипичные лицевые боли;
- урология – интерстициальный цистит и т.д.
Как правило, большинство проявлений хронической боли классифицируют как соматоформные расстройства (F 45). Общие факторы, характерные для соматоформных болей различной локализации, – множественная локализация болевого синдрома, синдромальное окружение (психоэмоциональные, мотивационные и вегетативные симптомы), общие факторы патогенеза (биологические и психогенные), эффективность антидепрессантов. Так, если расспросить пациента с болями в спине, он еще укажет на боли самых разных локализаций. У этого больного мы обязательно найдем или тревогу, или раздражительность, или депрессию, вегетативные симптомы и в 95% случаев – астению. Хронический болевой синдром нередко сопровождается функционально-неврологическими (истерическими) симптомами, которые непременно нужно выявлять, так как это важно для последующего ведения больного и оценки эффективности лечения.
Общими для функциональных болей являются биологические и психосоциальные факторы патогенеза: к первым относятся генетические особенности ноцицептивной и антиноцецептивной систем, включение мышечного фактора, процессы периферической и центральной сенситизации, злоупотребление аналгетиками, ко вторым – психогенные ситуации детского периода, личностные особенности, актуальные стрессы и конфликты.
Стратегия ведения больных с хронической болью предусматривает разъяснение больному причины боли, терапию болевого синдрома с помощью фармакологических препаратов (антидепрессанты, миорелаксанты, нейролептики) и немедикаментозные методы терапии (психотерапия, электростимуляция, ЛФК и т.д.). Выбор препаратов осуществляется с учетом фактора патогенеза (абузус, мышечный фактор, нейропатический компонент, характер эмоционально-поведенческих расстройств). Ведущими в этом случае являются антидепрессанты.
Установлен факт, что 30% больных с хроническими болевыми синдромами отвечают на плацебо-терапию. Эффект плацебо связан с воздействием на опиоидные и дофаминергические медиаторные системы.
Эффективность лекарства оценивается по тому, насколько его действие превышает эффект плацебо.
Доказано, что антидепрессанты более эффективны, чем плацебо, в лечении хронических болевых синдромов. Следует отметить, что антидепрессанты эффективны в отношении болевых синдромов и у пациентов без депрессии и других психоэмоциональных синдромов. Это важно и для врача, и для его общения с пациентами.
Трициклические антидепрессанты и сегодня остаются наиболее эффективными в лечении хронических болевых синдромов в рамках соматоформных расстройств. Так же доказана эффективность селективных ингибиторов обратного захвата серотонина и норадреналина (СИОЗСН) по сравнению с плацебо в отношении боли, общего самочувствия, сопутствующей депрессии и функциональных возможностей у больных с хроническими соматоформными болями.
Так, мета-анализ Fishbain D.A., Cutler R.B. et al. (1998) 11 плацебо-контролируемых исследований позволил заключить, что использование антидепрессантов для лечения боли у пациентов с психогенной болью эффективно снижало интенсивность боли в сравнении с плацебо (высокая степень достоверности, p < 0,0001).
Боль – это субъективный феномен. Она может быть ощущением и переживанием (страданием). Кроме того, боль является формой поведения. Так, боль может помочь привлечь внимание, избавиться от нежелательных обязанностей, получить компенсации и другие вторичные выгоды (рисунок 1). И все эти факторы необходимо учитывать при суждении об эффективности терапии. Кроме того, результат терапии в значительной степени зависит от эффективности назначенного препарата, взаимодействия врач–больной, установок и ожиданий больного.
Суждение об эффективности терапии хронической боли зависит также от методов и параметров оценки. Врач оценивает эффективность лечения хронической боли следующими методиками:
- измерение динамики интенсивности и длительности боли (ВАШ);
- оценка общей эффективности – шкала общего клинического впечатления врача (GGI);
- динамика сопутствующих боли психоэмоциональных расстройств – депрессии, тревоги, астении, агрессии и пр. (по анкетным методикам);
- динамика качества жизни, профессионального и социального функционирования (возвращение к работе);
- динамика абузусного фактора – насколько уменьшилось количество обезболивающих препаратов, необходимых больному;
- измерение стабильности и адекватности оценки эффективности терапии.
Обсудим оценку эффективности лечения на примере терапии антидепрессантом венлафаксином (Велаксином) больных с головными болями напряжения (ГБН) и психогенными головными болями (ПГБ). Исследования (Adelman L.C. et al., 2000; Zissis N.P., 2007 и др.) показали, что венлафаксин при двухмесячном его приеме уменьшает интенсивность боли.
Велаксин обладает уникальным механизмом действия в терапии хронического болевого синдрома, поскольку действует на различные биохимические звенья систем, определяющих восприятие боли, а именно на серотониновые, норадреналиновые и опиоидные рецепторы.
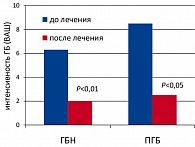
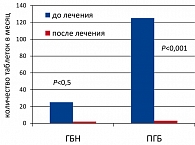
Результаты лечения Велаксином в вышеуказанных группах приведены на рисунках 2 и 3.
Как видно из рисунков 2 и 3, больные с ПГБ преувеличивали как интенсивность боли, так и количество принимаемых обезболивающих препаратов. При этом под влиянием терапии оба показателя существенно (достоверно) уменьшились. Однако если больные с ГБН положительно оценивали общую эффективность терапии, то больные с психогенными головными болями говорили, что «лечение вообще не помогает». Это позволяло говорить о расхождении (диссоциации) общей негативной оценки терапии и положительной динамики отдельных показателей болевого синдрома у больных ПГБ. Полученный факт находится в одном ряду с другими диссоциациями, столь характерными для психогенных больных, например, диссоциации между произвольными и непроизвольными движениями, между тяжестью дефекта и отсутствием озабоченности по этому поводу (симптом «прекрасного равнодушия») и пр.
В то же время положительную динамику, зафиксированную врачом, можно использовать в беседах с психогенными больными для формирования в дальнейшем общей адекватной оценки терапии.
Таким образом, если у больных с ГБН выявлены однонаправленные векторы взаимодействия врача и больного с целью победить болезнь, то у больных с ПГБ эффект действия препарата не совпадает с доминирующими тенденциями поведения и ожиданиями больного и тогда оценки эффективности лечения врача и больного становятся разнонаправленными. Как бы подсознательно пациент сопротивляется лечению. Эти особенности больных с психогенными головными болями необходимо учитывать при проведении терапии.
В заключение отметим, что большинство хронических болевых синдромов (не нейропатического характера) рассматриваются в рамках соматоформных расстройств. В их лечении наиболее эффективными препаратами являются антидепрессанты. Препараты группы СИОЗСН, в частности Велаксин, обладают доказанной эффективностью у больных с хронической болью, так как уменьшают как интенсивность боли, так и выраженность абузусного фактора.
