количество статей
6422
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Трофологический статус у больных с хронической сердечной недостаточностью
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и Ангиология" №5
- Аннотация
- Статья
- Ссылки
Было проведено исследование с целью изучения особенностей трофологического статуса у больных с хронической сердечной недостаточностью (ХСН) и оценки эффективности нутритивной поддержки у пациентов с сердечной кахексией. В исследование были включены 123 больных с ХСН, у которых с помощью антропометрических, биохимических и биоимпедансного методов был оценен трофологический статус. Показана корреляция между состоянием трофологического статуса и важнейшими характеристиками функции сердца у больных с ХСН. Продемонстрирована эффективность комплексного лечения больных с ХСН и сердечной кахексией, включающего оптимальную фармакотерапию и нутритивную поддержку.
Применение нутритивной поддержки приводит к увеличению тощей массы тела (ТМТ), росту фракции выброса левого желудочка и снижению функционального класса ХСН по NYHA. Анализ результатов исследования позволил сделать следующие выводы: диагностика нарушений трофологического статуса у больных с ХСН имеет высокую клиническую информативность и позволяет врачу-интернисту правильно спланировать тактику лечения, в том числе принять решение о необходимости применения нутритивной поддержки, что способствует улучшению прогноза.
Было проведено исследование с целью изучения особенностей трофологического статуса у больных с хронической сердечной недостаточностью (ХСН) и оценки эффективности нутритивной поддержки у пациентов с сердечной кахексией. В исследование были включены 123 больных с ХСН, у которых с помощью антропометрических, биохимических и биоимпедансного методов был оценен трофологический статус. Показана корреляция между состоянием трофологического статуса и важнейшими характеристиками функции сердца у больных с ХСН. Продемонстрирована эффективность комплексного лечения больных с ХСН и сердечной кахексией, включающего оптимальную фармакотерапию и нутритивную поддержку.
Применение нутритивной поддержки приводит к увеличению тощей массы тела (ТМТ), росту фракции выброса левого желудочка и снижению функционального класса ХСН по NYHA. Анализ результатов исследования позволил сделать следующие выводы: диагностика нарушений трофологического статуса у больных с ХСН имеет высокую клиническую информативность и позволяет врачу-интернисту правильно спланировать тактику лечения, в том числе принять решение о необходимости применения нутритивной поддержки, что способствует улучшению прогноза.

Таблица 1. Примерный рацион искусственного лечебного питания в зависимости от тяжести состояния пациента

Таблица 2. Эффективность фармакотерапии и энтерального питания у пациентов с сердечной кахексией*
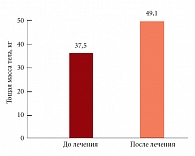
Рис. 1. Динамика изменения тощей массы тела пациентов с сердечной кахексией на фоне проводимого лечения и нутритивной поддержки
Введение
Вопросы питания чрезвычайно актуальны в комплексном лечении пациентов с хронической сердечной недостаточностью. Тем не менее существует лишь небольшое число проспективных исследований, посвященных комплексной оценке и методам воздействия на трофологический статус у пациентов с ХСН. Анализ источников литературы не позволяет сформулировать четкие рекомендации по тактике лечения пациентов с ХСН и нарушением трофологического статуса. С учетом указанных обстоятельств было принято решение о проведении собственного исследования по данной тематике [1].
Общие принципы питания пациентов с ХСН
Основными показателями, характеризующими трофологический статус пациентов с хронической сердечной недостаточностью, являются гипопротеинемия, потеря мышечного белка и субклинический дефицит витаминов, в особенности тиамина. Именно поэтому коррекция рациона пациентов должна быть направлена на устранение этих факторов.
Особенности питания при ХСН заключаются в ограничении поваренной соли и воды (в случае резистентных отеков). Рекомендуется прием пищи 5–6 раз в сутки небольшими порциями; пища должна быть легкоусвояемой, витаминизированной, с достаточным содержанием белка; калорийность рациона – 1900–2500 ккал в сутки. При выборе режима питания важно учитывать стадию ХСН.
При ХСН I и IIА стадий режим питания направлен на облегчение деятельности сердечно-сосудистой системы, улучшение работы органов пищеварения, почек, увеличение диуреза. С этой целью рекомендуется значительное ограничение соли и воды, растительной клетчатки, продуктов, богатых холестерином, вызывающих метеоризм, возбуждающих деятельность сердечно-сосудистой и нервной системы, обладающих раздражающим действием на печень и почки (экстрактивные вещества); обогащение рациона солями калия, магния, витаминами. Такая диета должна состоять из 80–90 г белков (животного происхождения – 60%, растительного – 40%), 70 г жиров (растительного происхождения – 30%, животного – 70%), 350–400 г углеводов. Энергетическая ценность рациона – 2300–2600 ккал.
Больным с ХСН IIБ и III стадий при избыточной массе тела назначаются разгрузочные дни 1 раз в 7 дней, а в остальные дни они должны придерживаться вышеперечисленных рекомендаций. Для больных с ХСН IIБ и III стадий в дополнение к лекарственной терапии иногда назначается диета Карреля, которая наиболее эффективна у больных с тяжелыми декомпенсированными пороками сердца.
При ХСН рекомендуется ограничение приема поваренной соли, которое зависит от степени выраженности симптомов болезни и застоя крови:
Нутритивная поддержка: практические аспекты использования
Общеизвестно, что сердечная кахексия и выраженная гипотрофия – важнейшие показания для применения дополнительной нутритивной поддержки. Менее истощенные пациенты с ХСН должны следовать общим принципам питания при ХСН.
При расчете нутритивной поддержки важно в первую очередь определить энергопотребности пациента.
Доступным и широко распространенным методом определения энергетических потребностей является расчет основного обмена с помощью метода Харриса – Бенедикта [2]. Истинные энергетические потребности (ИЭП) могут определяться с помощью уравнения Харриса – Бенедикта и факторов, учитывающих возрастание энергетических затрат (фактор активности, температурный фактор, повреждения):
ИЭП (мужчины) = 66 + (13,7 × МТ) + × рост) - (6,8 × возраст) × ФА × ФП × ТФ;
ИЭП (женщины) = 65 + (9,5 × МТ) + × рост) - (4,7 × возраст) × ФА × ФП × ТФ,
где ФА – фактор активности (постельный режим – 1,1; полупостельный – 1,2; ходячий – 1,3); – фактор повреждения (после операции – 1,1; травма – 1,3; сепсис – 1,6; перитонит – 1,4; кахексия – 1,5; ожоги – 2); – температурный фактор °С – 1,1; 39 °С – 1,2; 40 °С – 1,3; 41 °С – 1,4).
Точность расчета ИЭП по данной формуле зависит от правильной оценки фактора повреждения. При этом не учитывается степень легочных повреждений, поэтому при определении ИЭП у больного с дыхательной недостаточностью необходимо увеличивать рассчитанную энергетическую потребность на 10–15%. После расчета ИЭП необходимо определить реальную энергопотребность пациента. Как правило, на амбулаторном приеме удается произвести лишь приблизительный расчет. При этом врач, уточнив характер питания пациента и употребляемые им продукты, производит следующий расчет:
реальное потребление энергии = (белки, г × 4) + (жиры, г × 9) + (углеводы, г × 4).
Разность между ИЭП и реальным потреблением энергии должна быть восполнена с помощью нутритивной поддержки.
Поскольку основным фактором уменьшения продолжительности жизни больных с ХСН является снижение ТМТ, следующим этапом расчета нутритивной поддержки является определение пластических потребностей, то есть определение дефицита белка [3].
Определение пластических потребностей проводится путем подсчета суточного баланса азота (разница между количеством азота, поступающего в организм с белками и теряемого различными путями) по формуле:
N баланс = N входящий - N выходящий.
Рассчитанный по указанной формуле отрицательный азотистый баланс указывает на преобладание потери белка над его поступлением. Потери азота возрастают при смещении метаболических процессов в сторону катаболизма. Потеря 20–30 г азота в сутки эквивалентна потере 125–188 г белка, что соответствует уменьшению мышечной массы на 500–750 г.
Необходимую дозу вводимого белка устанавливают путем определения суточной потери общего азота с мочой, желудочно-кишечным содержимым и отделяемым по дренажам в случае их наличия. Расчет потерь азота с мочой легче проводить по уровню азота мочевины в суточной моче, учитывая, что он составляет 80% от общего азота, экскретируемого с мочой. Известно, что 1 г мочевины содержит 0,466 г азота. Следовательно, зная суточное количество мочевины в моче, можно определить потерю общего азота по формулам:
количество теряемого азота мочи, г/сут = мочевина мочи, ммоль/сут × 0,033;
количество теряемого с мочой белка, г/сут = мочевина мочи, ммоль/сут × 0,033 × 6,25.
При переводе величины потерь мочевины из ммоль/л в г следует выполнить пересчет по формуле:
1 г = ммоль/л × 0,06.
Таким образом, уровень дефицита белка для больного с ХСН с дефицитом тощей массы тела (ТМТ) является определяющим в выборе дополнительного энтерального питания.
В ряде случаев врач может пользоваться упрощенным расчетом дополнительного энтерального питания, основанным на оценке состояния пациента (табл. 1).
Высококалорийное искусственное питание специализированными смесями может применяться в качестве дополнительной или основной нутритивной поддержки в виде перорального питания (в ряде случаев с помощью зонда) при сохраненной функции пищеварительной системы. В качестве средств нутритивной поддержки могут быть использованы как олигопептидные смеси (Пептамен), так и стандартные полимерные питательные средства (Нутрилан МСТ, Нутризон, Берламин Модуляр, Нутрен) [4, 5].
Принципы введения энтерального питания в рацион
Необходимо начинать нутритивную поддержку с малых доз (не более 5% от уровня истинной энергопотребности). Для лучшей усвояемости обязательно нужно добавлять ферментные препараты (1–2 таб/сут). Увеличивать объем восполнения энергии за счет питательной смеси следует постепенно. Обычно объем вводимой смеси целесообразно увеличивать 1 раз в 7 дней.
Например, для смеси Берламин Модуляр рекомендуется следующая процедура титрования дозы [6]:
Патологическая потеря массы тела и сердечная кахексия констатируются в следующих случаях:
Результаты собственного исследования
В рамках комплексной работы по изучению трофологического статуса при ХСН, включавшей 123 пациента, нами была выявлена группа пациентов с сердечной кахексией, включавшая 12 пациентов (10%).
По этическим соображениям контрольная группа не набиралась и все больные с сердечной кахексией получали нутритивную поддержку.
При решении вопроса о режиме нутритивной поддержки оценивались тяжесть нарушения трофологического статуса, тяжесть ХСН,
а также фактические потребности в энергии и нутриентах.
В работе использовались следующие принципы введения энтерального питания в рацион:
В работе использовались цифровые весы-анализаторы состава тела фирмы ТАNIТА серии ВС, позволяющие оценить процент содержания жира, воды, мышечной и костной массы. В основе функционирования весов лежит биоимпедансный метод ВIА «от стопы к стопе». Этот метод предусматривает анализ структуры тела с использованием слабых безопасных электрических импульсов. Импульс свободно проходит через жидкие составляющие мышечных тканей и с сопротивлением – через жировую ткань. Сопротивление жировой ткани прохождению сигнала называют биоэлектрическим импедансом. Измерения проводятся в положении стоя, при контакте электродов с босыми ногами, путем пропускания слабого безопасного тока частотой менее 50 кГц через тело человека. В этой системе два электрода вмонтированы в платформу точных электронных весов.
Основой энтерального питания у исследуемых пациентов были питательные смеси Нутризон Нутриция и Диазон Нутриция, объемы введения наращивали ступенчато (см. выше).
У больных с декомпенсацией ХСН, когда резко ухудшаются показатели всасывания, применялись олигомерные питательные смеси (Пептамен). В период стабилизации состояния для ежедневного приема использовались высокомолекулярные сбалансированные смеси в количестве 25–50% от суточной энергопотребности (Нутризон и Диазон). При выраженной сердечной кахексии, когда применение энтерального питания невозможно или недостаточно эффективно, рассматривался вопрос о введении парентерального питания в дополнение к энтеральному.
Нутризон Нутриция – полностью сбалансированное энтеральное питание, 16% энергетической ценности которого составляют белки (молочный белок, 100% казеин), 35% – жиры (представлены растительными жирами), 49% –углеводы, представленные мальтодекстрином и глюкозой, которые легко перевариваются и всасываются даже при атрофии ворсинок кишечника.
У больных с сахарным диабетом применялась специально разработанная для пациентов смесь Диазон Нутриция. Смесь содержит изолят соевого протеина, обладающий высокой биологической ценностью и содержащий полный спектр незаменимых аминокислот. Углеводы представлены фруктозой и мальтодекстринами. Среди жиров преобладают мононенасыщенные жирные кислоты.
Все пациенты также получали ферментные препараты (панкреатин) для улучшения усвоения питательных веществ.
Контроль эффективности лечения с повторной оценкой трофологического статуса проводился перед выпиской из отделения кардиологии на 19–31-й день после начала терапии и нутритивной поддержки. Энтеральная нутритивная поддержка в целом переносилась пациентами удовлетворительно. Пациентам была разъяснена важность приема питательных смесей. Основными жалобами больных при их приеме можно считать симптомы диспепсии после употребления смеси (11% больных) и негативное отношение к вкусовым качествам смесей (35%). В таких случаях питательные смеси подбирали индивидуально. Хорошо зарекомендовала себя тактика медленного увеличения объема питательной смеси, небольшие количества которой можно было подмешивать в пищу.
Эффективность совместного применения фармакотерапии и энтерального питания у пациентов с сердечной кахексией
У всех пациентов, получавших курс терапии и энтерального питания, наблюдалось улучшение состояния по данным клинических и инструментальных исследований (табл. 2). Улучшение касалось как клинических данных и показателей трофологического статуса, так и самочувствия пациентов.
Клинически все пациенты отметили значительное уменьшение интенсивности одышки и степени общей слабости, что было сопряжено со значительным увеличением дистанции, проходимой во время теста шестиминутной ходьбы (72 ± 46 против 252 ± 57 м после курса лечения, р > 0,001).
В целом из 12 пациентов с сердечной кахексией 6 пациентов перешли из группы IV ФК по NYHA в III ФК, 3 больных перешли из группы IV ФК по NYHA во II ФК; еще трое – из III ФК по NYHA во II ФК.
При этом было отмечено значительное статистически достоверное улучшение состояния по данным ЭхоКГ: ФВЛЖ увеличилась в среднем на 10,9% (р < 0,005), также отмечалось уменьшение объема левого предсердия.
Улучшение трофологического статуса, в особенности белкового обмена, наблюдалось по данным показателей биохимического анализа крови и уровня лимфоцитов. После прохождения курса лечения и нутритивной поддержки увеличились уровни альбумина (с 33,1 ± 2,4 до 40,4 ± 3,1 г/л), трансферрина (с 1,9 ± 1,0 до 3,4 ± 0,5 мг/дл), а также общего белка (р < 0,005). Абсолютное количество лимфоцитов увеличилось с 1382 ± 450 до 1442 ± 251 (в мкл). Несмотря на это, достоверного увеличения уровня общего холестерина, который у данной категории больных может иметь протективное значение, не было отмечено (больные в этой категории не получали гиполипидемических средств, в том числе препаратов из группы статинов). Незначительным было и увеличение уровня натрия плазмы крови, низкий уровень которого также свидетельствует о неблагоприятном прогнозе.
На этом фоне отмечалась тенденция к улучшению антропометрических показателей окружности мышц плеча, окружности мышц бедер, кожно-жировой складки трицепса, которая не достигла уровня статистической достоверности, что объясняется известной «инертностью» указанных параметров. Тем не менее у всех пациентов достоверно увеличился ИМТ с 16,4 до 21,0 кг/м2, кроме того, уровень статистической достоверности был достигнут при оценке значимости увеличения окружности живота на уровне пупка (с 55 ± 4,6 до 68 ± 4,4 см) и толщины кожной складки пупка (с 1,1 ± 0,7 до 2,1 ± 0,3 см).
Важно отметить, что увеличение ИМТ было сопряжено со значительным и статистически достоверным ростом тощей массы тела (с уровня 37,5 ± 3,1 до 49,1 ± 3,2 кг, р < 0,05) (рис. 1), а также менее выраженным увеличением жировой массы тела. При этом содержание жидкости в организме несколько уменьшилось, что может быть связано с массивной терапией диуретиками. Наиболее чувствительным методом, позволяющим отследить увеличение тощей массы тела еще до изменения антропометрических показателей, оказалось исследование биоэлектрического импеданса.
Заключение
Таким образом, исследование показало, что диагностика нарушений трофологического статуса у больных с ХСН имеет высокую клиническую информативность и позволяет врачу-интернисту правильно спланировать тактику лечения, в том числе принять решение о необходимости применения нутритивной поддержки, что способствует улучшению прогноза.
Доказана эффективность комплексного лечения больных с ХСН и нарушениями трофологического статуса, включающего оптимальную фармакотерапию и немедикаментозные методы лечения, в том числе нутритивную поддержку. Применение энтерального питания статистически достоверно приводит к увеличению тощей массы тела у пациентов с сердечной кахексией.
Вопросы питания чрезвычайно актуальны в комплексном лечении пациентов с хронической сердечной недостаточностью. Тем не менее существует лишь небольшое число проспективных исследований, посвященных комплексной оценке и методам воздействия на трофологический статус у пациентов с ХСН. Анализ источников литературы не позволяет сформулировать четкие рекомендации по тактике лечения пациентов с ХСН и нарушением трофологического статуса. С учетом указанных обстоятельств было принято решение о проведении собственного исследования по данной тематике [1].
Общие принципы питания пациентов с ХСН
Основными показателями, характеризующими трофологический статус пациентов с хронической сердечной недостаточностью, являются гипопротеинемия, потеря мышечного белка и субклинический дефицит витаминов, в особенности тиамина. Именно поэтому коррекция рациона пациентов должна быть направлена на устранение этих факторов.
Особенности питания при ХСН заключаются в ограничении поваренной соли и воды (в случае резистентных отеков). Рекомендуется прием пищи 5–6 раз в сутки небольшими порциями; пища должна быть легкоусвояемой, витаминизированной, с достаточным содержанием белка; калорийность рациона – 1900–2500 ккал в сутки. При выборе режима питания важно учитывать стадию ХСН.
При ХСН I и IIА стадий режим питания направлен на облегчение деятельности сердечно-сосудистой системы, улучшение работы органов пищеварения, почек, увеличение диуреза. С этой целью рекомендуется значительное ограничение соли и воды, растительной клетчатки, продуктов, богатых холестерином, вызывающих метеоризм, возбуждающих деятельность сердечно-сосудистой и нервной системы, обладающих раздражающим действием на печень и почки (экстрактивные вещества); обогащение рациона солями калия, магния, витаминами. Такая диета должна состоять из 80–90 г белков (животного происхождения – 60%, растительного – 40%), 70 г жиров (растительного происхождения – 30%, животного – 70%), 350–400 г углеводов. Энергетическая ценность рациона – 2300–2600 ккал.
Больным с ХСН IIБ и III стадий при избыточной массе тела назначаются разгрузочные дни 1 раз в 7 дней, а в остальные дни они должны придерживаться вышеперечисленных рекомендаций. Для больных с ХСН IIБ и III стадий в дополнение к лекарственной терапии иногда назначается диета Карреля, которая наиболее эффективна у больных с тяжелыми декомпенсированными пороками сердца.
При ХСН рекомендуется ограничение приема поваренной соли, которое зависит от степени выраженности симптомов болезни и застоя крови:
- I ФК – исключение соленой пищи (до 3 г NaCl);
- II ФК – исключение соленых продуктов и досаливания пищи (до 1,5 г NaCl);
- III ФК – исключение соленых продуктов и досаливания пищи, употребление продуктов с уменьшенным содержанием соли и приготовление пищи без соли (< 1,0 г NaCl).
Нутритивная поддержка: практические аспекты использования
Общеизвестно, что сердечная кахексия и выраженная гипотрофия – важнейшие показания для применения дополнительной нутритивной поддержки. Менее истощенные пациенты с ХСН должны следовать общим принципам питания при ХСН.
При расчете нутритивной поддержки важно в первую очередь определить энергопотребности пациента.
Доступным и широко распространенным методом определения энергетических потребностей является расчет основного обмена с помощью метода Харриса – Бенедикта [2]. Истинные энергетические потребности (ИЭП) могут определяться с помощью уравнения Харриса – Бенедикта и факторов, учитывающих возрастание энергетических затрат (фактор активности, температурный фактор, повреждения):
ИЭП (мужчины) = 66 + (13,7 × МТ) + × рост) - (6,8 × возраст) × ФА × ФП × ТФ;
ИЭП (женщины) = 65 + (9,5 × МТ) + × рост) - (4,7 × возраст) × ФА × ФП × ТФ,
где ФА – фактор активности (постельный режим – 1,1; полупостельный – 1,2; ходячий – 1,3); – фактор повреждения (после операции – 1,1; травма – 1,3; сепсис – 1,6; перитонит – 1,4; кахексия – 1,5; ожоги – 2); – температурный фактор °С – 1,1; 39 °С – 1,2; 40 °С – 1,3; 41 °С – 1,4).
Точность расчета ИЭП по данной формуле зависит от правильной оценки фактора повреждения. При этом не учитывается степень легочных повреждений, поэтому при определении ИЭП у больного с дыхательной недостаточностью необходимо увеличивать рассчитанную энергетическую потребность на 10–15%. После расчета ИЭП необходимо определить реальную энергопотребность пациента. Как правило, на амбулаторном приеме удается произвести лишь приблизительный расчет. При этом врач, уточнив характер питания пациента и употребляемые им продукты, производит следующий расчет:
реальное потребление энергии = (белки, г × 4) + (жиры, г × 9) + (углеводы, г × 4).
Разность между ИЭП и реальным потреблением энергии должна быть восполнена с помощью нутритивной поддержки.
Поскольку основным фактором уменьшения продолжительности жизни больных с ХСН является снижение ТМТ, следующим этапом расчета нутритивной поддержки является определение пластических потребностей, то есть определение дефицита белка [3].
Определение пластических потребностей проводится путем подсчета суточного баланса азота (разница между количеством азота, поступающего в организм с белками и теряемого различными путями) по формуле:
N баланс = N входящий - N выходящий.
Рассчитанный по указанной формуле отрицательный азотистый баланс указывает на преобладание потери белка над его поступлением. Потери азота возрастают при смещении метаболических процессов в сторону катаболизма. Потеря 20–30 г азота в сутки эквивалентна потере 125–188 г белка, что соответствует уменьшению мышечной массы на 500–750 г.
Необходимую дозу вводимого белка устанавливают путем определения суточной потери общего азота с мочой, желудочно-кишечным содержимым и отделяемым по дренажам в случае их наличия. Расчет потерь азота с мочой легче проводить по уровню азота мочевины в суточной моче, учитывая, что он составляет 80% от общего азота, экскретируемого с мочой. Известно, что 1 г мочевины содержит 0,466 г азота. Следовательно, зная суточное количество мочевины в моче, можно определить потерю общего азота по формулам:
количество теряемого азота мочи, г/сут = мочевина мочи, ммоль/сут × 0,033;
количество теряемого с мочой белка, г/сут = мочевина мочи, ммоль/сут × 0,033 × 6,25.
При переводе величины потерь мочевины из ммоль/л в г следует выполнить пересчет по формуле:
1 г = ммоль/л × 0,06.
Таким образом, уровень дефицита белка для больного с ХСН с дефицитом тощей массы тела (ТМТ) является определяющим в выборе дополнительного энтерального питания.
В ряде случаев врач может пользоваться упрощенным расчетом дополнительного энтерального питания, основанным на оценке состояния пациента (табл. 1).
Высококалорийное искусственное питание специализированными смесями может применяться в качестве дополнительной или основной нутритивной поддержки в виде перорального питания (в ряде случаев с помощью зонда) при сохраненной функции пищеварительной системы. В качестве средств нутритивной поддержки могут быть использованы как олигопептидные смеси (Пептамен), так и стандартные полимерные питательные средства (Нутрилан МСТ, Нутризон, Берламин Модуляр, Нутрен) [4, 5].
Принципы введения энтерального питания в рацион
Необходимо начинать нутритивную поддержку с малых доз (не более 5% от уровня истинной энергопотребности). Для лучшей усвояемости обязательно нужно добавлять ферментные препараты (1–2 таб/сут). Увеличивать объем восполнения энергии за счет питательной смеси следует постепенно. Обычно объем вводимой смеси целесообразно увеличивать 1 раз в 7 дней.
Например, для смеси Берламин Модуляр рекомендуется следующая процедура титрования дозы [6]:
- 1-я неделя – 5% энергопотребности = 125 ккал = 22,5 г смеси;
- 2-я неделя – 10% энергопотребности = 250 ккал = 45 г смеси;
- 3-я неделя – 20% энергопотребности = 500 ккал = 90 г смеси;
- 4-я неделя – 25% энергопотребности = 625 ккал = 112,5 г смеси;
- 5-я неделя – 30% энергопотребности = 750 ккал = 135 г смеси.
Патологическая потеря массы тела и сердечная кахексия констатируются в следующих случаях:
- документированная непреднамеренная потеря массы тела, превышающая 5 и более кг или свыше 7,5% от исходной массы тела за 6 месяцев (при этом учитывается вес без отеков, то есть вес пациента в компенсированном состоянии);
- при исходном ИМТ менее 19 кг/м2.
Результаты собственного исследования
В рамках комплексной работы по изучению трофологического статуса при ХСН, включавшей 123 пациента, нами была выявлена группа пациентов с сердечной кахексией, включавшая 12 пациентов (10%).
По этическим соображениям контрольная группа не набиралась и все больные с сердечной кахексией получали нутритивную поддержку.
При решении вопроса о режиме нутритивной поддержки оценивались тяжесть нарушения трофологического статуса, тяжесть ХСН,
а также фактические потребности в энергии и нутриентах.
В работе использовались следующие принципы введения энтерального питания в рацион:
- нутритивная поддержка начиналась с малых доз (не более 5–10% от уровня истинной энергопотребности);
- к схеме терапии добавлялись ферментные препараты (Мезим Форте, Панкреатин, 1–4 таб/сут);
- объем энерговосполнения за счет питательной смеси увеличивался постепенно (объем вводимой смеси увеличивался 1 раз
- в 4–7 дней).
В работе использовались цифровые весы-анализаторы состава тела фирмы ТАNIТА серии ВС, позволяющие оценить процент содержания жира, воды, мышечной и костной массы. В основе функционирования весов лежит биоимпедансный метод ВIА «от стопы к стопе». Этот метод предусматривает анализ структуры тела с использованием слабых безопасных электрических импульсов. Импульс свободно проходит через жидкие составляющие мышечных тканей и с сопротивлением – через жировую ткань. Сопротивление жировой ткани прохождению сигнала называют биоэлектрическим импедансом. Измерения проводятся в положении стоя, при контакте электродов с босыми ногами, путем пропускания слабого безопасного тока частотой менее 50 кГц через тело человека. В этой системе два электрода вмонтированы в платформу точных электронных весов.
Основой энтерального питания у исследуемых пациентов были питательные смеси Нутризон Нутриция и Диазон Нутриция, объемы введения наращивали ступенчато (см. выше).
У больных с декомпенсацией ХСН, когда резко ухудшаются показатели всасывания, применялись олигомерные питательные смеси (Пептамен). В период стабилизации состояния для ежедневного приема использовались высокомолекулярные сбалансированные смеси в количестве 25–50% от суточной энергопотребности (Нутризон и Диазон). При выраженной сердечной кахексии, когда применение энтерального питания невозможно или недостаточно эффективно, рассматривался вопрос о введении парентерального питания в дополнение к энтеральному.
Нутризон Нутриция – полностью сбалансированное энтеральное питание, 16% энергетической ценности которого составляют белки (молочный белок, 100% казеин), 35% – жиры (представлены растительными жирами), 49% –углеводы, представленные мальтодекстрином и глюкозой, которые легко перевариваются и всасываются даже при атрофии ворсинок кишечника.
У больных с сахарным диабетом применялась специально разработанная для пациентов смесь Диазон Нутриция. Смесь содержит изолят соевого протеина, обладающий высокой биологической ценностью и содержащий полный спектр незаменимых аминокислот. Углеводы представлены фруктозой и мальтодекстринами. Среди жиров преобладают мононенасыщенные жирные кислоты.
Все пациенты также получали ферментные препараты (панкреатин) для улучшения усвоения питательных веществ.
Контроль эффективности лечения с повторной оценкой трофологического статуса проводился перед выпиской из отделения кардиологии на 19–31-й день после начала терапии и нутритивной поддержки. Энтеральная нутритивная поддержка в целом переносилась пациентами удовлетворительно. Пациентам была разъяснена важность приема питательных смесей. Основными жалобами больных при их приеме можно считать симптомы диспепсии после употребления смеси (11% больных) и негативное отношение к вкусовым качествам смесей (35%). В таких случаях питательные смеси подбирали индивидуально. Хорошо зарекомендовала себя тактика медленного увеличения объема питательной смеси, небольшие количества которой можно было подмешивать в пищу.
Эффективность совместного применения фармакотерапии и энтерального питания у пациентов с сердечной кахексией
У всех пациентов, получавших курс терапии и энтерального питания, наблюдалось улучшение состояния по данным клинических и инструментальных исследований (табл. 2). Улучшение касалось как клинических данных и показателей трофологического статуса, так и самочувствия пациентов.
Клинически все пациенты отметили значительное уменьшение интенсивности одышки и степени общей слабости, что было сопряжено со значительным увеличением дистанции, проходимой во время теста шестиминутной ходьбы (72 ± 46 против 252 ± 57 м после курса лечения, р > 0,001).
В целом из 12 пациентов с сердечной кахексией 6 пациентов перешли из группы IV ФК по NYHA в III ФК, 3 больных перешли из группы IV ФК по NYHA во II ФК; еще трое – из III ФК по NYHA во II ФК.
При этом было отмечено значительное статистически достоверное улучшение состояния по данным ЭхоКГ: ФВЛЖ увеличилась в среднем на 10,9% (р < 0,005), также отмечалось уменьшение объема левого предсердия.
Улучшение трофологического статуса, в особенности белкового обмена, наблюдалось по данным показателей биохимического анализа крови и уровня лимфоцитов. После прохождения курса лечения и нутритивной поддержки увеличились уровни альбумина (с 33,1 ± 2,4 до 40,4 ± 3,1 г/л), трансферрина (с 1,9 ± 1,0 до 3,4 ± 0,5 мг/дл), а также общего белка (р < 0,005). Абсолютное количество лимфоцитов увеличилось с 1382 ± 450 до 1442 ± 251 (в мкл). Несмотря на это, достоверного увеличения уровня общего холестерина, который у данной категории больных может иметь протективное значение, не было отмечено (больные в этой категории не получали гиполипидемических средств, в том числе препаратов из группы статинов). Незначительным было и увеличение уровня натрия плазмы крови, низкий уровень которого также свидетельствует о неблагоприятном прогнозе.
На этом фоне отмечалась тенденция к улучшению антропометрических показателей окружности мышц плеча, окружности мышц бедер, кожно-жировой складки трицепса, которая не достигла уровня статистической достоверности, что объясняется известной «инертностью» указанных параметров. Тем не менее у всех пациентов достоверно увеличился ИМТ с 16,4 до 21,0 кг/м2, кроме того, уровень статистической достоверности был достигнут при оценке значимости увеличения окружности живота на уровне пупка (с 55 ± 4,6 до 68 ± 4,4 см) и толщины кожной складки пупка (с 1,1 ± 0,7 до 2,1 ± 0,3 см).
Важно отметить, что увеличение ИМТ было сопряжено со значительным и статистически достоверным ростом тощей массы тела (с уровня 37,5 ± 3,1 до 49,1 ± 3,2 кг, р < 0,05) (рис. 1), а также менее выраженным увеличением жировой массы тела. При этом содержание жидкости в организме несколько уменьшилось, что может быть связано с массивной терапией диуретиками. Наиболее чувствительным методом, позволяющим отследить увеличение тощей массы тела еще до изменения антропометрических показателей, оказалось исследование биоэлектрического импеданса.
Заключение
Таким образом, исследование показало, что диагностика нарушений трофологического статуса у больных с ХСН имеет высокую клиническую информативность и позволяет врачу-интернисту правильно спланировать тактику лечения, в том числе принять решение о необходимости применения нутритивной поддержки, что способствует улучшению прогноза.
Доказана эффективность комплексного лечения больных с ХСН и нарушениями трофологического статуса, включающего оптимальную фармакотерапию и немедикаментозные методы лечения, в том числе нутритивную поддержку. Применение энтерального питания статистически достоверно приводит к увеличению тощей массы тела у пациентов с сердечной кахексией.
1. Схиртладзе М.Р., Драпкина О.М. Оценка трофологического статуса у больных с хронической сердечной недостаточностью // Российские медицинские вести. 2009. № 2. С. 44–52.
2. Мареев В.Ю., Агеев Ф.Т., Арутюнов Г.П., Коротеев А.В., Ревишвили А.Ш. Национальные рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр) // Сердечная недостаточность. 2007. Т. 8. № 2.
3. Арутюнов Г.П. Кахексия у больных с хронической сердечной недостаточностью. Каков масштаб проблемы? Что мы знаем и что нам делать? // Сердечная недостаточность. 2001. Т. 2. № 3.
4. Лященко Ю.Н., Петухов А.Б. Основы энтерального питания. М., 2001. 343 с.
5. Манзюк Л.В., Салтанов А.И., Сельчук В.Ю., Снеговой А.В. Современные возможности энтерального питания полимерными и модульными смесями // Русский медицинский журнал. 2008. Т. 16. № 13. С. 944–948.
6. Гриневич В.Б., Успенский Ю.П., Першко А.М. и др. Теоретическое и практическое обоснование использования питательной смеси Берламин Модуляр при заболеваниях органов пищеварения. СПб., 2002. 30 с.
Новости на тему
05.02.2024
СТАТЬИ по теме
Отправить статью по электронной почте
Ваш адрес электронной почты:
Было проведено исследование с целью изучения особенностей трофологического статуса у больных с хронической сердечной недостаточностью (ХСН) и оценки эффективности нутритивной поддержки у пациентов с сердечной кахексией. В исследование были включены 123 больных с ХСН, у которых с помощью антропометрических, биохимических и биоимпедансного методов был оценен трофологический статус. Показана корреляция между состоянием трофологического статуса и важнейшими характеристиками функции сердца у больных с ХСН. Продемонстрирована эффективность комплексного лечения больных с ХСН и сердечной кахексией, включающего оптимальную фармакотерапию и нутритивную поддержку.
Применение нутритивной поддержки приводит к увеличению тощей массы тела (ТМТ), росту фракции выброса левого желудочка и снижению функционального класса ХСН по NYHA. Анализ результатов исследования позволил сделать следующие выводы: диагностика нарушений трофологического статуса у больных с ХСН имеет высокую клиническую информативность и позволяет врачу-интернисту правильно спланировать тактику лечения, в том числе принять решение о необходимости применения нутритивной поддержки, что способствует улучшению прогноза.
" id="sender_art_description" name = "SENDER_ART_DESCRIPTION" />
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
