Фармакотерапия ряда внебольничных инфекций нижних отделов дыхательных путей в сельских стационарах Ставропольского края
- Аннотация
- Статья
- Ссылки
- English
Цель исследования – изучить клиническую практику ведения пациентов с внебольничной пневмонией и обострением хронической обструктивной болезни легких, госпитализированных в терапевтические отделения круглосуточных стационаров, на примере Шпаковского района Ставропольского края.
Цель исследования – изучить клиническую практику ведения пациентов с внебольничной пневмонией и обострением хронической обструктивной болезни легких, госпитализированных в терапевтические отделения круглосуточных стационаров, на примере Шпаковского района Ставропольского края.

Введение
Инфекционные воспалительные заболевания нижних отделов дыхательных путей – одна из актуальных проблем современного здравоохранения. Хроническая обструктивная болезнь легких (ХОБЛ) и внебольничная пневмония (ВП) являются значимой проблемой современной пульмонологии в силу высокой распространенности, инвалидизации и смертности [1–3]. Обострения ХОБЛ, вызванные вирусно-бактериальной инфекцией, характеризуются более высокой продолжительностью госпитализации [4].
Рациональный выбор антимикробных препаратов (АМП) для эмпирической терапии таких инфекций, как ВП и ХОБЛ, основан на знании ключевых возбудителей. Однако сегодня терапевты и врачи общей практики испытывают определенные сложности при установлении этиологии этих инфекций. Среди наиболее значимых факторов неблагоприятного исхода выделяют позднее обращение за медицинской помощью, неправильную оценку состояния пациента, неадекватную стартовую антибиотикотерапию [5]. На стационарном этапе многим пациентам не проводится микробиологическое исследование для выявления бактериальных и грибковых респираторных возбудителей и не определяется чувствительность к антибактериальным препаратам [6–8].
Цель исследования – изучить клиническую практику ведения пациентов с ВП и обострением ХОБЛ, госпитализированных в терапевтические отделения стационаров круглосуточного пребывания, на примере Шпаковского района Ставропольского края.
Материал и методы
Проведен ретроспективный анализ медицинской документации 2833 пациентов с ВП и обострением ХОБЛ, находившихся на лечении в районной и трех участковых больницах Шпаковского района Ставропольского края в 2010–2018 гг. В исследовании использовались следующие методы: клинический, рентгенография органов грудной клетки, электрокардиография, спирография, общий анализ крови, биохимический анализ крови, общий анализ мокроты на флору и чувствительность к антимикробным препаратам.
Статистическую обработку полученных результатов проводили методами параметрической и непараметрической статистики, реализованными в пакете программы Excel для WindowsXP (MicrosoftCo). Качественные переменные описывались абсолютными и относительными (%) частотами, для количественных переменных определяли среднее арифметическое. Достоверность различий в связанных выборках оценивали с помощью критерия Фишера. Различия в показателях считались достоверными при р ≤ 0,05.
Результаты
Всего изучено с подтвержденными диагнозами 1134 истории болезни пациентов с ВП (57,5% мужчин, 42,5% женщин, 66,7% лиц трудоспособного возраста), 735 историй пациентов с обострением ХОБЛ (58,6% мужчин, 41,4% женщин, 56,1% лиц трудоспособного возраста).
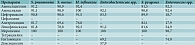
При ретроспективном анализе 1869 историй болезни пациентов с ВП и обострением ХОБЛ бактериологически диагноз подтвержден у 1149 (62%) больных, что свидетельствовало о неполном использовании ресурса бактериологических исследований при поступлении в стационар (38% случаев). На долю Streptococcus pneumoniae и Enterobacteriаceae spp. пришлось больше половины всех случаев инфекционных заболеваний госпитализированных пациентов с ВП и обострением ХОБЛ. Кроме пневмококков в мокроте больных ХОБЛ чаще отмечались Staphylococcus aureus, Haemophilus influenzae и неферментирующие грамотрицательные бактерии (НГОБ), а в мокроте пациентов с ВП – S. pyogenes и Enterococcus spp. (табл. 1).
Результаты оценки структуры возбудителей у лиц разных возрастных категорий при соответствующих диагнозах указывали на увеличение с возрастом числа штаммов H. influenzae, Enterobacteriаceae spp. и Enterococcus spp. независимо от диагноза. Общая доля грамположительных кокков увеличивалась с возрастом пациентов с ВП: с 40% у больных до 35 лет до 60% – старше 60 лет. При инфекционных осложнениях ХОБЛ у больных любого возраста имела место высокая доля выделения гемофильной палочки.
Следует отметить, что Candida albicans, занимавшие в структуре выделенных микроорганизмов определенный процент, учитывали только при выделении из мокроты в количестве свыше 1000 м.к. в 1 мл. Высокий удельный вес грибов рода Candida в структуре микробного пейзажа, по-видимому, объясняется несколькими причинами. Во-первых, образцы мокроты для бактериологического исследования направлялись в лабораторию в среднем через 6 ± 2 дня стационарного лечения, поскольку не у всех пациентов продуцирование мокроты наблюдалось с первых дней госпитализации. Во-вторых, на фоне агрессивной антибактериальной терапии отмечалось либо присоединение грибов к другим микроорганизмам с образованием ассоциаций, либо их полное замещение. Размножению грибов способствовало также то, что большинство пациентов получали антибактериальное лечение еще на догоспитальном этапе. C. albicans выявлялись у 11% пациентов с ВП и 10,7% – с обострением ХОБЛ (табл. 1).
Установлено, что из 1149 госпитализированных пациентов с положительным бактериологическим результатом два патогена определялись у 17% пациентов с ВП и обострением ХОБЛ. Cреди ассоциантов ведущая роль принадлежала C. albicans (28,5%), причем в качестве соассоцианта в 28,6% случаев выделялись энтеробактерии и в 22,5% – S. aureus. На втором месте среди ассоциантов были микроорганизмы семейства Enterobacteriaceae spp. (19,5%), причем в качестве соассоцианта лидировали C. albicans (34,8%) и S. pyogenes (20,9%), на третьем – S. pyogenes (16,3%), главными соассоциантами были C. albicans и микроорганизмы семейства Enterobacteriaceae spp.
Проведенный анализ продемонстрировал, что доля различных возбудителей в общей структуре внебольничных инфекций нижних отделов дыхательных путей зависит от наличия в анамнезе пациентов применения тех или иных АМП до поступления в стационар и прохождения бактериологического обследования.
Изучение чувствительности микрофлоры к антибиотикам показало, что основные бактериальные возбудители хронических инфекций нижних отделов дыхательных путей S. рneumoniae и другие виды стрептококков, а также S. aureus, H. influenzаe наиболее чувствительны к амоксициллину, цефтриаксону и меропенему. В то же время эти возбудители продемонстрировали высокую резистентность к тетрациклину, гентамицину, доксициклину, а также цефалоспоринам первого и второго поколений (цефазолин, цефалексин). Установлена высокая чувствительность этих бактериальных возбудителей к новым макролидам, таким как азитромицин. Согласно нашим данным, левофлоксацин, относящийся к новым фторхинолонам, характеризуется высокой активностью в отношении H. influenzаe. Различные представители Enterobacteriaceae cохраняют высокую чувствительность к защищенным аминопенициллинам, цефалоспоринам второго и третьего поколений, фторхинолонам и гентамицину (табл. 2).
В зависимости от тяжести течения ВП и данных лабораторно-инструментальных методов исследования у 671 (59,2%) больного проводилась терапия одним антибиотиком, у 463 (40,8%) – комбинацией антибактериальных препаратов. Для монотерапии АМП у пациентов с пневмонией чаще (74,1% случаев) назначали цефалоспорины третьего поколения (цефтриаксон, цефотаксим) и защищенные аминопенициллины (Амоксиклав), в 25,9% применяли фторхинолоны (Циплокс, Лефлобакт) и макролиды (азитромицин). При комбинированной антибиотикотерапии чаще (33,1% случаев) назначали цефтриаксон и Циплокс, реже (21,8%) –Амоксиклав и азитромицин, в 15,7% – цефтриаксон и азитромицин, в 12,9% – Амоксиклав и Циплокс. При экспертизе заявленных случаев установлено, что в 34% случаев назначалась неадекватная терапия. В отсутствие положительной динамики через 48–72 часа от начала лечения у 115 (10,2%) больных антибиотикотерапия подвергалась корректировке. Однако переоценка ее эффективности проводилась менее чем у 50% госпитализированных. При получении бактериологического анализа у 205 пациентов с учетом результатов чувствительности и резистентности к антибиотикам изменение стартовой терапии потребовалось в 29 (14,6%) случаях. Основным исходом лечения ВП стало выздоровление – 974 (86,2%) пациента. Осложненное течение ВП с развитием плеврита наблюдалось у 92 (8,1%) больных, пневмофиброза – у 37 (3,3%), абсцедирование – у 28 (2,5%).
На амбулаторном этапе при обострении ХОБЛ антибактериальную терапию получали только 174 (23,7%) пациента, причем чаще назначались защищенные аминопенициллины или макролиды. Госпитализация пациентов была обусловлена отсутствием положительной динамики на фоне амбулаторного лечения либо тяжелым состоянием больного.
При поступлении в стационар кроме традиционной терапии в случае обострения ХОБЛ из антибиотиков большинству больных (83,7%) назначали цефтриаксон или цефотаксим, 16,3% – фторхинолоны, макролиды или защищенные аминопенициллины, 30 (4,14%) – комбинацию цефтриаксона и фторхинолонов либо цефтриаксона и Амоксиклава. При хорошем клиническом ответе фармакотерапия продолжалась до 7–10 дней. Коррекция антибактериальной терапии потребовалась 246 (33,5%) больным.
Важно, что предварительное использование антибиотиков значительно изменяло структуру возбудителей независимо от диагноза, в частности устраняло вероятность обнаружения в мокроте пневмококка и гемофильной палочки, но увеличивало долю энтеробактерий, энтерококков и НГОБ. У лиц моложе 35 лет, госпитализированных без предварительного лечения, чаще выделяли пневмококки, гемофильную палочку – свыше 80% всех случаев идентифицированных возбудителей. С возрастом количество штаммов S. pneumoniae и H. influenzae у таких пациентов только увеличивалось. Предварительное использование антибиотиков не влияло на частоту выделения стафилококков при ВП.
Необходимо отметить, что наряду с традиционными названными этиологическими агентами существенную роль в настоящее время играют трудно культивируемые микроорганизмы, такие как Mycoplasma pneumoniae, Chlamydophila pneumoniae, бактерии рода Legionella [9, 10]. В отношении выявления этих возбудителей исследования за анализируемый период не проводились.
Таким образом, за период 2010–2018 гг. в сельских стационарах Шпаковского района Ставропольского края лечение получили 2833 пациента с ВП и обострением ХОБЛ. Среди заболевших 62,5% были лица трудоспособного возраста. Это подтверждает актуальность проблемы названных инфекционных заболеваний для сельского населения.
Микробиологические исследования показали, что в половине случаев ВП обусловлена возбудителем S. рneumoniae, при обострении ХОБЛ в мокроте чаще обнаруживали стафилококки. Общая доля грамположительных кокков повышалась с возрастом пациентов с ВП. Независимо от диагноза с возрастом увеличивалось выделение гемофильной палочки, энтеробактерий, энтерококков. Микроорганизмы выделяли как в виде монокультур (81%), так и в составе ассоциаций (19%).
Госпитализированные в зависимости от тяжести течения заболеваний чаще получали один антибактериальный препарат, в тяжелых и осложненных случаях – комбинации АМП. Средний срок госпитализации при ВП составил 12–14 дней, при обострении ХОБЛ – 7–10 дней.
Выводы
На основании ретроспективного анализа можно сделать следующие выводы.
- Более чем у трети пациентов с ВП и обострением ХОБЛ, поступивших в стационары Шпаковского района Ставропольского края, не проводилось бактериологическое исследование мокроты на флору и чувствительность к АМП.
- За анализируемый период у пациентов с ВП и обострением ХОБЛ не осуществлялся бактериологический поиск атипичных возбудителей M. pneumoniae, С. pneumoniae, Legionella.
- Оценка результатов проведения антибактериальной терапии показала, что часто рекомендованные стандарты стартовой антибиотикотерапии при инфекциях дыхательных путей не выполнялись.
- Коррекция эффективности эмпирической антибиотикотерапии на третьи-четвертые сутки осуществлялась менее чем у 50% пациентов с ВП и обострением ХОБЛ.
- Выявленные проблемы антибиотикотерапии приводили к более длительной госпитализации, несоблюдению ориентировочных сроков временной нетрудоспособности и повышению затрат здравоохранения.
Авторы заявляют об отсутствии конфликта интересов.
Исследование выполнено без спонсорской поддержки.
N.Ye. Afanasyev, PhD, O.Yu. Pozdnyakova, PhD, Prof.
City Clinical Polyclinic № 5, Stavropol
Stavropol State Medical University
Contact person: Nikolay Ye. Afanasyev, dvamedika03@yandex.ru
The article presents a retrospective analysis of inpatient charts of 2833 patients with pneumonia and exacerbation of chronic obstructive pulmonary disease hospitalized in the therapeutic departments of hospitals in the Shpakovsky district of the Stavropol Territory. All patients underwent standard clinical, laboratory and instrumental studies. However, bacteriological studies were carried out only in 62% of those admitted. The determination of the sensitivity of isolated pathogens was carried out in a third of patients. The search for epidemiologically significant pathogens of infectious pathology of the respiratory tract, such as Mycoplasma pneumoniae, Chlamydophila pneumoniae, bacteria of the genus Legionella, was not carried out at all during the analyzed period. As a result, the wrong choice of initial antibiotic therapy was made in 34% of cases. Reassessment of the effectiveness of antibiotic therapy was carried out in less than 50% of hospitalized patients. Identified problems with antibiotic therapy led to unnecessarily long periods of hospitalization, non-compliance with the approximate terms of temporary disability and a sharp increase in healthcare costs.
The aim of the study was to study the clinical practice of managing patients with pneumonia and exacerbation of chronic obstructive pulmonary disease hospitalized in the therapeutic departments of round-the-clock hospitals using the Shpakovsky district of the Stavropol Territory as an example.

