Химиоэмболизация ветвей левой наружной сонной артерии
- Аннотация
- Статья
- Ссылки
- English
В представленном случае опухоль (базальноклеточный рак) локализовалась в левой заушной области и прорастала в сосцевидный отросток, в заднюю черепную ямку и наружный слуховой проход. Пациенту была проведена химиоэмболизация ветвей левой наружной сонной артерии микросферами DC Bead 300–500 мкр, предварительно нагруженными 80 мг доксорубицина, с хорошим клиническим эффектом в отдаленном послеоперационном периоде.
В представленном случае опухоль (базальноклеточный рак) локализовалась в левой заушной области и прорастала в сосцевидный отросток, в заднюю черепную ямку и наружный слуховой проход. Пациенту была проведена химиоэмболизация ветвей левой наружной сонной артерии микросферами DC Bead 300–500 мкр, предварительно нагруженными 80 мг доксорубицина, с хорошим клиническим эффектом в отдаленном послеоперационном периоде.



Введение
Базальноклеточный рак (БКР) является наиболее распространенной злокачественной опухолью кожи и наиболее распространенным типом рака [1]. Базалиома относится к самым часто встречающимся злокачественным новообразованиям кожных покровов – 750 000 новых случаев в мире [2–3]. БКР представлен атипичными клетками базального слоя эпидермиса или атипичными базальными клетками придатков кожи и почти всегда локализуется в областях с обильным волосяным покровом, подверженных воздействию солнечных лучей. Обычно это медленно растущие новообразования, редко метастазирующие. Иногда базалиома способна к инвазивному росту с деструкцией прилежащих структур по периферии опухоли [4]. К факторам риска развития БКР относятся ультрафиолетовое излучение, принадлежность к европеоидной расе, возраст, мужской пол, иммунодепрессия. Базалиома – одна из форм рака кожи, индуцированная вредным воздействием солнечных лучей на открытые участки кожи [5–7].
Клинический случай
Пациент Е. поступил в онкологическое отделение Подольской городской клинической больницы по поводу опухолевидного образования в области правой ушной раковины, общей слабости. Диагноз: продолженный рост базалиомы заушной области слева с прорастанием в сосцевидный отросток, заднюю черепную ямку, наружный слуховой проход.
Из анамнеза: считает себя больным с 1997 г., когда появились образования на лице (нос, щека, заушная область слева). В 2002 г. обследован в онкологическом центре в Армении. Цитограмма: область носа – плоскоклеточный рак с признаками ороговевания; щека – БКР; теменно-заушная область – солидная базалиома. В 2002 г. проведена лучевая терапия (суммарная очаговая доза – 60,8 Гр). Прогрессирование заболевания отмечалось в 2008 г. – рецидив опухоли левой заушной области и 2013 г. – появление новых аналогичных образований в различных областях волосистой части головы и шеи. 25 апреля 2014 г. в онкологическом центре (Армения) выполнена операция – широкое иссечение базалиомы кожи теменной, левой височной областей и задней поверхности шеи (опухоль кожи левой околоушной области не иссечена ввиду местной распространенности процесса). Гистологическое исследование: солидная и аденоидная базалиома.
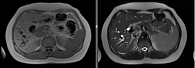
Магнитно-резонансная томография (МРТ) шеи и головы от 26 мая 2014 г.: МР-картина узлового образования в левой заушной области, прорастающего в сосцевидный отросток, окутывающего наружный слуховой проход, вызывающего сужение и деформацию просвета, прорастающего в заднюю черепную ямку (рис. 1). Во время стационарного лечения выявлена опухоль мочевого пузыря (ультразвуковое исследование – 2,4 × 2,1 см, вид «цветной капусты»). От рекомендованной трансуретральной резекции образования мочевого пузыря пациент отказался.
Status localis: в заушной области слева, с переходом на область шеи – опухолевое образование неправильной формы, на широком основании, имеющее вид «цветной капусты», размером до 7,0 × 5,0 см. Регионарные лимфоузлы увеличены, преимущественно слева.
Общий анализ крови: уровень гемоглобина – 87,0 г/дл, уровень тромбоцитов – 603 000/мм³. Функциональные биохимические показатели печени и почек, коагулограмма – в норме.
Принято решение о выполнении химиоэмболизации ветвей левой наружной сонной артерии (ЛНСА). Перед химиоэмболизацией (с целью маршрутизации) выполнена компьютерная томография в ангиорежиме с 3D-моделированием (рис. 2). На селективной ангиографии ЛНСА выявлена патологическая сосудистая сеть (рис. 3). Химиоэмболизация проводилась под контролем низкодозной импульсной флюороскопии с помощью многофункциональной ангиографической системы ALLURA FD20 Xper (PHILIPS, Нидерланды). Сцены ангиографии ветвей ЛНСА, брахиоцефальной ангиографии регистрировались со скоростью шесть кадров в секунду в режиме субтракционной ангиографии с применением рентгеноконтрастного неионного препарата йопромид 370 (Ультравист) (BAYER SCHERING PHARMA AG) 200 мл. Химиоэмболизация ветвей ЛНСА выполнена микросферами DC Bead 300–500 мкр (Biocompatibles UK Ltd, Великобритания), предварительно нагруженными 80 мг доксорубицина. Последовательно суперселективно проведена химиоэмболизация левой нисходящей ветви, передних ушных ветвей и задней ушной артерии. По завершении процедуры выполнена контрольная ангиография ЛНСА. На контрольной ангиограмме патологическая сосудистая сеть не визуализируется (рис. 4). Процедура заняла 60 минут от момента завершения катетеризации правой общей бедренной артерии и до начала гемостаза.
В послеоперационном периоде назначали консервативную инфузионную, дезинтоксикационную, антиоксидантную, гемостатическую, вазопрессорную, симптоматическую терапию. Послеоперационный период протекал без особенностей. В отдаленном послеоперационном периоде отмечалась выраженная положительная динамика в виде резкого уменьшения объема опухоли и области поражения. Контрольная МРТ показала значительное уменьшение новообразования в левой заушной области (рис 5). При контрольной КТ-ангиографии с 3D-моделированием патологическая сосудистая сеть не визуализировалась (рис. 6).
Обсуждение
БКР относится к наиболее распространенным типам кожных опухолей и в 93% случаев локализуется в области головы и шеи [8].
Известны три основных критерия агрессивного течения БКР:
- первоначальный размер опухоли превышает 1 см;
- даже на фоне адекватного лечения имеют место более двух рецидивов;
- на любой стадии заболевания опухоль прорастает в любые другие прилежащие ткани [9].
Дополнительная причина агрессивного течения опухоли – ее локализация в зонах высокого риска, обычно в зоне вокруг ушной раковины, носа и медиального угла глазной щели. По сравнению с другими указанные зоны ассоциируются с наиболее высоким риском рецидива опухоли [8].
Наиболее распространенным методом лечения рака кожи является хирургическое широкое местное иссечение опухоли или микрографическая операция Мохса (Mohs Micrographic Surgery). Тем не менее потенциальным направлением считается местное лечение с применением препаратов имиквимода или флуороцила [10].
Собственный положительный опыт, отсутствие информации в русскоязычной литературе о применении тактики химиоэболизации базалиомы с глубокой инвазией служат основанием для более масштабного изучения возможностей данной стратегии как в составе комплексной терапии, так и в качестве самостоятельного метода.
Выводы
На основании представленных данных можно сделать следующие выводы.
- Применение химиоэмболизации как в составе комплексной терапии, так и в качестве самостоятельного метода лечения призвано улучшить результаты лечения больных БКР кожи с глубокой инвазией, в том числе пациентов с высоким операционным риском радикального открытого вмешательства.
- Химиоэмболизация с использованием микросфер DC Bead, нагруженных доксорубицином, позволяет достигать максимальной регионарной концентрации химиопрепарата со снижением системной хемотоксичности и надежной ишемизацией опухоли.
- Химиоэмболизацию можно выполнять пациентам, у которых высок операционный риск или неприменимо радикальное открытое вмешательство.
T.F. Ibragimov, R.A. Pochivalin, T.R. Abramyan, L.L. Burdina
Podolsk City Clinical Hospital
Contact person: Timur F. Ibragimov, timurit@yandex.ru
Basal cell carcinoma usually occurs on the open areas of skin, such as neck, face, scalp. Only 10% of the basal cell carcinoma located all over the body but majority of such cells are located on the head and neck. Usually basal cell carcinoma is possible to remove surgically. The most dangerous localizations of basal cell carcinoma are outer and inner corners of the eye slits, nasolabial folds, circle of the external auditory canal and posterior auricular sulcus. In such cases, there is a deep tumor invasion in presenting tissues and usually strong bleeding from large destroyed vessels leads to death.
In the present case, the tumor (basal cell carcinoma) was located in the left rear section of the ear, sprout in mastoid, in posterior cranial fossa and in the external auditory canal. The patient was made chemoembolization of branches of the left external carotid artery DC Bead particles of 300–500 mkr loaded with 80 mg of doxorubicin with good clinical effect in the late postoperative period.

