Антикоагулянты в дерматологической практике
- Аннотация
- Статья
- Ссылки
- English

Антикоагулянты – лекарственные средства, препятствующие образованию тромбов через угнетение свертывающей системы крови.
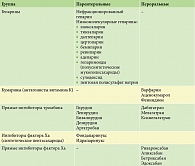
В настоящее время выделяют несколько групп антикоагулянтов (табл. 1):
- гепарины;
- кумарины;
- ингибиторы тромбина;
- ингибиторы фактора Ха.
Гепарин, ингибиторы тромбина и фактора Ха являются антикоагулянтами прямого действия, кумарины – непрямого.
Гепарины – быстро действующие лекарственные средства для парентерального введения. Последние два десятилетия нефракционированные гепарины активно замещаются низкомолекулярными. Низкомолекулярные гепарины считаются более эффективными. Нежелательные побочные эффекты на фоне их применения развиваются редко.
Указанные лекарственные средства широко используются для профилактики и лечения венозной тромбоэмболии.
Кумиры представляют собой стереоструктурные аналоги витамина К. Они блокируют НАД-Н-эпоксид-редуктазу и хинон-редуктазу по конкурентному принципу. Это приводит к торможению карбоксилирования. Реакция карбоксилирования лежит в основе синтеза II, VII, IX, X факторов свертывающей системы крови, а также антитромботических белков С и S. Антагонисты витамина K относятся к медленно действующим антикоагулянтам. Их применение должно контролироваться.
В клинической практике из этой группы препаратов наиболее часто используется варфарин. Препарат применяется перорально.
На данный момент варфарин используется преимущественно для профилактики и лечения венозной тромбоэмболии у больных терапевтического и хирургического профиля.
И гепарины, и варфарин назначают для долгосрочной профилактики инсульта и системной тромбоэмболии у пациентов с фибрилляцией предсердий, вторичной профилактики и лечения пациентов с острым коронарным синдромом, ингибирования внутрисосудистого свертывания крови [1]. С этой же целью длительно применяется ацетилсалициловая кислота.
Прямые ингибиторы тромбина и ингибиторы фактора Ха являются современными антикоагулянтами. Они обладают лучшими терапевтическими характеристиками и в меньшей степени ассоциируются с побочными эффектами.
Антикоагулянты нередко используются в дерматологической практике. В то же время такая терапия может стать причиной развития патологий кожи (табл. 2).
Особенности назначения при разных патологиях кожи
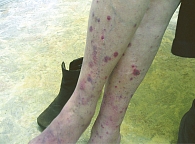
Геморрагический васкулит характеризуется появлением, преимущественно на коже нижних конечностей, мелкопятнистых (2–3 мм в диаметре), склонных к слиянию геморрагических высыпаний (рис. 1). На их месте могут образовываться геморрагические пузыри, после вскрытия которых на коже остаются глубокие эрозии и язвы, заживающие с образованием звездчатых белых рубцов.
В основе развития данного заболевания лежат повышенная продукция иммунных комплексов, активация системы комплемента, повышение проницаемости сосудов и повреждение стенок капилляров. Геморрагический васкулит сопровождается гиперкоагуляцией и тромбозом микрососудов с последующей ишемией и некрозом кожи [2].
Для лечения патологии применяют различные терапевтические методы, включая назначение антиагрегантов, фибринолитиков, вазодилататоров и внутривенное введение иммуноглобулинов.
Антикоагулянты – варфарин и гепарины также продемонстрировали эффективность при лечении геморрагического васкулита как при монотерапии, так и при комбинированной терапии с препаратами, перечисленными выше.
В ряде клинических исследований установлена связь между развитием геморрагического васкулита и нарушениями свертывающей системы крови, а также антифосфолипидным синдромом – то есть с состояниями, при которых рекомендовано использование варфарина. В таких случаях препарат назначается в низких дозах до полного клинического выздоровления и еще в течение нескольких недель после его наступления [3, 4].
Медленное развитие терапевтического эффекта, необходимость регулярного контроля и трудности поддержания в процессе лечения в диапазоне от 1,5 до 2 международного нормализованного отношения (важными составляющими его являются факторы II (протромбин), V (проакцелерин), VII (проконвертин), Х (фактор Стюарта – Прауэра)), узкий терапевтический индекс, взаимодействие с другими лекарственными препаратами не позволяют использовать кумарины в качестве антикоагулянтов первой линии. Поэтому при лечении геморрагического васкулита предпочтение отдается нефракционированному и низкомолекулярному гепаринам, несмотря на высокую их стоимость, необходимость парентерального введения, риск развития тромбоцитопении и остеопороза.
На сегодняшний день в специализированной литературе нет четких указаний относительно дозы применяемых антикоагулянтов. Получены данные о положительном влиянии эноксапарина 1 мг/кг при приеме два раза в день в течение шести месяцев либо 15 мг два раза в день в течение семи месяцев. В качестве альтернативных антикоагулянтов используют далтепарин 5000 МЕ/сут, нефракционированный гепарин 5000 МЕ каждые 12 часов [3].
Молниеносная пурпура – гетерогенная группа острых, потенциально летальных заболеваний, которые характеризуются обширным некрозом кожи и развитием периферической гангрены на фоне тромбоза дермальных капилляров и венул.
Патология чаще наблюдается у детей первых двух лет жизни в ответ на воздействие вирусного или бактериального антигена. У них развивается гиперергическая реакция по типу феномена Артюса или Санарелли – Шварцмана с диссеминированным внутрисосудистым свертыванием и острым некротическим тромбоваскулитом.
Молниеносная пурпура требует немедленного начала терапии для восполнения собственных антикоагулянтных факторов, дефицит которых отмечается в условиях диссеминированного внутрисосудистого свертывания, а также для профилактики тромбоза. С этой целью вводят свежезамороженную плазму или концентрат белка С, в зависимости от типа и причины развития пурпуры.
Несмотря на то что использование антикоагулянтов предотвращает прогрессирование тромбоза, их применение на раннем этапе заболевания дискутабельно. Это объясняется высоким риском кровотечений из-за снижения прокоагулянтных факторов. Однако, если пурпура сопровождается тромбозом крупных вен или центрального венозного катетера, назначение гепарина необходимо. Для снижения риска кровотечений его вводят вместе с замороженной плазмой [5].
Нефракционированный гепарин пациентам с молниеносной пурпурой следует вводить в дозе от 28 МЕ/кг/ч до достижения уровня анти-Xa от 0,3 до 0,7 ЕД/мл. Рекомендуемая доза низкомолекулярных гепаринов составляет 1,0–1,5 мг/кг каждые 12 часов до достижения уровня анти-Xa 0,5–1,0 ЕД/мл.
Считается, что введение гепарина не позднее 72 часов от начала заболевания способствует уменьшению очагов некроза.
В долгосрочной перспективе антикоагулянты играют немаловажную роль в терапии молниеносной пурпуры, особенно в условиях дефицита или инактивации белков С и S.
Варфарин также широко применяется при лечении данного заболевания. Однако его следует назначать с особой осторожностью, так как данная терапия может способствовать истощению белков C и S и усугублять течение пурпуры. Лечение варфарином должно начинаться через несколько дней после применения гепарина, чтобы избежать варфарин-индуцированного некроза кожи и других тромботических осложнений [6].
Молниеносная пурпура, так же как геморрагический васкулит тяжелого течения, требует оказания медицинской помощи в условиях отделения реанимации и интенсивной терапии. В дальнейшем такие больные должны находиться под наблюдением ревматологов и гематологов.
Однако первые проявления заболеваний нередко выявляют врачи-дерматологи. Поэтому они должны знать патогенез и подходы к лечению этих патологий.
Антикоагулянты также применяются при феномене Рейно и ишемических язвах на пальцах при системной склеродермии, синдроме Снеддона и злокачественном атрофическом папулезе.
Препаратами первой линии для лечения синдрома Рейно и язвенных поражений, сопровождающих склеродермию, признаны блокаторы кальциевых каналов и вазодилататоры. Однако установлено, что введение эноксапарина способствует улучшению кровоснабжения тканей и более эффективному купированию симптомов заболеваний [7].
Синдром Снеддона (идиопатический, ассоциированный с первичным антифосфолипидным синдромом или системной красной волчанкой) характеризуется генерализованным ретикулярным ливедо и тромбозом сосудов головного мозга (как правило, средние и задние мозговые артерии). Таким пациентам показана долгосрочная антикоагулянтная терапия, преимущественно варфарином.
Злокачественный атрофический папулез, или болезнь Кельмейера – Дегоса, – редкая мультисистемная тромботическая васкулопатия с невыясненной этиологией. В патологический процесс вовлекаются желудочно-кишечный тракт, центральная нервная система и кожа. На коже появляются папулезные высыпания с типичной центральной фарфорово-белой атрофией и телеангиэктазией.
При злокачественном атрофическом папулезе назначают фибринолитические средства, иммуносупрессоры, биологические агенты (экулизумаб), а также антикоагулянты [8].
На сегодняшний день в научной литературе сообщается о применении низкомолекулярного гепарина при красном плоском лишае, особенно в случае торпидного течения. Это обусловлено антипролиферативным и иммуномодулирующим действием малых доз препарата.
Очень маленькие дозы низкомолекулярного гепарина способны блокировать реакции гиперчувствительности замедленного типа, выработку фактора некроза опухоли альфа, которые являются ключевыми элементами в патогенезе красного плоского лишая [9].
Так, эффективность эноксапарина, вводимого в дозе 3–5 мг один раз в неделю подкожно в течение 20 недель, была сопоставима с эффективностью преднизолона, применявшегося перорально [10].
Таким образом, антикоагулянты могут быть альтернативой для больных красным плоским лишаем, которые не отвечают на терапию топическими стероидами или такролимусом либо имеют противопоказания к назначению этих препаратов.
Хроническая идиопатическая крапивница ассоциируется с активацией каскада коагуляции и фибринолиза из-за вовлечения в патологический процесс эозинофилов и тканевых факторов, что приводит к повышению выработки тромбина. У пациентов повышается уровень D-димера плазмы – маркера каскада коагуляции и активации фибринолитического пути (коррелирует с тяжестью заболевания), снижается чувствительность к антигистаминным препаратам [11]. Это объясняет эффективность низкомолекулярных гепаринов и фибринолитиков, таких как транексамовая кислота, когда отмечается торпидность к стандартной терапии заболевания.
В пилотном исследовании у 62,5% больных с хронической идиопатической крапивницей отмечено улучшение состояния на фоне применения надропарина (11400 МЕ/сут) и транексамовой кислоты (по 1 г три раза в день) в течение двух недель [11].
Гепарин может использоваться при лечении герпетиформного дерматита, липоидного протеиноза (препарат вводится в очаг поражения) и почечного зуда в отсутствие эффекта от традиционной терапии.
Вторичные поражения кожного покрова на фоне антикоагулянтов и их терапия
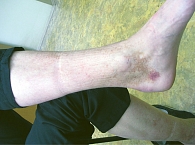
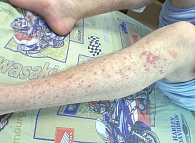
На фоне применения гепаринов и других антикоагулянтов могут развиваться побочные реакции в виде экхимозов, пурпуры (рис. 2 и 3), некроза, инфильтрированных папул, а также реакции гиперчувствительности. Речь, в частности, идет о крапивнице, отеке Квинке и синдроме бабуина (типичные ярко-красные, отечные, сливающиеся высыпания на коже ягодиц, внутренней поверхности бедер, в верхней трети, иногда на грудной клетке и в подмышечных впадинах). Такая терапия может привести к телогеновому выпадению волос, изменению ногтевых пластин (замедление роста, появление поперечных полос и подногтевых гематом).
Варфарин-индуцированный некроз кожи – редкое, потенциально угрожающее жизни состояние. Оно может развиться у женщин с ожирением старше 60 лет, особенно при обширных хирургических вмешательствах. Варфарин-индуцированный некроз кожи проявляется в течение трех – шести дней после введения высоких доз препарата (≥ 10 мг). Заболевание начинается с внезапной боли, далее присоединяется эритема с четкими границами, геморрагические буллы, некроз и образуется струп. Описанные проявления наблюдаются преимущественно в зонах с хорошо развитой подкожно-жировой клетчаткой (молочные железы, живот, бедра и ягодицы).
Лечение варфарин-индуцированного тромбоза кожи направлено на прекращение воздействия препарата. С этой целью вводят витамин К или концентрированный белок С. Варфарин заменяют гепарином, нефракционированным либо низкомолекулярным. Обширный некроз и образование струпа могут потребовать хирургического лечения и даже пересадки кожи [12].
Гепарин-индуцированная тромбоцитопения обычно отмечается через 5–15 дней после введения нефракционированного гепарина, реже – после введения фондапаринукса. У больных отмечается нежная пурпурная сыпь с характерной сетевидной конфигурацией и четкими границами на фоне слабо выраженной эритемы. Высыпания могут возникать в месте инъекции, на участках с хорошо развитой подкожной клетчаткой и прогрессировать до некроза и струпа.
Диагноз «гепарин-индуцированная тромбоцитопения» устанавливается при снижении количества тромбоцитов в периферической крови и обнаружении антител к комплексу «гепарин/тромбоцитарный фактор 4». Для этого используется метод иммуноферментного анализа.
Лечение предполагает прекращение воздействия гепарина и замену его на один из прямых ингибиторов тромбина (лепирудин или аргатробан), гепариноидов (данапароиды) или фондапаринукс. Средняя продолжительность терапии составляет 4–12 недель. В отсутствие эффекта может быть назначено внутривенное введение гамма-глобулина и плазмаферез [13].
Заключение
В настоящее время антикоагулянты широко применяются для лечения и профилактики различных заболеваний, в том числе дерматологических. Однако на фоне их применения может развиваться ряд нежелательных побочных эффектов со стороны кожи. Знание особенностей влияния антикоагулянтов на состояние кожных покровов позволит разработать эффективные и безопасные схемы применения данной группы препаратов.
Ye.V. Dvoryankova, A.L. Piruzyan, Z.A. Nevozinskaya, D.R. Mildzikhova, I.M. Korsunskaya
Center for Physical and Chemical Pharmacology Theoretical Problems
Moscow Scientific-Practical Center of Dermatovenerology and Cosmetology
Contact person: Irina Markovna Korsunskaya, marykor@bk.ru
Different groups of anticoagulants and their place in dermatological practice are presented. Particularly, the use in the cases of hemorrhagic vasculitis, lightning purple, red flat lichen, chronic idiopathic urticaria. Considered the methods of such therapy undesirable reactions stopping – secondary lesions of the skin.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.