Беременность и роды у женщин с врожденной патологией сердечно-сосудистой системы и катамнез новорожденных
- Аннотация
- Статья
- Ссылки
- English
Введение
Болезни сердечно-сосудистой системы относятся к одной из наиболее частых патологий, осложняющих течение беременности, родов и послеродового периода. Эти заболевания способствуют дисбалансу звеньев в системе «мать – плацента – плод» и приводят к развитию плацентарной недостаточности, хронической внутриутробной гипоксии и задержке развития плода [1]. Среди всей экстрагенитальной патологии первое место по показателю материнской смертности занимают заболевания сердечно-сосудистой системы (80–85%), особенно врожденные пороки сердца (ВПС), которые на протяжении многих лет считались противопоказанием для беременности. В настоящее время в связи с улучшением диагностики врожденных аномалий сердечно-сосудистой системы и оказанием своевременной кардиохирургической помощи [2] увеличивается количество женщин, у которых беременность и роды протекают на фоне прооперированных ВПС. Однако встречаются единичные случаи отказов родителей девочек от операции, тогда впоследствии беременность и роды у них протекают на фоне естественного течения ВПС и/или тяжелых нарушений сердечного ритма [3–5].
Анализируя данные литературы [1], можно констатировать, что при беременности происходят следующие изменения со стороны сердечно-сосудистой системы:
- повышение ударного объема сердца;
- учащение сердечных сокращений;
- значительное повышение сердечного выброса;
- снижение периферического сосудистого сопротивления;
- рост объема циркулирующей крови, преимущественно за счет плазмы;
- перераспределение крови;
- компрессия маткой нижней полой вены (третий триместр);
- некоторое увеличение полостей сердца;
- изменение положения сердца в грудной полости;
- гиперкоагуляция крови (во второй половине беременности);
- снижение концентрации калия в плазме;
- увеличение почечного клиренса;
- небольшой респираторный алкалоз;
- снижение онкотического давления плазмы;
- кровопотеря в родах.
Соответственно, беременность может влиять на гемодинамику ВПС:
- мало или даже благоприятно при ВПС с лево-правым шунтом без легочной гипертензии, митральной и аортальной недостаточности, поскольку в этих случаях происходит снижение системного периферического сопротивления;
- неблагоприятно:
- при ВПС с право-левым шунтом, так как происходит усиление шунтирования из-за снижения системного сопротивления и повышения венозного возврата к правому предсердию;
- при стенозах и других пороках с обструкцией, так как происходит увеличение градиентa давления вследствие значительного повышения минутного объема крови.
Беременность и роды у женщин на фоне прооперированных ВПС и различных нарушений сердечного ритма, как правило, протекают благоприятно для матери и ребенка. Однако на фоне естественного течения некоторых ВПС, а также тяжелых нарушений сердечного ритма беременность и роды представляют риск для здоровья женщины, что иллюстрируют приведенные в статье примеры.
Под наблюдением в Республиканской детской клинической больнице и Центре охраны материнства и детства (Симферополь) находились две беременные с врожденной патологией сердечно-сосудистой системы и впоследствии двое их новорожденных. Одна женщина с ВПС (тетрада Фалло), другая – с аритмогенной дисплазией правого желудочка и имплантированным кардиовертером-дефибриллятором. Беременным и новорожденным были проведены общеклиническое и биохимическое обследования, электрокардиография, холтеровское мониторирование, суточное мониторирование артериального давления, допплер-эхокардиография.
Клинический пример 1
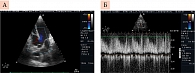
Беременная П., 33 года, с диагнозом ВПС (тетрада Фалло). Из анамнеза жизни и болезни известно, что диагноз ВПС (тетрада Фалло) был поставлен сразу после рождения. Находилась на диспансерном учете у детского кардиолога. В возрасте трех лет прооперирована в Национальном институте сердечно-сосудистой хирургии им. Н.М. Амосова (Киев). Выполнен первый этап коррекции ВПС – наложен правосторонний подключично-легочный анастомоз Блелока – Тауссиг. От радикальной коррекции порока родители категорически отказывались, несмотря на неоднократные настоятельные рекомендации детских кардиологов и кардиохирургов, мотивируя тем, что самочувствие девочки удовлетворительное и жалоб она не предъявляет (рис. 1).
Из акушерского анамнеза: беременность вторая, вторые роды. Во время первой беременности наблюдалась у кардиолога. Первые роды прошли в Национальной детской специализированной больнице ОХМАТДЕТ (Киев). Ребенку в настоящее время девять лет, здоров. Вторая беременность желанная. Во время беременности наблюдалась у кардиолога. Угроза прерывания беременности во втором триместре. Роды преждевременные в 28 недель, быстрые, через естественные родовые пути. Ранний и поздний послеродовые периоды протекали без особенностей. Масса тела при рождении – 2550 г, рост – 50 см, по шкале Апгар – 7–8 баллов, закричал сразу. В настоящее время ребенку 1,5 года, несколько отстает в физическом развитии, состояние на данный момент удовлетворительное.
Больная П. неоднократно направлялась в Национальный медицинский исследовательский центр сердечно-сосудистой хирургии им. А.Н. Бакулева (Москва) для проведения радикальной коррекции ВПС, однако от операции отказалась. Таким образом, у женщины с ВПС (тетрада Фалло, состояние после операции, анастомоз Блелока – Тауссиг) две беременности закончились самостоятельными родами. Дети здоровы. Однако радикальная коррекция ВПС, выполненная в детском возрасте, минимизировала бы риски во время беременности и родов.
Клинический пример 2
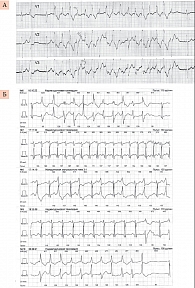
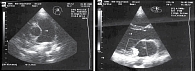
Больная В. с тяжелым нарушением сердечного ритма, частыми пресинкопальными, а затем и синкопальными состояниями на протяжении 12 лет (с 9 лет до 21 года) находилась под наблюдением сначала детских, а затем взрослых кардиологов. Диагноз «аритмогенная дисплазия правого желудочка, аритмическая форма с частыми приступами желудочковой тахикардии» был выставлен по одному большому и четырем малым критериям W.J. McKenna и соавт. (рис. 2 и 3) [3].
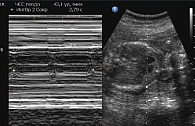
Семейный анамнез отягощен. В момент первого обследования девочки ее матери было 40 лет, и у нее также было тяжелое нарушение сердечного ритма с частыми пресинкопальными и синкопальными состояниями. В возрасте 30 лет, после эпизода клинической смерти, мать была обследована в Национальном институте сердечно-сосудистой хирургии им. Н.М. Амосова (Киев), где ей была предложена имплантация электрокардиостимулятора, однако от лечения отказалась. У девочки аритмия индуцировалась физической нагрузкой. При анализе холтеровского мониторирования отмечалось увеличение частоты синусового ритма, предшествующее пароксизму желудочковой тахикардии, как отражение активации симпатоадреналовой системы. Желудочковая тахикардия у пациентки вначале имела электрокардиографическую морфологию блокады левой ножки пучка Гиса, что указывало на происхождение аритмии из миокарда правого желудочка. Однако со временем стали регистрироваться несколько морфологий желудочковой тахикардии, что говорит о формировании множественных аритмогенных очагов. У пациентки В. часто возникали синкопальные состояния, что потребовало имплантации кардиовертера-дефибриллятора, который был установлен ей в возрасте 14 лет в Центре синкопальных состояний и сердечных аритмий у детей и подростков ФМБА России. При проверке работы кардиовертера-дефибриллятора у больной В. на протяжении нескольких лет зарегистрированы частые желудочковые пароксизмы, купирующиеся разрядом дефибриллятора. В возрасте 17 лет вышла замуж и, несмотря на предупреждения врачей о нежелательности беременности, в 18 лет забеременела. На учет встала в 22 недели гестации в Центр охраны материнства и детства (Симферополь), где была проведена эхокардиография сердца плода, которая выявила у него тяжелый ВПС (синдром гипоплазии левых отделов сердца). На консультации в Научно-практическом центре детской кардиологии и кардиохирургии МОЗ Украины (Киев) помимо ВПС у плода была диагностирована полная атриовентрикулярная блокада с частотой сердечных сокращений плода 40–45 уд/мин (рис. 4).
Высокий риск прерывания беременности привел к отказу родителей от данной операции. В сроке 28 недель гестации больная была консультирована заведующим отделением аритмий Национального института сердечно-сосудистой хирургии им. Н.М. Амосова, которым было проведено перепрограммирование имплантированного кардиовертера-дефибриллятора, даны рекомендации родоразрешения в специализированном родильном доме № 5 (Киев), так как это был первый и единственный в Украине опыт родов с имплантированным кардиовертером-дефибриллятором. Роды в срок. На втором часу жизни ребенок был переведен в Научно-практический центр детской кардиологии и кардиохирургии МОЗ Украины с диагнозом: «Умеренный клапанный аортальный стеноз (градиент систолического давления 54 мм рт. ст.). Гипоплазия дуги аорты с критической коарктацией аорты. Гипоплазия митрального клапана и левого желудочка. Открытый артериальный проток». В первые сутки ребенку выполнена рентгенэндоваскулярная баллонная ангиопластика критической коарктацией аорты. Результат вмешательства был удовлетворительный, градиент систолического давления снизился. Однако у ребенка усугубилась полная атриовентрикулярная блокада, что на фоне ВПС в течение нескольких суток привело к летальному исходу. Несмотря на все усилия врачей, больная В. умерла в возрасте 21 года из-за категорического отказа от замены выработавшего ресурс имплантированного кардиовертера-дефибриллятора. Диагноз аритмогенной дисплазии правого желудочка был подтвержден при патологоанатомическом исследовании. Как показывает клинический пример, игнорирование рекомендаций экспертного совета о нежелательности беременности привело к гибели новорожденного ребенка от тяжелого ВПС с полной поперечной блокадой, а отказ от замены имплантированного кардиовертера-дефибриллятора – к смерти молодой женщины от тяжелого нарушения сердечного ритма.
Выводы
Недооценка родителями тяжести сердечно-сосудистой патологии у ребенка, невыполнение ими врачебных рекомендаций, отказ от лечения – все эти факторы впоследствии становятся предикторами неблагоприятного прогноза как для жизни женщины, так и для новорожденного. Поэтому все пациентки с врожденной сердечно-сосудистой патологией должны наблюдаться и родоразрешаться в специализированных центрах.
G.E. Sukhareva
Vernadsky Crimean Federal University, Simferopol
Contact person: Galina Erikovna Sukhareva, suchareva@mail.ru
The article presents two clinical cases of pregnancy and childbirth in women with congenital cardiovascular anomaly: one with CHD (tetralogy of Fallot) and another with severe cardiac rhythm disturbance (arrhythmogenic right ventricular dysplasia), as the number of women becoming pregnant and giving birth to children after surgery for CHD is increasing due to better diagnosis of congenital cardiovascular anomalies and timely cardiac surgery. However, there are sporadic cases of parents' refusal of surgery; then pregnancy and childbirth develop with CHD taking its natural course. The outcomes of pregnancy and childbirth and prospective follow-up of newborns have been studied. The article shows that such factors as parents' underestimation of the severity of cardiovascular pathology in a child, failure to follow doctor’s recommendations, refusal of treatment predict unfavourable prognosis for the life of both a young woman and a newborn. Therefore, all patients with congenital cardiovascular anomalies should be managed and give birth to children in specialized clinics.

