Диагностические маркеры поражения сердца у пациентов со среднетяжелой формой новой коронавирусной инфекции
- Аннотация
- Статья
- Ссылки
- English










Введение
На сегодняшний день заболевания сердечно-сосудистой системы занимают лидирующую позицию среди всех нозологических групп. По статистике Всемирной организации здравоохранения, количество смертей от сердечно-сосудистых заболеваний (ССЗ) в 2020 г. превысило показатель 2014 г., когда по данной причине скончалось 940 489 человек, при этом смертность составила 653,9 случая на 100 тыс. населения. По данным Национального медицинского исследовательского центра им. В.А. Алмазова, в 2020 г. от болезней системы кровообращения умерло 944 843 человека, что соответствует 643,9 случая на 100 тыс. населения.
Пандемия COVID-19 принесла много открытий и новых знаний в области кардиологии. Вся многогранность патологических проявлений COVID-19, вероятно, нам неведома до сих пор.
Поражение сердца при инфекции COVID-19 в первую очередь связывают с прямой инвазией вируса в кардиомиоциты с последующей их гибелью, поражением эндотелиальных клеток сосудов и развитием эндотелиита, изменением транскрипции клеток тканей сердца, активацией комплемента и комплемент-опосредованной коагулопатией и микроангиопатией, снижением экспрессии ангиотензинпревращающего фермента 2-го типа и нарушением регуляции ренин-ангиотензин-альдостероновой системы, вегетативной дисфункцией [1–3].
Механизмы поражения сердечно-сосудистой системы и их проявления при COVID-19 весьма разнообразны. Чаще в патогенезе превалируют воспалительные изменения вследствие прямого вирусного или опосредованного аутоиммунными процессами повреждения. Примером последнего является развитие коронарита с последующим формированием аневризм при Кавасаки-подобной форме мультисистемного воспалительного синдрома. Реже имеют место гиперкоагуляционные процессы, а также побочное действие лекарственных препаратов [4].
Результаты многочисленных рандомизированных клинических исследований указывают на взаимосвязь новой коронавирусной инфекции (НКИ) с сердечно-сосудистой патологией (усугубляют течение друг друга). Исследования также демонстрируют высокую частоту встречаемости ССЗ у госпитализированных больных COVID-19 [5, 6] и подтверждают данные о том, что наличие ССЗ определяет неблагоприятный прогноз течения инфекции и увеличивает риск смерти почти в 2,5 раза [7]. Особого внимания заслуживает острое миокардиальное повреждение (ОМП), которое, по разным данным, встречается у 8–28% пациентов в остром периоде НКИ [8].
Согласно данным одного из метаанализов, коморбидная кардиальная патология также указывает на неблагоприятный прогноз, приводя к летальному исходу. В данной группе достоверно оказывали влияние артериальная гипертензия (АГ) (отношение шансов (ОШ) 2,60; 95% доверительный интервал (ДИ) 2,11–3,19), хроническая сердечная недостаточность (ХСН) (ОШ 6,72; 95% ДИ 3,34–13,52), нарушения сердечного ритма (ОШ 2,75; 95% ДИ 1,43–5,25) и ишемическая болезнь сердца (ИБС) (ОШ 3,78; 95% ДИ 2,42–5,90) [9].
Особое место занимают аритмии, которые остаются одним из наиболее явных симптомов «ковидного сердца», затрагивая как молодых здоровых людей, так и пациентов с сердечно-сосудистой коморбидностью. Нарушения ритма сердца в течение длительного периода после перенесенного COVID-19 можно рассматривать не столько как осложнения, требующие неотложной терапии, сколько как признак стойкого воспаления [10].
Наряду с этим в исследованиях описаны сердечно-сосудистые осложнения при НКИ, в структуру которых входят миокардит, фатальные аритмии (9–17%), ОМП (0,9–11%), острая сердечная недостаточность (3–33%), кардиогенный шок (9–17%), а также венозные и артериальные тромбоэмболии [11].
С целью своевременной диагностики возникновения кардиальных осложнений после НКИ необходимо контролировать уровень как специфических, так и неспецифических маркеров повреждения/дисфункции миокарда, включающие определение общего белка и белковых фракций, С-реактивного белка (СРБ), электролитов крови (калий, натрий, кальций); активности лактатдегидрогеназы, креатинфосфокиназы, аланинаминотрансферазы и аспартатаминотрансферазы, а также тропонина I и натрийуретического пептида (NTproBNP). Кроме этого, в аспекте НКИ огромная роль отводится цитокиновому и хемокиновому статусу, определяющему воспалительный потенциал, в том числе в отношении сердечной мышцы.
Целями настоящего исследования стали комплексная оценка клинико-лабораторных показателей состояния сердца при НКИ и определение иммунопатогенетических механизмов поражения миокарда.
Материал и методы
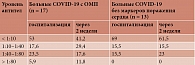
Всего в исследование было включено 180 пациентов (84 (46,6%) мужчины, 96 (53,4%) женщин), госпитализированных в стационар с диагнозом «коронавирусная инфекция COVID-19, вирус идентифицирован (U07.1), среднетяжелая форма». Диагноз во всех случаях был подтвержден методом ПЦР. Критерии среднетяжелой формы заболевания: наличие лихорадки >38 °C; одышки (частота дыхательных движений > 22/мин) и снижение уровня насыщения кислородом периферической крови (SpO2 < 95%) либо нарастание одышки при физических нагрузках; типичные изменения при компьютерной томографии, рентгенографии, характерные для вирусного поражения объема 25–50%; уровень C-реактивного белка сыворотки крови > 10 мг/л. Пациенты наблюдались в течение всего периода пребывания в стационаре.
Средний возраст пациентов составил 48,5 года [35; 65]: мужчин – 46,7 года [45; 65], женщин – 48,3 года [35; 63]. Больным НКИ, имеющим риск развития ССЗ, свойственно наличие факторов риска, перечень которых был сформирован в соответствии с Клиническими рекомендациями по диагностике и лечению стабильной ИБС (2020) (табл. 1). Среди немодифицируемых факторов риска учитывались возраст, пол, отягощенный семейный анамнез (подтвержденный диагноз инфаркта миокарда или ишемического инсульта у родственников первой линии у женщин – до 65 лет, у мужчин – до 55 лет). Среди модифицируемых факторов оценивались избыточная масса тела, курение, наличие АГ, сахарного диабета (СД) и дислипопротеинемии. Согласно указанным клиническим рекомендациям, пациенты старше 45 лет попадают в группу риска развития ИБС. У всех пациентов учитывалась сопутствующая некардиальная патология (табл. 2).
Все участники исследования проходили стандартное клинико-лабораторное обследование на основании временных методических рекомендаций «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)».
Дополнительно анализировали уровни биохимических, иммунологических и кардиоспецифических показателей:
- цитокинов и хемокинов: интерферона (ИФН) альфа, интерлейкина (ИЛ) 6, ИЛ-17, MIP-1b;
- маркеров кардиального повреждения: тропонина I (TrI) и белка, связывающего жирные кислоты (БСЖК), маркера миокардиальной дисфункции – NTproBNP;
- уровня антимиокардиальных IgG-антител.
Статистическую обработку полученных данных проводили с использованием пакета Microsoft Office (Microsoft Excel), а также статистического пакета Statistica 9.0. Для проверки нормальности распределения применяли W-критерий Шапиро – Уилка. При описании количественных переменных полученные данные представлялись как М (среднее) и SD (стандартное отклонение) (при нормальном распределении) или как Мe (медиана) с 25-м и 75-м квартилями. Относительные величины представлены в процентах. Для оценки отличий между абсолютными величинами в двух несвязанных группах применяли U-критерий Манна – Уитни. При сравнении различий качественных (в процентах) показателей использовался критерий согласия χ2. Для оценки вероятности исхода заболевания в зависимости от наличия фактора риска рассчитывался относительный риск (ОР) с 95%-ным доверительным интервалом (ДИ).
Для оценки динамики параметров (физикальные данные пациентов, результаты параклинических исследований) применяли критерий Уилкоксона (количественные признаки) и критерий Мак-Немара (качественные признаки).
Корреляционный анализ проводили с использованием коэффициента ранговой корреляции Спирмена rs.
Различия считались достоверными при р ≤ 0,05, недостоверными при р ≥ 0,05.
Результаты и обсуждение
Среди кардиологических жалоб у больных НКИ выделяли головную боль (26,1%) и боль в области сердца (22,2%). Головная боль имела характер давящей и сжимающей в затылочной области и в 100% случаев встречалась у пациентов с АГ. Боль в области сердца у больных НКИ носила характер как коронарной, так и некоронарной, причем коронарная боль регистрировалась достоверно реже (32,5%), чем некоронарная (67,5%). У больных НКИ среднее значение частоты сердечных сокращений (ЧСС) составило 86,62 [61; 104] уд/мин. Средние значения систолического артериального давления – 131,43 [110; 175] мм рт. ст., диастолического – 78,57 [70; 105] мм рт. ст.
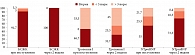
В целях диагностики поражения сердца у больных НКИ проанализированы уровни биохимических маркеров миокардиального повреждения – БСЖК и ТrI, а также миокардиальной дисфункции – NTproBNP (рис. 1 и табл. 3).
Анализ уровня маркеров миокардиального повреждения у больных среднетяжелой формой НКИ выявил достоверное повышение на 4–7-й день болезни среднего уровня TrI, в том числе у 53,3% больных – более чем в три раза, что свидетельствовало о раннем поражении кардиомиоцитов у пациентов с COVID-19. На 20–22-й дни болезни повышение уровня ТrI наблюдалось у 68,3% больных, что говорило о нарастании ОМП в динамике НКИ.
В остром периоде НКИ у 45% больных регистрировалось достоверное повышение уровня NTproBNP, что указывало на развитие сердечной недостаточности острого периода COVID-19. На 20–22-й дни болезни наблюдалось снижение доли пациентов с повышенным уровнем NTproBNP с 45 до 26,7%, что объяснялось активацией адаптационных процессов в сердце на фоне уменьшения влияния цитокинового шторма на его функцию.
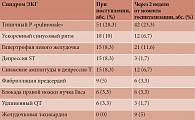
По данным ЭКГ и ЭхоКГ, уже в остром периоде НКИ наблюдается поражение правых и левых отделов сердца с развитием легочной гипертензии (28,3%), ишемии миокарда (8,3%) с развитием инфаркта миокарда (1,7%), аритмии (5%), сохраняющихся в течение периода реконвалесценции (табл. 4 и рис. 2).
Изменения биохимического состава крови указывают на некоторые особенности изменений между параметрами в группе больных НКИ без поражения сердца и с поражением сердца. Средние значения уровня СРБ во всех группах превышали референсные значения, за исключением уровня СРБ при госпитализации в группе без поражения сердца. При этом уровень СРБ у больных НКИ с поражением сердца был достоверно выше (p < 0,05), чем у больных без поражения сердца.
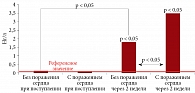
Изменение уровня D-димера и ферритина отражает развитие гиперкоагуляционного синдрома, который манифестирует с развитием периферических тромбозов, что является косвенным признаком тромбоэмболического синдрома (рис. 3–5). Уже в начальном периоде НКИ уровень D-димера был достоверно выше у пациентов с поражением сердца и оставался таковым к моменту выписки (20–22-е сутки). Во все периоды НКИ уровень ферритина был высоким у больных с поражением сердца и достоверно снижался в группе пациентов без поражения сердца.
Для первичной оценки состояния сердечно-сосудистой системы у пациентов с поражением и без поражения сердца измеряли пульс и артериальное давление. У пациентов без поражения сердца среднее значение ЧСС составило 83 [61; 95] уд/мин, у пациентов с поражением сердца – 90 [72; 104] уд/мин (p < 0,05). У пациентов без поражения сердца среднее значение систолического артериального давления составило 124 [150; 110] мм рт. ст., диастолического – 77 [70; 90] мм рт. ст., у пациентов с поражением сердца – 136 [120; 175] мм рт. ст. и 79 [70; 105] мм рт. ст. соответственно (р < 0,05).
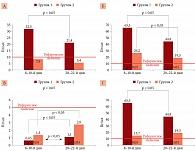
На следующем этапе оценивали значения кардиоспецифических маркеров повреждения и дисфункции миокарда в подгруппах больных НКИ с впервые установленной по результатам комплексного обследования патологией сердца и без поражения сердца на фоне НКИ (рис. 6–8).
Анализ маркеров в остром периоде в общей группе больных НКИ и когортах с поражением и без поражения сердца продемонстрировал повышение маркеров миокардиального повреждения у больных среднетяжелой формой НКИ уже в начале заболевания. У 45% пациентов с исходно повышенным уровнем TrI более трех норм наблюдалось дальнейшее нарастание его уровня к 20–22-му дню болезни, что свидетельствовало о развитии острого миокардиального повреждения. У 23% пациентов с исходно повышенным уровнем TrI менее трех норм в динамике заболевания отмечалась его полная нормализация, что позволило говорить о транзиторном повышении уровня маркеров миокардиального повреждения без формирования кардиальной патологии. Анализ динамики уровня NTproBNP при среднетяжелом течении НКИ выявил его достоверное увеличение в начальном периоде заболевания в три раза, в том числе в группе пациентов с ОМП – в четыре раза. В динамике средний уровень NTproBNP достоверно снижался как у лиц с впервые выявленной кардиальной патологией на фоне НКИ, так и у пациентов без поражения сердца. Значимых изменений уровня БСЖК как в остром периоде НКИ, так и в периоде выздоровления не выявлено. Следовательно, TrI и NTproBNP в первые две недели от момента госпитализации при НКИ могут выступать в качестве маркеров поражения сердца, что позволяет использовать их в диагностическом алгоритме прогнозирования поражения сердца при НКИ.
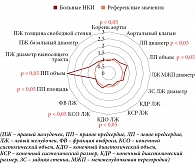
В ходе ЭхоКГ-исследования (рис. 9) выявлены достоверные различия в структуре ЭхоКГ-изменений у больных НКИ с поражением сердца, таких как размер корня аорты, диаметр и объем левого предсердия, конечный диастолический и конечный систолический размер, конечный систолический объем левого желудочка; а также площадь правого предсердия, что доказывает существенные нарушения работы правых и левых отделов сердца у пациентов с поражением сердца.
Была проведена оценка взаимосвязи факторов риска с поражением сердца у больных НКИ (табл. 5). Статистически значимая взаимосвязь в развитии поражения сердца прослеживалась с отягощенным семейным анамнезом по ССЗ, избыточной массой тела (индекс массы тела > 30 кг/м2) и СД.
Исследования уровней цитокинов ИЛ-6, ИЛ-17, MIP-1b и ИФН-альфа в плазме были выполнены в общей сложности у 42 больных среднетяжелой формой COVID-19. Для оценки роли указанных провоспалительных цитокинов в патогенезе поражения сердца при COVID-19 была проанализирована динамика их уровней в группах пациентов с выявленной миокардиальной дисфункцией и миокардиальным повреждением (n = 20) и без повышения маркеров поражения сердца при госпитализации (n = 22) (рис. 10).
Согласно полученным результатам, больные COVID-19, у которых при госпитализации были выявлены повышенные маркеры миокардиального повреждения и миокардиальной дисфункции, исходно имели достоверно более высокие уровни ИЛ-6 (р < 0,05), ИЛ-17 (р < 0,05) и MIP-1b (р < 0,05). Концентрация ИФН-альфа в данной когорте больных была, напротив, значительно ниже референсных значений, а также показателей группы пациентов без повышения маркеров поражения сердца при госпитализации.
Анализ корреляции уровней маркеров поражения сердца, хемокинов и белков воспаления в начальном периоде COVID-19 у пациентов, не имевших ранее кардиальной патологии, выявил ряд особенностей. Так, сывороточный ИЛ-17 положительно коррелировал с уровнем NTproBNP (r = 0,51, р < 0,01) и TrI (r = 0,31, p < 0,01) и обратно коррелировал с сывороточным уровнем ИЛ-6 (r = -0,42, p = 0,02), а также ИФН-альфа (r = -0,72, p = 0,03). Уровень MIP-1b положительно коррелировал с уровнем NTproBNP (r = 0,61, р < 0,01) и TrI (r = 0,46, p < 0,01) и обратно коррелировал с уровнем ИФН-альфа (r = -0,31, p = 0,04), а также СРБ (r = -0,31, p = 0,04). Кроме того, установлены положительные корреляции между сывороточным ИФН-альфа и ИЛ-6 (r = 0,13, p = 0,03) и отрицательная – концентрацией TrI (r = -0,35, p = 0,02) у больных COVID-19.
В позднем периоде COVID-19 повышение уровней маркеров миокардиального повреждения и миокардиальной дисфункции регистрировалось на фоне нарастания уровней ИЛ-6 и MIP-1b. Предиктором поражения сердца можно считать исходно низкий, без динамики к восстановлению, уровень ИФН-альфа.
Для оценки частоты выявления антимиокардиальных антител у больных среднетяжелой формой НКИ было проведено обследование 30 пациентов, в том числе 17 с ОМП на фоне НКИ. В общей когорте больных COVID-19 доля пациентов с титром антимиокардиальных антител выше 1:10 составила 36,7% (табл. 6).
Согласно представленным в таблице данным, антимиокардиальные антитела в остром периоде COVID-19 были выявлены у 47% больных с поражением сердца и у 31% больных без поражения сердца. При этом высокие (> 1:40) титры антимиокардиальных антител определялись достоверно чаще (χ2 = 3,42, р = 0,023) у пациентов с поражением сердца на фоне НКИ. Установлена достоверная прямая корреляционная связь выявления антимиокардиальных антител с повышением уровня СРБ (r = 0,466, p = 0,015), MIP-1b (r = 0,41, p = 0,032), а также ИЛ-17 (r = 0,27, p = 0,015).
Таким образом, провоспалительные цитокины ИЛ-6, ИЛ-17 и MIP-1b, а также уровень антимиокардиальных антител при инфекции COVID-19 отражают динамику воспалительного и аутоиммунного патогенетических механизмов поражения миокарда.
Выводы
- В остром периоде cреднетяжелой формы COVID-19 у 45% больных определяется повышение специфических маркеров миокардиального повреждения (тропонин I) и миокардиальной дисфункции (NTproBNP).
- Установлено, что инфекция, вызванная вирусом SARS-CoV-2, в остром периоде сопровождается гиперпродукцией ИЛ-6, ИЛ-17 и MIP-1b на фоне угнетения продукции ИФН-альфа, что приводит к развитию воспалительного и аутоиммунного повреждения миокарда. При этом нарастание уровней ИЛ-6 и MIP-1b в периоде реконвалесценции НКИ ассоциировано с развитием отсроченного поражения миокарда, ишемии и сердечной недостаточности, что может выступать неспецифическим маркером ОМП.
- В остром периоде COVID-19 у трети больных выявляются антимиокардиальные антитела, которые достоверно чаще (47 против 31%, χ2 = 3,42, р = 0,023) и в более высоких титрах (> 1:40) определяются у пациентов с ОМП. Установлено наличие прямой корреляционной связи уровня антимиокардиальных антител с повышением количества СРБ (r = 0,466, p = 0,015), MIP-1b (r = 0,41, p = 0,032) и ИЛ-17 (r = 0,27, p = 0,015). Выявлено, что наиболее значимыми факторами риска развития повреждения миокарда при НКИ являются наличие отягощенного анамнеза по сердечно-сосудистым заболеваниям (ОР 10,39), повышенного индекса массы тела (ОР 2,63) и СД (ОР 1,55).
- Новыми диагностически значимыми паттернами ОМП у пациентов со среднетяжелой формой НКИ при наличии вышеуказанных факторов риска могут выступать высокие значения уровней СРБ, MIP-1b, ИЛ-17, антимиокардиальных антител, при сохраняющемся дефиците без тенденции к восстановлению уровня ИФН-альфа.
Полученные результаты способствуют расширению диагностической значимости некоторых неспецифических маркеров, исключая ложноположительные и ложноотрицательные результаты, помогают лучше понять и оценить динамику инфекционного процесса с целью коррекции проводимой этиопатогенетической терапии.
A.V. Ageykin, D.V. Usenko, A.V. Gorelov, V.L. Melnikov, K.A. Zvonova
Central Research Institute of Epidemiology of Rospotrebnadzor
Penza State University
Medical Сenter ‘Penza-Med’
Contact person: Aleksey V. Ageykin, AgeykinAV@yandex.ru
The results of numerous randomized clinical trials indicate the relationship of a new coronavirus infection (NCI) with the development of acute myocardial injury (AMI). Of great importance in the defeat of the heart belongs to the change in the cytokine and chemokine status, which determines the inflammatory potential. The aim of this work was a comprehensive assessment of clinical and laboratory indicators of the state of the heart in a new coronavirus infection and the determination of immunopathogenetic mechanisms of myocardial damage. 180 patients hospitalized with a diagnosis of «coronavirus infection COVID-19, virus identified (U07.1), moderate form» were examined. Risk factors, levels of cytokines and chemokines (IFN-α, IL-6, IL-17, MIP-1b), markers of cardiac damage/dysfunction (troponin I and FAFA, NTproBNP), and antimyocardial IgG antibodies were assessed. Statistical processing was carried out using the Microsoft Office package (Microsoft Excel), as well as the statistical package STATISTICA 9.0. The Shapiro-Wilk W test was used to check the normality of the distribution. Differences were considered significant at p ≤ 0.05, unreliable at p ≥ 0.05. It has been established that in the acute period, 45% of patients have an increase in troponin I values. They also have significantly higher levels of IL-6, IL-17 and MIP-1b against the background of inhibition of IFN-α production. In the acute period, a third of patients have antimyocardial antibodies, which are detected significantly more often and in higher titers in patients with AMI. The presence of a direct correlation between the level of antimyocardial antibodies and an increase in the amount of CRP, MIP-1b and IL-17 was established. The most significant risk factors for the development of myocardial damage in NCI are the presence of a burdened history of cardiovascular diseases, an increased body mass index, and diabetes mellitus. Thus, high levels of CRP, MIP-1b IL-17, antimyocardial antibodies, with a continuing deficiency without a tendency to restore the level of IFN-α, in the presence of the above risk factors, are diagnostically significant markers of AMI in patients with moderate NCI.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.