Дифференциальная диагностика рака шейки матки в перименопаузе
- Аннотация
- Статья
- Ссылки
- English
Актуальность
Перименопауза – период в жизни женщины, предшествующий менопаузе и характеризующийся менопаузальноподобными симптомами. Согласно материалам семинара по стадиям репродуктивного старения STRAW, перименопауза соответствует стадии «-2» [1]. Этиопатогенез перименопаузы объясняется падением уровня эстрогенов, что влечет за собой дистрофию и атрофию всей репродуктивной системы женщины [2]. Атрофические изменения на фоне дефицита эстрогена способствуют формированию пролапса тазовых органов или прогрессированию уже имеющегося опущения [3, 4].
Наиболее ярко эти изменения выражены со стороны шейки матки. В клинической практике важно такие изменения уметь дифференцировать от злокачественных заболеваний [5–7].
К факторам риска, влияющим на развитие рака шейки матки в перименопаузе, относят снижение местного иммунитета, курение, дефицит витаминов А и С, травматизацию шейки матки во время родов или других медицинских манипуляций, генетическую предрасположенность, хроническое воспаление, а также заболевания, передаваемые половым путем [8–11].
Отличительной чертой перименопаузального периода является изменение границ переходной зоны на шейки матки, смещение ее границ в сторону цервикального канала, в результате чего влагалищная часть шейки матки полностью покрывается плоским эпителием взамен цилиндрического эпителия. Это необходимо учитывать при выполнении кольпоскопии [12, 13].
К другим особенностям перименопаузы относят окклюзию цервикального канала, которую необходимо учитывать при планировании медицинских вмешательств, подразумевающих его бужирование [14].
Дифференциальную диагностику злокачественных новообразований шейки матки в перименопаузе следует проводить с дисплазией шейки матки разной степени, наботовыми кистами, эктопиями, а также полипом цервикального канала, который может носить изъязвленный характер или иметь следы травматизации [15–17]. При этом важно собрать информацию о медицинских вмешательствах на шейке матки в анамнезе [15, 18].
Клинический случай
Женщина С., 54 года, пришла к гинекологу на амбулаторный прием с выставленным ранее диагнозом рака шейки матки, подозрением на рак цервикального канала. На основании результатов магнитно-резонансной томографии и ультразвукового исследования (УЗИ) органов малого таза заподозрено злокачественное образование цервикального канала.
Пациентка жаловалась на отсутствие менструаций в течение четырех месяцев, при этом отмечала единичный эпизод мажущих коричневатых выделений.
Данные осмотра пациентки: оволосение по женскому типу, наружные половы органы развиты правильно, влагалище умеренно емкое. Матка в anteversio flexiо, не увеличена, плотная, подвижная, безболезненная при пальпации. Придатки матки не пальпируются. Своды свободные. Выделения слизистые.
Осмотр в зеркалах: шейка матки цилиндрической формы, гипертрофична, признаки окклюзии цервикального канала.
Лабораторная диагностика: на момент осмотра уровень фолликулостимулирующего гормона – 17,3 мМЕ/мл. Уровень СА-125 в пределах физиологической нормы.
Цитологическое исследование с поверхности экзо- и эндоцервикса в пределах физиологической нормы.
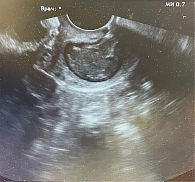
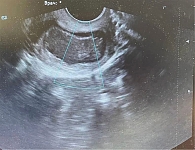
Инструментальная диагностика: по данным УЗИ, размеры тела матки – 48 × 42 × 46 мм. Длина шейки матки – 44 мм, ширина – 34 мм (рис. 1). В проекции шейки матки визуализируется образование размерами 36 × 28 мм (рис. 2). Цервикальный канал закрыт.
Эндометрий однородный, толщина – 6 мм. В позадиматочном пространстве свободной жидкости нет. Правый яичник расположен типично, контур четкий, размер 25 × 19 × 22 мм, со скудным фолликулярным аппаратом. Левый яичник расположен типично, контур четкий, размер 56 × 49 × 52 мм, определяется гетерогенное образование размером 54 × 47 × 43 мм, цветовое допплеровское картирование (ЦДК) – в норме.
По данным УЗИ, выявлены признаки аденомиоза. Окклюзия цервикального канала, образование шейки матки, которое необходимо дифференцировать с раком рейки матки, а также УЗИ-признаки кисты желтого тела левого яичника.
На основании данных цитологического исследования шейки матки, показателей онкологических маркеров (в пределах референсных значений), а также УЗИ-признаков образования в цервикальном канале установлен диагноз гематоцервикса. Дальнейшая тактика заключалась в бужировании цервикального канала, при зондировании которого выделилось 5 мл крови.
При повторном осмотре через месяц выполнено контрольное цитологическое исследование с поверхности экзо- и эндоцервикса, по результатам которого атипичных клеток не выявлено.
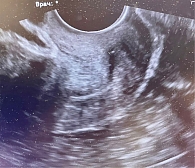
По данным УЗИ, тело матки – 48 × 38 × 39 мм, длина шейки матки – 32 мм, ширина – 30 мм. Цервикальный канал закрыт (рис. 3).
Эндометрий однородный, толщина – 4 мм. В позадиматочном пространстве свободной жидкости не определяется. Правый яичник расположен типично, контур четкий, размер – 23 × 14 × 21 мм, со скудным фолликулярным аппаратом. Левый яичник расположен типично, контур четкий, размер – 32 × 24 × 27 мм, определяется гетерогенное образование размером 21 × 22 × 19 мм, ЦДК – в норме.
На основании УЗИ выявлены признаки аденомиоза, а также УЗИ-признаки регресса кисты желтого тела левого яичника.
Обсуждение
Окклюзия цервикального канала в перименопаузе – закономерное явление на фоне дефицита эстрогенов. Этот ключевой фактор необходимо учитывать при проведении различных манипуляций на шейке матки [19, 20].
Золотым стандартом диагностики рака шейки матки в качестве скрининга и на ранних стадиях является цитологическое исследование с поверхности экзо- и эндоцервикса [21]. Необходимо помнить, что чувствительность и информативность УЗИ возрастают на стадиях 3C1 и 3C2, согласно классификации FIGO, поскольку оценивается прорастание опухоли в подлежащие ткани и лимфатические узлы [22–24].
Заключение
В повседневной практике клинициста физикальному обследованию отводится незаслуженно мало времени, что приводит к диагностическим ошибкам и формированию ложного представления об истинной злокачественности образования.
Грамотный осмотр пациента помогает верифицировать критерии диагностического поиска до применения дополнительных методов диагностики. Вспомогательные методы исследования, такие как лабораторная и инструментальная диагностика, играют второстепенную роль при постановке диагноза.
Ye.V. Sibirskaya, PhD, Prof., P.O. Nikiforova
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Russian Children's Clinical Hospital of N.I. Pirogov Russian National Research Medical University
N.I. Pirogov Russian National Research Medical University
N.I. Pirogov National Medical and Surgical Center
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
Perimenopause is a period in a woman’s life characterized by estrogen deficiency, leading to atrophic changes in the reproductive system, which are directly correlated with the incidence of the cervical cancer. Using the example of this case report, we would like to demonstrate that a competent examination helps to verify the diagnosis, before using laboratory and instrumental diagnostic methods.

