Феномен нейрогенной тетании в стоматологии
- Аннотация
- Статья
- Ссылки
- English




Введение
Тетания (др.-греч. τέτανος – натяжение, напряжение, судорога), или синдром повышенной нервно-мышечной возбудимости, – медицинский термин, обозначающий тонические судороги мышечных групп или непроизвольные болезненные сокращения отдельных мышц [1]. Первые упоминания подобных клинических проявлений встречаются в трудах Гиппократа и Галена и обозначают «частичный и излеченный тетанос», «интермиттирующий тетанос» и т.д.
XIX в. охарактеризовался детальным феноменологическим описанием проявлений тетании и началом открытия некоторых ее этиопатогенетических аспектов. Впервые клинический симптомокомплекс, выражающийся в приступах тонических судорог, был описан английским врачом-акушером John Clarke (1761–1815) в 1815 г. в книге Commentaries on some of the most important diseases of children, что стало первым шагом на пути изучения данного заболевания [2].
В 1830 г. указанная патология была описана немецким врачом Solomon Ludwig (Levy) Steinheim (1789–1866) в работе Zwei seltene formen von hitzigem rheumatism. Спустя год, в 1831 г., независимо от S.L. Steinheim французский патолог Jean Baptiste Hippolyte Dance (1797–1832) в работе Observations sur une espece de tetanos intermittent также описал судорожный симптомокомплекс при контрактурах конечностей. Французская и немецкая медицинские школы независимо друг от друга внесли большой вклад в описательную часть формирования картины болезни.
Яркими представителями французской школы стали Armand Trousseau (1801–1867) и Rémi François Lucien Corvisart (1824–1882). В 1852 г. Corvisart в диссертации Сontracture idiopathique des extrémités chez l'adulte ou mieux tétanie впервые предложил термин «тетания» для обозначения патологического состояния, характеризующегося спонтанными карпальными, педальными, карпо-педальными спазмами. Французская школа в то время считалась ведущей в разработке данных тематических исследований.
Немецкую школу своими работами представляли врач Joseph Škoda (1805–1881), неврологи Wilhelm Heinrich Erb (1840–1921), Friedrich Schultze (1848–1934), военный врач František Chvostek старший (1835–1884), невролог Lothar von Frankl-Hochwart (1862–1914).
В 1881 г. впервые была обнаружена патогенетическая связь между удалением щитовидной железы и последующим возникновением тетанических судорог. Австрийский врач-невролог Nathan Weiss (1851–1883), который работал в клинике Theodor Billroth (1829–1894), доказал, что тетанические судороги, возникающие после операции, – прямое следствие удаления зоба. Годом ранее, в 1880 г., впервые были открыты паращитовидные железы шведским врачом и ученым Ivar Viktor Sandström (1852–1889), однако тогда их связь с тетанией еще не была установлена.
И только в 1891 г. французский физиолог и эндокринолог Eugène Gley (1857–1930) определил роль паращитовидных желез в развитии судорожного феномена. E. Gley доказал, что причиной тетании после операций на щитовидной железе является непреднамеренное разрушение паращитовидных желез. Он продемонстрировал это экспериментально, удалив паращитовидные железы у лабораторных животных, что непременно приводило к их смерти от тетании.
Весомый вклад в изучение аспектов ряда клинических проявлений, а также в раскрытие патогенетических основ тетании внесли отечественные исследователи. Владимир Михайлович Бехтерев (1857–1927) изучал нейрофизиологические механизмы повышенной нервно-мышечной возбудимости. Им были исследованы и описаны так называемые мышечные рефлексы при тетании, симптом мышечного валика и другие феномены.
Значение для выяснения патогенеза заболевания имели исследования минерального обмена при тетании, особенно обмена кальция. В 1909 г. канадско-американский врач William George MacCallum (1874–1944) доказал наличие гипокальциемии при удалении околощитовидных желез и определил роль кальция в патогенезе тетании.
Перечисленные клинико-патофизиологические факты (мышечные карпальные, педальные и карпо-педальные спазмы, крампи как проявление повышенной нервно-мышечной возбудимости, связанные с гипокальциемией в результате поражения околощитовидных желез) легли в основу устойчивых клинико-патогенетических представлений о тетании.
Можно выделить следующие этапы исторического развития тетанической проблемы:
- феноменологический: выявление и описание карпо-педальных спазмов;
- физиологический: изучение и выяснение физиологической основы повышенной нервно-мышечной возбудимости;
- биохимический: определение роли гипокальциемии;
- последующий феноменологический: описание роли нарушений неспецифических мозговых систем, то есть психологических и вегетативных нарушений.
Таким образом, дезрегуляция или нарушения неспецифических систем мозга стали последними звеньями логической цепочки патонейрофизиологических механизмов тетании, что изначально относило эти расстройства к симптомам тетании, а не ее причинам.
К настоящему моменту четко обозначены две формы тетании: эндокринно-метаболическая, обусловленная недостаточностью паращитовидных и других эндокринных желез, возможно с рядом соматических заболеваний и низким уровнем кальция в крови, и нейрогенная тетания, чаще всего нормокальциемическая (недостаточность кальция в тканях). В основе возникновения нейрогенной тетании скорее всего лежит нарушение регуляции деятельности нервной системы. Нейрогенная тетания может быть обусловлена как органическими, так и психогенными заболеваниями нервной системы.
Феномен повышенной нервно-мышечной возбудимости – отражение нарушения и изменения мышечного тонуса в постуральных мышцах и как частный случай в жевательных, мимических и перикраниальных мышцах.
Знание клинических проявлений и этиопатогенетических аспектов тетании поможет врачам стоматологам, ортодонтам и ортопедам проводить комплексную диагностику и индивидуальное лечение зубочелюстных аномалий, нарушений тонуса мышц челюстно-лицевой области и височно-нижнечелюстных расстройств. Ведь более чем у 95% пациентов, обращающихся к специалистам по поводу заболевания височно-нижнечелюстного сустава, определяется дисфункция мышечного генеза, а именно собственно жевательных, височных, латеральных и медиальных крыловидных мышц.
Причинами болевой дисфункции жевательной мускулатуры могут быть гиперактивность жевательных мышц, травма, нарушение микроциркуляции, системные заболевания, поведенческие и психологические особенности индивидуума и изменения окклюзии. Понимание физиологических и психологических аспектов болевой кранио-мандибулярной дисфункции повышает эффективность диагностики и лечения мышечных расстройств [3–6].
Мышечная гиперактивность является всеобъемлющим термином, относящимся к любому повышенному уровню мышечной активности, который не связан с функциональной. Это включает не только бруксизм и стискивание зубов, но также любое повышение мышечного тонуса, связанного с привычками, позой, эмоциональным стрессом, повышенной нервно-мышечной возбудимостью или синдромом нейрогенной тетании [7].
Для диагностики состояния мышц челюстно-лицевой области широкое распространение и применение получили различные методы клинической и функциональной диагностики [8].
Клинический случай
В центр стоматологии на кафедру ортодонтии обратилась пациентка Д. 25 лет с жалобами на сколы зубов, хроническое прикусывание языка ночью, хроническую утреннюю головную боль, постоянное ощущение напряжения в жевательных и мимических мышцах. При внешнем осмотре конфигурация лица не изменена, открывание рта не ограничено в пределах физиологической нормы. Пальпация мышц челюстно-лицевой области вызывала неприятные, но безболезненные ощущения. При осмотре полости рта определялась физиологическая окклюзия зубных рядов (класс I по Энглю). При выполнении третьей пробы Ильиной – Маркосян, которая заключается в медленном опускании нижней челюсти с последующим смыканием зубных рядов, выявлена девиация нижней челюсти.
Симптом Хвостека, отражающий повышенную нервно-мышечную возбудимость во всем организме, положительный, четвертой степени (резкое сокращение губной комиссуры, крыла носа, круговой мышцы глаза, фронтальной мышцы по типу гемиспазма) (рис. 1). Данный симптом определялся перкуторно неврологическим молоточком посередине линии, соединяющей угол рта и мочку уха. Этот диагностический тест позволил выявить наличие и степень выраженности нейрогенной тетании, сопровождавшейся пониженным уровнем витамина D в крови, что подтвердилось результатом анализа крови на витамин D – 14,3 нг/мл при норме 30–80 нг/мл.
Для большего понимания патогенетических механизмов мышечно-суставной дисфункции выполнены игольчатая электронейромиография с манжеточной пробой Труссо – Бонсдорфа с последующей гипервентиляцией, ультразвуковое исследование жевательных мышц и бульбарная капилляроскопия.
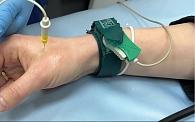
Игольчатая электромиография проводилась в клинике нервных болезней им. А.Я. Кожевникова Первого Московского государственного медицинского университета им. И.М. Сеченова. При выполнении данного исследования пациентка находилась в горизонтальном положении. Игольчатый электрод вводился между первым и вторым пальцами руки (рис. 2), и осуществлялась фоновая регистрация на компьютере. Затем выполнялась ишемическая проба в сочетании с гипервентиляцией (проба Труссо – Бонсдорфа): на плечо пациентки накладывали пневматическую манжетку тонометра, в течение десяти минут в ней поддерживалось давление около 150 мм рт. ст. Через девять минут ишемии добавлялась гипервентиляция (максимально глубокие вдохи и выдохи с частотой 18–25 в минуту в течение пяти минут).
Тетанические разряды высокой амплитуды (рис. 3) появились на второй минуте гипервентиляции и продолжались около десяти минут. Развился спазм кисти по типу «рука акушера» (рис. 4), наблюдалось приведение предплечья к надплечию, пациентка ощущала онемение круговой мышцы рта, что затрудняло артикуляцию. Проба на скрытую тетанию была резко положительная. Следует отметить изменения кожных покровов кисти по типу «мраморности», что свидетельствовало о нарушении микроциркуляции [9].
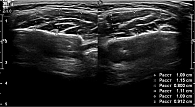
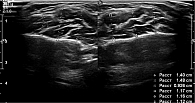
Ультразвуковая диагностика жевательных мышц проводилась в клиническом центре челюстно-лицевой, реконструктивно-восстановительной и пластической хирургии клиники Московского государственного медико-стоматологического университета им. А.И. Евдокимова с применением сканера LogicScan 64/128 и программного обеспечения Echo Wave. Исследование включало в себя видеофиксацию жевательных мышц в состоянии покоя и при сжатии зубных рядов (изометрическое напряжение). Обследуемая находилась в положении лежа в кресле. Ультразвуковая диагностика жевательных мышц осуществлялась симметрично справа и слева. На датчик наносили гель-проводник для ультразвуковых исследований и располагали его на линии, соединяющей угол рта и мочку уха. Далее выполнялись и фиксировались измерения и расчеты толщины жевательных мышц в состоянии покоя и изометрического напряжения [10–14]. Толщину жевательных мышц измеряли, проводя три перпендикуляра от наружной фасции к внутренней, и вычисляли среднее значение.
У пациентки Д. толщина правой жевательной мышцы в состоянии покоя – 10,1 мм, в состоянии изометрического напряжения – 12,7 мм. Разница между этими величинами – 2,6 мм. Толщина левой жевательной мышцы в состоянии покоя – 10,4 мм, в состоянии изометрического напряжения – 11,5 мм, разница – 1,1 мм (рис. 5 и 6). Можно сделать предварительный вывод, что в состоянии покоя (релаксации) жевательные мышцы с двух сторон находились в расслабленном состоянии. Слева мышца толще, чем справа. При сжатии зубов (изометрическом напряжении) изменение показателей незначительно увеличивалось как справа, так и слева, но толщина мышцы слева увеличивалась больше. Разница между сторонами имела незначительную асимметрию, мышцы справа характеризовались большей сократительной способностью, что свидетельствовало о преимущественно правосторонней жевательной нагрузке.
Третьим дополнительным методом исследования была бульбарная капилляроскопия. С помощью этого метода оценивали состояние артериоло-венулярного кровотока. Капилляроскопия выполнялась в Центре терапевтической офтальмологии на капилляроскопе «ОКО». Капилляроскопия бульбарной конъюнктивы и лимба глаза дает представление о морфологии микрососудистой сети всего организма [15–19].
За счет непосредственной визуализации капиллярной сети имеется возможность количественной оценки ее параметров при ряде заболеваний, что позволяет выявить признаки расстройств кровообращения значительно раньше, чем они проявятся клинически. Данная методика отражает системные нарушения капиллярного русла (артериоло-венулярного кровотока) и может быть использована для диагностики патологических процессов. Обследование проходит бесконтактно и безболезненно, во время обследования полностью исключается риск облучения или попадания инфекции, также нет противопоказаний.
При капилляроскопии выявлены нарушение артериоло-венулярного соотношения, снижение скорости кровотока по сравнению с референсными значениями, наличие сладжей в просвете капилляров и локальное штопорообразное изменение мелких сосудов (рис. 7).
Полученные клинические и параклинические данные у пациентки Д. с физиологической окклюзией (класс I по Энглю) позволили установить наличие мышечной дисфункции на фоне выраженной нейрогенной тетании, что сопровождалось дефицитом витамина D, нарушением тканевой микроциркуляции и требовало назначения медикаментозной терапии для патогенетического восстановления витаминно-минерального баланса, микроциркуляции и сократительной способности жевательных и мимических мышц.
Пациентке Д. назначили лечение:
- Аквадетрим 500 МЕ – 15 капель ежедневно с последующим титрованием дозы;
- Магнерот 500 мг – по одной таблетке два раза в день;
- кальция глюконат 500 мг – по одной таблетке три раза в день перед едой;
- Актовегин 200 мг – по одной таблетке три раза в день – два-три месяца;
- Трентал 400 мг – по одной таблетке в день – один месяц;
- Детралекс 500 мг – по одной таблетке два раза в день (утро/вечер) – один месяц.
- Сосудистую и антиагрегантную терапию рекомендовано принимать курсами последовательно.
Назначены курсовое лечение в течение года и динамическое наблюдение с коррекцией доз и длительности приема препаратов.
Заключение
Данный случай показывает необходимость комплексного подхода к клинической диагностике, дальнейшему выбору дополнительных методов обследования для понимания патогенетических механизмов и, как следствие, назначения персонализированного комплекса лечебных мероприятий.
N.M. Fokina, PhD, S.A. Nelipa, M.P. Dushenkova, PhD, I.I. Ilgiyaeva
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Medical University ‘Reaviz’
Contact person: Sophiya A. Nelipa, sonynelipa1@mail.ru
Using a concrete example, the necessity of an integrated approach to clinical diagnosis, further selection of additional examination methods for understanding pathogenetic mechanisms and, as a result, the appointment of a personalized set of therapeutic measures is analyzed.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.