Инфекционный процесс как фактор органического поражения центральной нервной системы у младенцев с асфиксией при рождении
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Проанализирована медицинская документация детей, родившихся в Видновском перинатальном центре в период 2020–2023 гг. и перенесших асфиксию в родах. В качестве маркеров воспаления рассматривались рутинные лабораторные показатели: количество лейкоцитов в общем анализе крови, нейтрофильный индекс и уровень С-реактивного белка.
Результаты. Пол новорожденного является фактором риска развития асфиксии в родах. Срок пребывания в стационаре новорожденных, перенесших асфиксию, зависит от оценки по шкале Апгар на первой минуте жизни. У новорожденных с маркерами воспаления, перенесших тяжелую асфиксию в родах, риск формирования грубых органических нарушений структур головного мозга достоверно выше, чем у новорожденных без маркеров воспаления.
Материал и методы. Проанализирована медицинская документация детей, родившихся в Видновском перинатальном центре в период 2020–2023 гг. и перенесших асфиксию в родах. В качестве маркеров воспаления рассматривались рутинные лабораторные показатели: количество лейкоцитов в общем анализе крови, нейтрофильный индекс и уровень С-реактивного белка.
Результаты. Пол новорожденного является фактором риска развития асфиксии в родах. Срок пребывания в стационаре новорожденных, перенесших асфиксию, зависит от оценки по шкале Апгар на первой минуте жизни. У новорожденных с маркерами воспаления, перенесших тяжелую асфиксию в родах, риск формирования грубых органических нарушений структур головного мозга достоверно выше, чем у новорожденных без маркеров воспаления.

Обычно у новорожденных с органическими постгипоксическими поражениями центральной нервной системы (ЦНС) отмечается неблагоприятное течение внутриутробного периода. В большинстве случаев это обусловлено хронической гипоксией плода, хронической плацентарной недостаточностью как состояния, при котором нарушается маточно-плацентарный кровоток, вследствие чего развиваются гипоксия и ацидоз плода. Подобные состояния ассоциируются с задержкой внутриутробного развития, недоношенностью и антенатальной гибелью плода [1]. Наряду с этим плацентарная недостаточность предрасполагает к акушерским расстройствам (преэклампсии, преждевременным родам, патологическому течению родов и др.) – основным причинам асфиксии, перинатальной заболеваемости и смертности в мире [2].
Асфиксия при рождении остается одной из основных причин неврологической заболеваемости и смертности новорожденных и стоит на пятом месте среди наиболее распространенных причин смерти детей в возрасте до пяти лет [3]. По данным Всемирной организации здравоохранения, ежегодно в мире с асфиксией в родах на свет появляется до 4 млн детей, из них 1 млн умирает, а у 1 млн сохраняются стойкие нарушения со стороны ЦНС, приводящие к инвалидизации с нарушением способности к обучению [4]. Частота рождения детей с асфиксией составляет 1–1,5% с колебаниями от 9% у детей с гестационным возрастом при рождении на сроке менее 36 недель до 0,5% у доношенных новорожденных [5]. В настоящее время в России нет точных статистических данных о частоте и структуре асфиксии (тяжелой и умеренной) новорожденных и объеме реанимационных мероприятий, проводимых в родовом зале.
Согласно Международной классификации болезней 11-го пересмотра, основным критерием диагноза «асфиксия» является оценка по шкале Апгар на первой минуте после рождения:
- 4–7 баллов соответствуют состоянию средней и умеренной асфиксии при рождении (код КВ21.1);
- 1–3 балла соответствуют состоянию тяжелой асфиксии при рождении (код КВ 21.0). Диагноз «тяжелая асфиксия при рождении» устанавливается на основании комплекса признаков: внутриутробные нарушения состояния плода; низкая оценка по шкале Апгар; рН < 7,0 или дефицит оснований ≥ 16 ммоль/л в пуповинной крови; полиорганная недостаточность в остром периоде; неврологические нарушения с рождения [6].
Анте- и интранатальная асфиксия у новорожденного может приводить к полиорганной недостаточности на фоне общего снижения кровотока и нарушения оксигенации органов. Головной мозг наиболее чувствителен к гипоксии. В условиях гипоксии нарушается насосная функция клеточных мембран нейроцитов, запускается каскад метаболических событий, приводящих к повреждению нервной клетки и, как следствие, к апоптозу и некрозу вещества головного мозга [7].
Дети, родившиеся в тяжелой асфиксии, находятся в группе высокого риска по развитию органофункционального поражения головного мозга с высокой вероятностью последующей инвалидизации. Лейкомаляция является серьезной формой неонатального постгипоксического повреждения головного мозга, которое часто приводит к нарушению развития нервной системы. Неонатальная лейкомаляция и ее отдаленные последствия до конца не изучены [8].
Основным методом диагностики гипоксических ишемических повреждений головного мозга у новорожденных признана магнитно-резонансная томография (МРТ). Безопасность, неинвазивность и более широкие по сравнению с ультразвуковым исследованием диагностические возможности МРТ позволяют считать ее золотым стандартом нейровизуализации в неонатологии. МРТ у детей периода новорожденности обязательно выполняется с реанимационным сопровождением, под седацией. Исследование целесообразно проводить во время физиологического сна. В целях своевременного назначения терапии гипоксической ишемической энцефалопатии у доношенных новорожденных МРТ головного мозга рекомендуется выполнять в первые 3–5 суток жизни [9].
За последние годы стандарты оказания помощи новорожденным в родильном зале и отделении реанимации существенно изменились, появились новые методы лечения, направленные на предотвращение патогенетических возможностей возникновения острых тяжелых поражений головного мозга. В настоящее время терапевтическая гипотермия (ТГ) считается единственным нейропротективным методом с доказанной эффективностью в отношении снижения смертности и долгосрочной заболеваемости при гипоксической ишемической энцефалопатии [10].
Взаимосвязь между тяжелой асфиксией при рождении и внутриутробным инфицированием, а также взаимное влияние на формирование постгипоксических деструктивных процессов в головном мозге в неонатальном периоде требуют глубокого изучения. В ряде лабораторных исследований показано, что сопутствующая инфекция/воспаление и асфиксия при рождении усиливают риск развития неонатальной энцефалопатии и неблагоприятного исхода. В частности, гипоксия, сенсибилизированная липополисахаридом Escherichia coli, приводит к увеличению смертности и гибели клеток (TUNEL-позитивных клеток) в головном мозге в целом и в перивентрикулярном белом веществе и сенсомоторной коре в частности. Таким образом, сенсибилизация к острому воспалению перед асфиксией влияет на тяжесть неонатальной энцефалопатии [11].
Цель – проанализировать влияние инфекционного процесса на течение неонатального периода у доношенных новорожденных, перенесших тяжелую асфиксию в родах.
Материал и методы
Представлены результаты ретроспективного одноцентрового сравнительного исследования, проведенного на базе государственного бюджетного учреждения здравоохранения Московской области «Видновский перинатальный центр» (ВПЦ). Проанализирована медицинская документация детей, родившихся в ВПЦ в период 2020–2023 гг. и перенесших асфиксию в родах.
Критерии включения в исследование:
- дети, рожденные в ВПЦ в 2020–2023 гг.;
- гестационный возраст 37 недель и более;
- оценка по шкале Апгар ≤ 3 баллов на первой минуте жизни.
В указанный период в ВПЦ на лечении находилось 90 новорожденных. В качестве маркеров воспаления рассматривались рутинные лабораторные показатели: количество лейкоцитов в общем анализе крови, нейтрофильный индекс и уровень С-реактивного белка (СРБ). СРБ – наиболее высокочувствительный показатель повреждения тканей при воспалении. В крови здорового человека СРБ отсутствует или выявляется в минимальных количествах. Экспрессия СРБ возрастает по мере развития инфекционного процесса. СРБ стимулирует иммунные реакции в организме, активирует его защитные системы и имеет высокую корреляцию с активностью заболевания и стадией процесса. То есть чем выше активность воспаления (инфекционного или аутоиммунного), тем выше концентрация СРБ и более обширна зона повреждения тканей при некрозе или травме. Не случайно СРБ называют белком острой фазы [12].
Критериями воспалительного процесса у новорожденных считаются количество лейкоцитов ≥ 30 × 10⁹/л и значения СРБ ≥ 5 мг/л в крови.
Статистическая обработка данных проводилась в программе Microsoft Office 2021. Проверка на нормальность распределения определила дальнейшие расчеты с использованием методов непараметрической статистики. Номинальные данные представлены с указанием абсолютных и относительных (%) значений. Совокупности количественных данных описаны значениями медианы (Me) и интерквантильного размаха в виде 25-го и 75-го перцентилей для ненормально и несимметрично распределенных параметров (Р25 и Р75). Сравнение количественных данных в двух несвязанных группах выполнено на основании критерия Манна – Уитни и критерия Стьюдента. Номинальные данные описаны с указанием абсолютных значений и процентных долей. Достоверность различий вероятности событий между группами оценивали исходя из критерия Фишера (φ). Различия считали статистически значимыми при р < 0,05.
Результаты и обсуждение
В период 2020–2023 гг. в ВПЦ родилось 24 614 младенцев. Средний возраст рожениц составил 31,3 (19–44) года. Гестационный возраст новорожденных колебался от 25 до 42 недель. У 2243 новорожденных оценка по шкале Апгар на первой минуте после рождения составила 7 баллов и менее. Масса тела при рождении варьировалась от 490 до 4290 г. Среди новорожденных, перенесших асфиксию, преобладали мальчики – 1202 (53,6%). Девочек насчитывалось 1041 (46,4%). Среди детей с 7 баллами и менее по шкале Апгар на первой минуте жизни родившихся на сроке 37 недель и более было 786 (35%), на сроке 36 недель и менее – 1457 (65%). Среди новорожденных с 4–7 баллами по шкале Апгар на первой минуте жизни доношенных насчитывалось 696 (33,4%), недоношенных – 1384 (66,6%). В группе перенесших тяжелую асфиксию в родах (оценка по шкале Апгар 1–3 балла) новорожденных со сроком гестации 37 недель и более было 90 (55,2%), со сроком 36 недель и менее – 73 (44,8%).
Средняя масса доношенных новорожденных, перенесших тяжелую асфиксию (n = 90), составила 3500 г (3142; 3877). Время пребывания новорожденных с 1–3 баллами по шкале Апгар на первой минуте рождения в стационаре составило 17 (12,25; 21) койко-дней, время нахождения в отделении реанимации и интенсивной терапии новорожденных (ОРИТН) – 8 (6; 10) койко-дней. Достоверных отличий в показателях у мальчиков и девочек не выявлено. У девочек (n = 42) средняя масса при рождении составила 3300 г (3085; 3637), время пребывания в стационаре – 16,5 (11; 21) койко-дня, время нахождения в ОРИТН – 8,5 (6; 10) койко-дня. У мальчиков (n = 42) средняя масса при рождении составила 3620 г (3307; 3932), время пребывания в стационаре – 17 (13; 20,25) койко-дней, время нахождения в ОРИТН – 8 (6; 10) койко-дней.
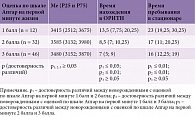
Данные новорожденных, перенесших тяжелую асфиксию, с различной оценкой по шкале Апгар при рождении представлены в табл. 1.
У доношенных новорожденных с оценкой 1 балл на первой минуте после рождения (n = 12) средняя масса при рождении составила 3415 г (2512; 3675), время пребывания в стационаре – 23 (19,25; 30,25) койко-дня, время нахождения в ОРИТН – 13,5 (7,75; 20,25) койко-дня. В группе с оценкой 2 балла на первой минуте после рождения (n = 32) средняя масса при рождении составила 3585 г (3132; 3980), время пребывания в стационаре – 17 (11; 20,25) койко-дней, время нахождения в ОРИТН – 8,5 (7; 10,25) койко-дня. У новорожденных с оценкой 3 балла на первой минуте после рождения (n = 46) средняя масса при рождении составила 3480 г (3152; 3870), время пребывания в стационаре – 16 (12,25; 19) койко-дней, время нахождения в ОРИТН – 7 (5; 9) койко-дней. Выявлены достоверные различия в сроках пребывания в ОРИТН и стационаре новорожденных с оценкой 0–1 балл по сравнению с новорожденными с оценкой 2 и 3 балла.
Доношенных новорожденных, перенесших тяжелую асфиксию в родах, разделили на группы в зависимости от наличия/отсутствия маркеров воспаления: новорожденные с маркерами воспаления (n = 50) и новорожденные без маркеров воспаления (n = 40).
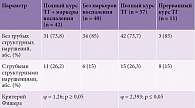
Среди новорожденных с тяжелой асфиксией (n = 90) у 50 (55,6%) обнаружены маркеры воспаления (лейкоциты ≥ 30×10⁹/л и/или СРБ ≥ 5 мг/л), у 40 (44,4%) маркеры воспаления отсутствовали. По данным МРТ, в группе доношенных новорожденных с маркерами воспаления (n = 50) у 17 (34%) выявлены грубые постгипоксические изменения вещества головного мозга. В подгруппе без маркеров воспаления (n = 40) подобные изменения обнаружены у 6 (15%) детей. Достоверность различий вероятности событий между группами с маркерами и без маркеров оценивали на основании критерия Фишера (φ). Полученное эмпирическое значение φ = 2,12 находится в зоне неопределенности, 0,05 ≤ р ≤ 0,01 (табл. 2).
В группе тяжелой асфиксии в родах (n = 90) процедура общей ТГ, являющейся основным нейропротективным методом лечения, была начата у 68 (75,6%) новорожденных. Противопоказаниями к проведению процедуры общей ТГ были: масса тела при рождении менее 1800 г; внутричерепные кровоизлияния; пороки развития, не совместимые с жизнью; пороки развития, требующие немедленной хирургической коррекции; отказ законных представителей ребенка от ТГ.
У 11 (16,2%) новорожденных ТГ была прекращена в силу нестабильной гемодинамики (шока), выраженных каогулопатий, внутрижелудочковых кровоизлияний. У 8 (72,2%) новорожденных группы прерванной процедуры ТГ присутствовали маркеры воспаления и отмечались грубые нарушения вещества головного мозга. Из 57 новорожденных с полным курсом ТГ у 15 (26,3%), по данным МРТ, зафиксированы грубые нарушения вещества головного мозга. Критерий Фишера φ = 2,393; р ≤ 0,05 (табл. 3).
Из 42 новорожденных с маркерами воспаления и полным курсом ТГ у 11 (26,2%), по данным МРТ, зарегистрированы грубые нарушения структуры вещества головного мозга. Из 40 новорожденных без маркеров воспаления у 6 (15%) выявлены грубые изменения вещества головного мозга. Критерий Фишера φ = 1,26; р ≥ 0,05.
Полученные данные свидетельствуют о том, что полный курс ТГ оказывает достоверное цитопротективное воздействие на пациентов с маркерами воспаления. Достоверных различий вероятности событий между группами новорожденных без маркеров воспаления и новорожденных, получивших полный курс ТГ, с маркерами воспаления не выявлено (φ = 1,26; р ≥ 0,05).
Выводы
На основании полученных результатов были сделаны следующие выводы:
- пол новорожденного является фактором риска развития асфиксии в родах. В общем количестве новорожденных, перенесших асфиксию, преобладали мальчики;
- срок пребывания в стационаре новорожденных, перенесших асфиксию, зависит от оценки по шкале Апгар на первой минуте жизни. Это подчеркивает важность своевременной и адекватной реанимации и интенсивной терапии у новорожденных с асфиксией;
- у новорожденных с маркерами воспаления, перенесших тяжелую асфиксию в родах, риск формирования грубых органических нарушений структур головного мозга достоверно выше, чем в группе новорожденных без маркеров воспаления;
- полный курс проведенной терапевтической гипотермии оказывает достоверное цитопротективное воздействие на пациентов с маркерами воспаления.
Источник финансирования: отсутствует.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
D.A. Kholichev, PhD, G.S. Golosnaya, PhD, Prof., T.N. Belousova, PhD
Vidnovsky Perinatal Center
N.N. Burdenko Voronezh State Medical University
Contact person: Dmitry A. Kholichev, holdima1981@yandex.ru
Purpose is to evaluate the effect of the infectious process on the course of the neonatal period in full–term newborns who suffered severe asphyxia during childbirth.
Material and methods. The medical documentation of children born in the in Vidnovsky Perinatal Center period 2020–2023 and who suffered asphyxia in childbirth was analyzed. Routine laboratory parameters were considered as markers of inflammation: the number of leukocytes in the total blood count, neutrophil index and C-reactive protein.
Results. The sex of a newborn is a risk factor for the development of asphyxia during childbirth. The length of hospital stay for newborns who have suffered asphyxia depends on the Apgar score in the first minute of life. In newborns with markers of inflammation who have suffered severe asphyxia during childbirth, the risk of formation of gross organic disorders of brain structures is significantly higher than in newborns without markers of inflammation.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.