Инфекция и аллергия – единые проблемы и пути решения. XVIII Съезд оториноларингологов России. Сателлитный симпозиум компании «Тева»
- Аннотация
- Статья
- Ссылки







Возбудители риносинуситов: этиология и особенности резистентности в России
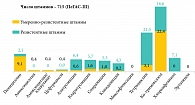
Распространенность хронических риносинуситов является самой высокой среди всех хронических заболеваний. Д.м.н., профессор, директор НИИ антимикробной химиотерапии Смоленской государственной медицинской академии Р.С. КОЗЛОВ привел данные, что среди возбудителей риносинусита лидируют бактерии S. pneumoniae, H. influenziae, у детей третье место по частоте занимают M. catarrhalis, а у взрослых – риновирусы, аденовирусы, вирусы гриппа. Естественно, что для эрадикации микроорганизмов назначаются антибиотики. При выборе антимикробной терапии большое внимание следует уделять приобретенной резистентности. Р.С. Козлов привел данные многоцентрового исследования антимикробной резистентности ПеГАС (рис. 1). Самая высокая резистентность S. pneumoniae наблюдается к ко-тримоксазолу и тетрациклину. Несмотря на то, что с 1999 по 2009 г. использование ко-тримоксазола и тетрациклина в лечении инфекций дыхательных путей в России значительно сократилось, уровень устойчивости к ним практически не изменился. Это говорит о том, что у микроорганизмов быстро вырабатывается устойчивость и медленно восстанавливается чувствительность к антимикробным препаратам. Как видно из рисунка 1, показатель резистентности возбудителя к основным классам препаратов, традиционно использующимся для лечения инфекций дыхательных путей, невысок. Низкая резистентность S. pneumoniae к азитромицину сохраняется на уровне 6–7% в течение последних 10 лет. Отметим, что среди макролидов клинически значимой активностью в отношении гемофильной палочки обладают азитромицин и кларитромицин, причем у азитромицина этот показатель выше.
Проблема резистентности как грамположительных, так и грамотрицательных штаммов основных возбудителей к азитромицину в России пока не является актуальной. Хороший профиль переносимости позволяет применять азитромицин у широкого контингента пациентов. Азитромицин является одним из немногих антибиотиков, который разрешен для применения у детей с раннего возраста, а также при беременности.
Профессор Козлов подчеркнул, что правильно выбранный качественный антибиотик в опытных руках специалиста является высокоэффективным и безопасным препаратом.
Роль макролидов в лечении инфекций дыхательных путей
Заболевания ЛОР-органов во многих случаях требуют назначения антибиотиков. Д.м.н., профессор, заместитель директора ФГУ «НКЦ оториноларингологии ФМБА России» Т.И. ГАРАЩЕНКО подчеркнула, что выбор антибиотика определяет спектр воздействия препарата на бактериальные возбудители заболевания. При ЛОР-инфекциях спектр активности как минимум должен включать S. pneumoniae, H. influenzae, M. catarrhalis, S. pyogenes. Эти микроорганизмы наиболее чувствительны к защищенным аминопенициллинам, макролидам. В отличие от большинства антибактериальных препаратов, макролиды хорошо проникают внутрь клеток организма, создавая высокие внутриклеточные концентрации. Важной особенностью препаратов этой группы является их способность накапливаться в фагоцитах с последующим выделением в очаге инфекции под воздействием бактериальной стимуляции (фагоцитоз).
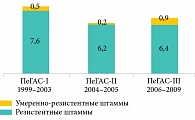
Кроме того, на выбор антибиотика влияет уровень резистентности штаммов в конкретном регионе страны. Например, резистентность бета-гемолитического стрептококка группы А (БГСА) к эритромицину очень высока в Иркутске и Томске. Однако чувствительность штаммов пневмококка к азитромицину, по данным многоцентрового исследования резистентности ПеГАС, сохраняется на одном уровне на протяжении последних 10 лет (рис. 2).
Азитромицин значительно превосходит эритромицин по активности в отношении не только грамположительных, но и грамотрицательных бактерий (M. catarrhalis) и является самым эффективным макролидом в отношении H. influenzae. Спектр антимикробной активности азитромицина включает все основные возбудители инфекций верхних дыхательных путей: S. pneumoniae, H. influenzae, M. catarrhalis, S. pyogenes. Кроме того, к азитромицину чувствительны внутриклеточные возбудители: хламидии, микоплазмы. Очень важным свойством азитромицина является способность накапливаться в очаге воспаления, в слизистой бронхов и трахеи, в лимфатической ткани (в частности, в миндалинах), в среднем ухе, параназальных синусах и т.д.
По частоте назначения антибиотиков макролиды занимают 3-е место, а в терапии тонзиллитов конкурируют с пенициллинами. При сравнении эффективности азитромицина и феноксиметилпенициллина выяснилось, что короткие (3–6 дней) курсы азитромицина при остром стрептококковом фарингите у детей сопоставимы по эффективности с феноксиметилпенициллином. Доза аритромицина 60 мг так же эффективно эрадицирует бактерии, как и классический антистрептококковый препарат пенициллин. Согласно полученным данным, в список показаний к применению Сумамеда (азитромицин) включен рецидивирующий тонзиллофарингит, курс лечения: 12 мг/кг в сутки в течение 5 дней (курсовая доза – 60 мг/кг).
Профессор Гаращенко перечислила случаи острого тонзиллофарингита, когда требуется назначение макролидов:
- острый тонзиллофарингит у детей (препараты первого выбора);
- при аллергии на пенициллины;
- в качестве стартовой эмпирической антибиотикотерапии при подозрении на дифтерию у больных с пленчатой ангиной;
- рецидивирующий тонзиллит с хронической лимфаденопатией (подозрение или подтверждение наличия атипичных возбудителей – M. pneumoniae, C. pneumoniae).
Макролиды являются стартовыми препаратами при пленчатых ангинах, так как они активны в отношении БГСА, N. gonorrhoeae, Tr. pallidum, C. diphtheriae и не вызывают макулопапулезной сыпи, наблюдаемой при введении аминопенициллинов, в случае пленчатых ангин при цитомегаловирусной инфекции и мононуклеозе. При остром среднем отите макролиды – альтернативный выбор амоксициллину и амоксициллину/клавуланату и препараты первого выбора при экссудативном отите. Макролиды могут применяться в терапии больных с хроническими полипозными формами риносинуситов (курс лечения – от 1 до 3–6 месяцев).
Международное исследование SuPoRTI, оценивавшее 10-летнюю динамику клинической эффективности азитромицина (Сумамед), показало, что препарат стабильно обеспечивает хороший эффект при острых тонзиллофарингитах (рис. 3, 4), острых отитах, острых синуситах.
В конце своего выступления Т.И. Гаращенко еще раз акцентировала внимание на преимуществах макролидов, в частности азитромицина (Сумамеда):
- незначительное количество побочных эффектов по сравнению с другими антибиотиками;
- отсутствие влияния на микрофлору кишечника и глотки;
- высокая активность в отношении M. catarrhalis и атипичных возбудителей – M. pneumoniae, C. pneumoniae;
- противовоспалительное, иммуномодулирующее, мукорегулирующее действие;
- наличие удобных для применения у детей лекарственных форм.
Наш опыт лечения полипозно-гнойного риносинусита у больных бронхиальной астмой
Д.м.н., профессор кафедры болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова А.Ю. ОВЧИННИКОВ рассказал об опыте лечения полипозно-гнойного риносинусита у больных бронхиальной астмой, когда в сочетанной форме наблюдается аллергическое и гнойное воспаление. Полипозно-гнойный риносинусит в большей степени, чем просто полипозный риносинусит, усугубляет течение бронхиальной астмы из-за нарушения носового дыхания, негативного влияния на иммунитет и дополнительной сенсибилизации, вызванной бактериальной инфекцией. Надо сказать, что такая сочетанная патология довольно распространена: 80% больных полипозным и полипозно-гнойным риносинуситом страдают астмой, у 40% больных бронхиальной астмой диагностируется полипозный риносинусит. Поскольку верхние и нижние дыхательные пути функционально представляют собой одно целое, эти заболевания можно расценивать как единую патологию. В связи с этим даже был предложен термин «ринобронхиальный комплекс» – комплекс клинических проявлений патологии слизистой оболочки полости носа и околоносовых пазух в сочетании с бронхиальной астмой.
Можно выделить следующие направления фармакотерапии полипозного гнойного риносинусита как комплексного заболевания:
- Интраназальные глюкокортикостероиды, которые одинаково эффективно действуют при неспецифическом и бактериальном воспалении.
- Антибактериальные препараты.
- Деконгестанты для уменьшения отека околоносовых пазух.
- Муколитики для облегчения дренирования околоносовых пазух.
- Хирургическое лечение.
Хирургическое лечение заболеваний ЛОР-органов, особенно на фоне бактериального инфицирования верхних дыхательных путей, при бронхиальной астме во многих случаях приводит к утяжелению бронхолегочного процесса, к развитию бронхоспазма во время операции и в послеоперационном периоде.
В клинике болезней уха, горла и носа и факультетской терапевтической клинике Первого МГМУ им. И.М. Сеченова было проведено лечение 100 больных бронхиальной астмой, сочетанной с полипозным или полипозно-гнойным риносинуситом. Главной задачей было перевести полипозно-гнойный риносинусит в полипозный риносинусит, чтобы проводить хирургическое лечение в отсутствие бактериального воспаления. У 29% пациентов бронхиальная астма была легкого течения, у 53% – средней тяжести, у 18% – в тяжелой форме. В соответствии с тяжестью заболевания назначался базовый курс терапии. Всем больным требовалось хирургическое вмешательство по поводу полипозного риносинусита. У 40% был выявлен полипозный риносинусит, у 60% – гнойный полипозный риносинусит, причем у 27% больных полипозно-гнойный риносинусит латентного течения, который определяется повышенной бактериальной обсемененностью атипичными возбудителями.
Одним из вариантов купирования беспокоящих пациента симптомов полипозного риносинусита является назначение интраназальных кортикостероидов. А.Ю. Овчинников привел сравнение эффективности действия интраназальных кортикостероидов с антигистаминными препаратами и деконгестантами (табл. 1). Как видно из таблицы 1, эффективность антигистаминных препаратов в отношении основных симптомов (ринорея, чихание, заложенность носа) уступает интраназальному кортикостероиду (флутиказона пропионат – Назарел). Кроме того, Назарел не оказывает влияния на функцию коры надпочечников даже при совместном применении с ингаляционным препаратом флутиказона пропионатом (при сочетании астмы и аллергического ринита).
Для борьбы с бактериальной инфекцией был выбран антибиотик группы макролидов азитромицин, поскольку спектр действия азитромицина является оптимальным для лечения инфекций дыхательных путей (грамотрицательные и грамположительные кокки, грамотрицательные палочки, анаэробные возбудители). Кроме того, он обладает противовоспалительным, иммуномодулирующим действием. В отличие от других макролидов, его можно использовать одновременно с сердечными гликозидами и антигистаминными препаратами. Это важно, поскольку у больных астмой часто наблюдаются дополнительные соматические заболевания.
Таким образом, комплексная терапия пациентов с бронхиальной астмой и полипозным риносинуситом включала:
- Сумамед (азитромицин) по 500 мг в сутки 6 дней;
- Назарел (флутиказона пропионат) 200 мг в сутки 14 дней;
- деконгестанты (ксилометазолин) по 2 дозы в каждую половину носа 2 раза в день первые три дня, далее по необходимости.
На фоне лечения наблюдалось быстрое угасание симптомов полипозно-гнойного риносинусита (отек слизистой оболочки, количество отделяемого). Если на 5-е сутки не удавалось остановить этот процесс, то прибегали к инвазивному лечению. Положительный результат комплексного лечения полипозного и полипозно-гнойного риносинусита у больных бронхиальной астмой через 6 месяцев был достигнут у 63%, удовлетворительный – у 25%.
Таким образом, не нужно торопиться оперировать больного на стадии полипозно-гнойного риносинусита. При помощи топических кортикостероидов и антибактериальных препаратов можно перевести пациентов с полипозно-гнойным риносинуситом в состояние полипозного риносинусита. В случае если потребуется операция, она пройдет менее болезненно. В некоторых случаях объем полипов сокращается настолько, что можно обойтись без хирургического лечения.
Интраназальные кортикостероиды в профилактике осложнений аллергического ринита при ОРИ у детей
Аллергический ринит – это хроническое, длительно протекающее заболевание, характеризующееся воспалением слизистой оболочки полости носа, которое развивается вследствие нарушения иммунных механизмов. Как отметила д.м.н., профессор, заведующая кафедрой оториноларингологии с курсом ИПО Башкирского государственного медицинского университета Н.А. АРЕФЬЕВА, распространенность аллергического ринита, особенно у жителей крупных городов, растет с каждым годом. По данным Медицинского информационно-аналитического центра Башкортостана, рост распространенности аллергических заболеваний за последний год связан с нетипично жарким летом и более длительным сезоном опыления. Все чаще аллергический ринит диагностируется у детей. Аллергия, к сожалению, манифестирует и другие заболевания: бронхиальную астму (у каждого четвертого аллергика), синусит, экссудативный отит.
Защита слизистых верхних дыхательных путей осуществляется в зависимости от возможностей лимфоидных структур глотки, а именно небных миндалин. В зависимости от микробного фона человек по-разному реагирует на инфекцию. Если в миндалинах повышен вирусный фон, то у пациента выше риск развития аллергического риносинусита, а также общей сенсибилизации оболочки верхних дыхательных путей. Таким пациентам не помогают антигистаминные препараты, им необходимо назначать гормональные препараты, которые обладают иммуносупрессивным и противовоспалительным действием.
Н.А. Арефьева познакомила слушателей с исследованием эффективности монотерапии топическим стероидом (Назарелом) при бактериальном и аллергическом риносинусите и аденоидите, проведенном совместно с профессором Л.Ф. Азнабаевой на кафедре оториноларингологии Башкирского государственного медицинского университета. В исследование были включены 30 детей с аллергическим ринитом среднего и тяжелого течения и осложнением бактериального синусита и аденоидита. Были проведены аллергологическое, эндоскопическое, цитологическое исследования. Дети 4–7 лет получали Назарел в дозе 100 мкг/сут, пациенты 8–14 лет – 200 мкг/сут. Результаты оценивались на 3, 7, 30-й день. На фоне монотерапии интраназальным глюкокортикоидом (при яркой выраженной симптоматике уже в первый день начала лечения) к 7-му дню уже наблюдался хороший результат и улучшение состояния пациентов: к 30-му дню практически все дети чувствовали себя хорошо. Все симптомы аллергического проявления (зуд, чихание, ринорея) купировались, уровень эозинофилов сократился в 4 раза. Только трем детям потребовалось дополнительное назначение антибиотиков. Это объясняется тем, что такие пациенты на фоне аллергии нуждаются в длительном лечении для получения убедительного результата и профилактики рецидива. Таким образом, у большинства больных монотерапия интраназальным стероидом (Назарелом) способствует улучшению состояния при бактериальном и аллергическом риносинусите и аденоидите.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.