Методы хирургического лечения эндометриоза мочевого пузыря и мочеточников: систематический обзор
- Аннотация
- Статья
- Ссылки
- English
Согласно результатам систематического обзора, ключевым методом хирургического лечения эндометриоза мочевого пузыря является комбинированный способ с использованием различных доступов, а также трансуретральной и частичной цистэктомии. В лечении эндометриоза мочеточников основными методами считаются уретеролиз и уретероцистонеостомия.
Согласно результатам систематического обзора, ключевым методом хирургического лечения эндометриоза мочевого пузыря является комбинированный способ с использованием различных доступов, а также трансуретральной и частичной цистэктомии. В лечении эндометриоза мочеточников основными методами считаются уретеролиз и уретероцистонеостомия.
Введение
Эндометриоз – патологический процесс, при котором определяется наличие ткани, по морфологическим и функциональным свойствам подобной эндометрию, вне полости матки. Согласно данным, на текущий момент заболеванием страдает около 10% женщин, преимущественно репродуктивного возраста [1, 2].
Цель – изучить имеющуюся на сегодняшний день информацию о методах хирургического лечения эндометриоза мочевого пузыря и мочеточников и сравнить эти методы.
Эндометриоз мочевого пузыря, мочеточников, почек и мочеиспускательного канала рассматривают как эндометриоз мочевыводящих путей. Эндометриоз мочевого пузыря и мочеточников встречается чаще [3]. Мочевыделительная система занимает второе место по распространенности среди экстрагенитальных форм эндометриоза, уступая эндометриозу желудочно-кишечного тракта [4]. Говоря об эпидемиологии эндометриоза мочевыводящих путей, следует отметить, что его частота колеблется от 1 до 5,5% среди женщин, страдающих эндометриозом [5]. Эндометриоз мочевыводящих путей у 50% женщин протекает бессимптомно [6].
К ключевым видам эндометриоза мочевыводящих путей относят поверхностный и глубокий [7]. Поверхностный эндометриоз во время лапароскопии может визуализироваться как черные, белые или красные образования в зависимости от степени фиброза, рубцевания и кровоизлияния в окружающие ткани. Глубокий эндометриоз определяется инвазией желез и стромы не менее чем на 5 мм ниже поверхности брюшины. Именно он часто связан с тазовой болью и бесплодием [8–10].
Материал и методы
Данный систематический обзор включает исследования, в которых сравнивали разные методы хирургического лечения эндометриоза мочевого пузыря и мочеточников. В анализ вошли опубликованные и неопубликованные рандомизированные и нерандомизированные оригинальные клинические исследования (проспективные контролируемые, проспективные когортные, ретроспективные и др.) с участием пациенток с ранее диагностированным эндометриозом мочевыводящих путей. Исследования на животных и культурах клеток исключались.
К основным исходам в данном систематическом обзоре относились уменьшение выраженности болевых симптомов и снижение частоты развития послеоперационных рецидивов, к дополнительным – дисменорея, диспареуния и тазовая боль, не связанная с менструациями.
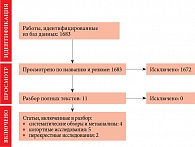
Поиск необходимых статей осуществлялся в базах данных PubMed, Scopus, Google Scholar (последний поиск – 15 сентября 2022 г.) по ключевым словам bladder endometriosis, ureteral endometriosis, surgical treatment. После поиска публикаций оценивали полный текст исследований, подходивших по названию и абстракту. Списки литературы исследований, которые подошли для скрининга полного текста, просматривались для поиска дополнительной литературы. Любые разногласия по поводу включения/исключения предварительно отобранных исследований устранялись путем проведения повторного скрининга и перепроверки подобранного ранее списка литературы (схема).
Результаты
В результате поиска в базах данных PubMed, Scopus и Google Scholar с использованием ключевых слов обнаружено 539 потенциальных источников. Далее 62 публикации были подвергнуты скринингу. Из них 47 работ, соответствовавших названию и абстракту, в дальнейшем оценивались по полному тексту. Таким образом, для качественного синтеза отобрано девять исследований.
Эндометриоз мочевого пузыря
Эндометриоз мочевого пузыря является наиболее частым по локализации – 70–85% случаев эндометриоза мочевыводящих путей [11]. Нередко больные жалуются на частое мочеиспускание, дизурию, гематурию, реже на боль в мочевом пузыре. Симптомы могут усиливаться во время менструаций и имеют нецикличные проявления [12].
При эндометриозе мочевого пузыря обычно поражаются его основание и купол. По происхождению эндометриоз мочевого пузыря классифицируют на первичный и вторичный. Первичный возникает спонтанно и не имеет определенного предшествующего фактора, вторичный связан с ятрогенным поражением, возникающим после хирургического вмешательства в области таза, например кесарева сечения и гистерэктомии [13].
При подозрении на эндометриоз в качестве первичной инструментальной диагностики заболевания целесообразно выполнять ультразвуковое исследование (УЗИ) органов малого таза ультразвуковым трансвагинальным датчиком. Рекомендуется помещать зонд при трансвагинальном ультразвуковом исследовании в передний свод влагалища и осторожно, покачивая им из стороны в сторону, визуализировать слизистую оболочку и мышечный слой мочевого пузыря на наличие очагового утолщения и гипоэхогенных линейных или узловых поражений [2, 14].
Лечение эндометриоза мочевого пузыря должно быть комплексным, с участием специалистов в области урологии и гинекологии.
Хирургическое лечение эндометриоза мочевого пузыря
Несмотря на то что при эндометриозе мочевого пузыря возможно консервативное лечение, основным считается хирургический метод. Он заключается в удалении имеющихся очагов эндометриоза [15].
В исследовании L. Fedele и соавт. послеоперационные осложнения и связанные с ними рецидивы эндометриоза возникали только в случае неполного удаления очагов эндометриоза [16].
На сегодняшний день рассматриваются два основных метода хирургического лечения эндометриоза мочевого пузыря – трансуретральная резекция мочевого пузыря и частичная цистэктомия (самостоятельно или в комбинации) [13]. Различные модификации указанных методик обеспечивают более короткий период восстановления и повышают точность выполнения операций.
Трансуретральная резекция мочевого пузыря
Такую резекцию нельзя назвать оптимальным методом хирургического лечения эндометриоза мочевого пузыря. В работе R. Maggiore и соавт. отмечается, что данная методика применялась на практике, но не настолько широко, чтобы можно было судить о ее эффективности. Данный принцип имеет недостатки, например риск развития перфорации мочевого пузыря и последующего рецидива эндометриоза мочевого пузыря. Поскольку очаг эндометриоза в мочевом пузыре развивается от внешнего слоя его стенки к внутреннему, полное иссечение очага практически невозможно из-за высокого риска перфорации мочевого пузыря [17]. Исходя из имеющихся данных, выполнение трансуретральной резекции не рекомендуется [13].
Частичная цистэктомия мочевого пузыря
Частичная цистэктомия мочевого пузыря относится к органосберегающим операциям, так как обеспечивает сохранение части мочевого пузыря, не пораженного эндометриозом. Данный метод заключается в иссечении пораженного участка и окружающей его стенки. Эффективность методики подтверждена в ряде исследований [6, 18].
В исследовании R. Seracchioli и соавт. при данной операции среднее пребывание в больнице сокращалось до шести дней. Кроме того, в течение периода наблюдения (36 месяцев) эндометриоз рецидивировал у восьми пациенток без признаков повторного вовлечения мочевого пузыря или мочеточника [6].
C. Chapron и соавт. в когорте из 627 пациенток наблюдали 75 (12%) пациенток с глубоким эндометриозом мочевого пузыря. После частичной цистэктомии ни у одной из них не отмечалось признаков рецидива эндометриоза мочевого пузыря в период наблюдения [18].
Сравнение трансуретральной резекции и частичной резекции в клинической практике
Ключевым моментом при хирургическом лечении эндометриоза является минимизация рисков развития послеоперационных рецидивов. В исследовании T. Hirata и соавт. рассматривались две группы больных, которым проводилось хирургическое лечение по поводу эндометриоза мочевого пузыря. 34 пациенткам была выполнена трансуретральная резекция мочевого пузыря, 44 пациенткам – частичная цистэктомия. Данные о частоте рецидивов фиксировалось через 6, 12, 24, 36, 60 месяцев после операции. В группе пациенток после трансуретральной резекции мочевого пузыря частота рецидивов составила 4,35, 19,9, 25,8, 34,1 и 56,1%, а в группе пациенток, перенесших частичную цистэктомию, – 3, 3, 16, 16 и 16% соответственно. Следовательно, риск развития рецидивов у пациенток, перенесших частичную цистэктомию, значительно ниже, чем у пациенток группы сравнения.
Частичная цистэктомия может выполняться лапаротомически, лапароскопически и с использованием робот-ассистированной хирургии. Исследователи сравнивали лапаротомический (n = 20) и лапароскопический (n = 24) методы частичной цистэктомии. Результаты показали более высокий процент рецидивов после лапароскопической операции. Однако разница не была статистически значимой по сравнению с лапаротомическим методом [11].
Комбинированные доступы при хирургическом лечении эндометриоза мочевого пузыря
Комбинирование в хирургии – один из принципов, направленных на объединение различных методов, для устранения отдельных недостатков и выбора более правильного подхода к хирургическому лечению ряда заболеваний.
При открытой/лапароскопической/роботической хирургии, которая преимущественно используется при частичной цистэктомии, имеется риск непреднамеренного удаления здоровых тканей мочевого пузыря, особенно при обильных очагах эндометриоза.
При использовании метода трансуретральной резекции имеется риск неполного удаления пораженного участка, перфорации мочевого пузыря и рецидива эндометриоза мочевого пузыря [11].
Исходя из сказанного, можно предположить, что использование нескольких методов хирургического лечения направлено на полное удаление очага эндометриоза и сохранение большой части здоровых тканей мочевого пузыря [13].
Эндометриоз мочеточников
Данный вид эндометриоза уступает по частоте эндометриозу мочевого пузыря. Эндометриоз мочеточников чаще встречается одновременно с эндометриозом ректовагинальной клетчатки [19]. Такой вид эндометриоза характеризуется наличием эндометриотической ткани, что приводит к поражению мочеточника. Эндометриоз мочеточников может клинически не проявляться у 30% больных или ассоциироваться с неспецифическими симптомами, такими как дисменорея, диспареуния и тазовая боль, не связанная с менструациями [20].
В настоящее время выделяют два основных типа эндометриоза мочеточников – внутренний (40%) и наружный (60%). Первый развивается внутри стенки мочеточника, приводя к возникновению фиброза и гипертрофии собственной мышечной оболочки, второй – вне стенки мочеточника и приводит к его сдавлению [21].
Эндометриоз мочеточника преимущественно односторонний процесс, чаще поражения локализуются с левой стороны. Вместе с тем описаны случаи двустороннего эндометриоза с соответствующим вовлечением левого и правого мочеточников. Частота встречаемости – 10–42% [22, 23]. При этом поражается нижняя треть мочеточника примерно на 3–4 см выше перехода мочеточников в мочевой пузырь [20]. Диагностика эндометриоза мочеточников предусматривает множество подходов, но ключевым остается биопсия с дальнейшим гистологическим исследованием [20]. При подозрении на эндометриоз мочеточников необходимы тщательный сбор анамнеза, проведение физикального осмотра, УЗИ, магнитно-резонансной томографии и цистоуретроскопии. При выявлении очага эндометриоза в виде узелка в области дугласова кармана или маточно-крестцовой связки в ходе ректовагинального исследования можно предположить поражение мочеточников [20]. В процессе диагностики эндометриоза мочеточников, равно как и мочевого пузыря, применяют УЗИ – трансабдоминальный и трансвагинальный способы [24].
Хирургическое лечение эндометриоза мочеточников
Главными целями хирургического лечения эндометриоза мочеточника являются устранение обструкции и предотвращение развития рецидивов. Необходимо отметить, что даже при выполнении операции по удалению других видов эндометриоза в области таза важно идентифицировать мочеточник, чтобы избежать возможного ятрогенного повреждения самого мочеточника и оценить, нет ли на нем эндометриотических образований. Существует несколько подходов к лечению данного заболевания – консервативный уретеролиз и радикальные методы, такие как резекция мочеточника с формированием анастомоза «конец в конец», уретероцистонеостомия и нефроуретерэктомия [20]. Выбор соответствующего метода хирургического лечения основывается на типе эндометриоза мочеточника (внутренний или наружный), а также расположении и распространенности данного заболевания [25].
Уретеролиз
Уретеролиз представляет собой процедуру изоляции, мобилизации и последующего освобождения мочеточника от имеющихся эндометриотических и фиброзных поражений. Уретеролиз следует проводить перед резекцией имеющегося очага эндометриоза у всех, кому назначен данный метод хирургического лечения, чтобы определить правильное положение мочеточника и избежать ятрогенных повреждений во время операции [20, 26].
На сегодняшний день лапароскопический метод признан самым безопасным и эффективным. В исследовании M. Camanni и соавт. из 80 больных эндометриозом мочеточника, которым был проведен лапароскопический уретеролиз, у 76 (95%) заболевание было устранено, что подтверждалось в ходе наблюдений через 6, 12 и 24 месяца [27].
Имеются данные о применении робот-ассистированной хирургии при эндометриозе мочеточника. Так, C. Abo и соавт. проводили уретеролиз с использованием системы Da Vinci у 11 пациенток. В результате полное освобождение от обструкции мочеточников отмечалось у каждой обследованной. При наблюдении за пациентками в течение года рецидивов эндометриоза мочеточников не зафиксировано [28].
Резекция мочеточника с формированием анастомоза «конец в конец»
Операция обеспечивает более полное удаление очага эндометриоза мочеточника и фиброзных образований. Однако не исключены осложнения, такие как разрыв или стриктура в месте анастомоза. Необходимо отметить, что при такой резекции сохраняется дистальный отдел мочеточника, который пересекает параметрий. Поскольку параметрий может поражаться эндометриозом, имеется более высокий риск рецидива эндометриоза мочеточника [29, 30].
Уретероцистонеостомия
Это еще один метод хирургического лечения эндометриоза мочеточников. Он заключается в реимплантации мочеточника на новое место в стенке мочевого пузыря, минуя области с эндометриозными очагами и фибротическими образованиями, в которые будет вовлечен мочеточник. Подобная операция долгое время выполнялась лапаротомически. Тем не менее в ряде исследований продемонстрирована целесообразность выполнения уретероцистонеостомии лапароскопическим способом [31–33].
A. Stepniewska и соавт. применяли метод уретероцистонеостомии. Авторы не сообщили ни о формировании свища мочеточника, ни о других осложнениях, потребовавших повторного вмешательства. У некоторых пациенток при цистографии наблюдался умеренный пузырно-мочеточниковый рефлюкс на стороне операции. Послеоперационная симптоматика была значительно лучше по всем симптомам [32].
О реимплантации мочеточника можно говорить в случае его серьезного поражения. Речь идет о повреждениях мочеточника эндометриозом вблизи мочевого пузыря, повреждениях, затрагивающих стенку мочеточника на большом протяжении его тазового отдела, когда проведение анастомоза «конец в конец» невозможно, и стойком и рецидивирующем стенозе после консервативного лечения [20, 34].
В исследовании M. Ceccaroni и соавт. описана одна из наиболее крупных серий лапароскопических уретероцистонеостомий. Исследование включало 160 пациенток с документально подтвержденной стриктурой мочеточника, которым было выполнено радикальное иссечение мочеточника с уретероцистонеостомией, параметрэктомией. После операций частота основных хирургических осложнений была низкой (7 (4,4%) случаев), в послеоперационном периоде наблюдалось значительное снижение выраженности болевых симптомов. Частота рецидивов через 24 месяца наблюдения составила всего 1,2% по причине выполнения в двух случаях второй лапароскопической уретероцистонеостомии с противоположной стороны через 36–48 месяцев после первой [33].
Нефроуретерэктомия
Нефроуретерэктомия необходима при ухудшении функции почек. Проявления тяжелого стеноза мочеточника могут привести к гидронефрозу и развитию терминальной стадии почечной недостаточности. В качестве дополнительного метода диагностики у больных с таким поражением рассматривают сцинтиграфию. Если при анализе выявляется лишь 10–15% функционирующей ткани почки, выполняют нефроуретерэктомию, поскольку перспективы восстановления функции почек после сохранения почки невелики [20]. Нефрэктомию проводят, когда функция почек менее 10–15%, а также при наличии болей в боку, камней в почках, реноваскулярной гипертензии и регулярно рецидивирующих инфекций мочевыводящих путей или рецидивирующего пиелонефрита [35, 36].
Когда нефрэктомия выполняется одновременно с лапароскопическим удалением тазовых очагов глубокого эндометриоза, трансперитонеальный доступ для нефрэктомии может быть более предпочтительным, чем забрюшинный [37].
Установка мочеточникового стента при хирургическом лечении эндометриоза мочеточников
Как уже отмечалось, важным аспектом в хирургическом лечении эндометриоза мочеточников является их идентификация. Это значительно снижает возможность ятрогенного повреждения мочеточников и помогает оценить наличие повреждений эндометриозом. Именно поэтому прибегают к стентированию мочеточников. Основным показанием к установке двойного мочеточникового стента перед операцией является необходимость восстановления нормального диаметра мочеточников для адекватного оттока мочи после обструктивной уропатии и улучшения функции почек.
C. de Cicco и соавт. считают необходимой послеоперационную установку мочеточникового стента для предотвращения обструкции мочеточника, вызванной местным отеком и воспалением после операции, или при расширенном мочеточнике, не обнаруженном до операции [38].
Обсуждение
Эндометриоз мочевого пузыря и мочеточников является тяжелым заболеванием, приводящим к возникновению дискомфорта, препятствующего нормальной жизни. Подтверждение тому – специфические и неспецифические симптомы.
В данной работе среди методов хирургического лечения эндометриоза мочевого пузыря были рассмотрены трансуретральная резекция мочевого пузыря и частичная цистэктомия, выполняемая самостоятельно или в комбинации с другими хирургическими методиками, а также методы комбинированных доступов. При проведении сравнительного анализа становится очевидным преимущество частичной цистэктомии перед трансуретральной резекцией. К недостаткам трансуретрального принципа хирургического лечения относится риск развития перфорации мочевого пузыря и, вероятно, последующего рецидива эндометриоза. При этом преимуществом частичной цистэктомии является органосберегающй эффект, способствующий сохранению части мочевого пузыря, не пораженной эндометриозом. Однако и данный метод имеет минусы.
Наиболее перспективным направлением считается комбинированная хирургия с несколькими доступами, что обеспечивает полное удаление очага эндометриоза и сохраняет большую часть здоровых тканей мочевого пузыря.
На сегодняшний день выделяют несколько методов хирургического лечения эндометриоза мочеточников – консервативные (уретеролиз) и радикальные (резекция мочеточника с формированием анастомоза «конец в конец»), уретероцистонеостомию и нефроуретерэктомию [18].
Уретеролиз показал эффективность в лечении эндометриоза мочеточников. Его следует проводить перед резекцией очага эндометриоза больным, которым назначен данный метод хирургического лечения, чтобы определить правильное положение мочеточника и избежать его ятрогенных повреждений во время операции. Это критически важно, ведь подобные повреждения нередки и повышают риск осложнений в послеоперационном периоде.
Сложно переоценить роль уретероцистонеостомии при серьезных поражениях мочеточника, к которым, например, относят повреждение стенки тазового отдела мочеточника на достаточно протяженном расстоянии. В данном случае проведение анастомоза «конец в конец» невозможно. Уретероцистонеостомия – универсальный метод для больных с тяжелым поражением мочеточников.
При хирургическом лечении эндометриоза мочевого пузыря и мочеточников наиболее важен междисциплинарный подход гинекологов и урологов, направленный на достижение наилучших результатов.
Несмотря на полученные результаты, сформулированные на их основании выводы требуют подтверждения в крупных проспективных рандомизированных контролируемых исследованиях с участием большего числа больных с диагностированным эндометриозом мочевого пузыря/мочеточников. Необходимы дальнейшие испытания и исследования в данной области.
Заключение
Мы изучили имеющуюся информацию о методах хирургического лечения эндометриоза мочевого пузыря и мочеточников – тяжелого заболевания, приводящего к снижению качества жизни пациенток. На основании данных об особенностях подходов к хирургическому лечению эндометриоза мочевыводящих путей можно сделать вывод, что наиболее предпочтительным методом лечения эндометриоза мочевого пузыря является комбинированный подход, включающий различные доступы и объединяющий методы трансуретральной и частичной цистэктомии. В лечении эндометриоза мочеточников основными методами остаются уретеролиз и уретероцистонеостомия.
L.V. Adamyan, PhD, Prof., Academician of RAS, Ye.V. Sibirskaya, PhD, Prof., L.G. Pivazyan, J.S. Avetisyan, R.A. Shapovalenko, T.G. Pivazyan
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
V.I. Kulakov National Medical Research Center for Obstetrics, Gynecology and Perinatology
N.I. Pirogov Russian National Research Medical University
I.M. Sechenov First Moscow State Medical University
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
The aim is to conduct a comparative analysis of methods of surgical treatment of endometriosis of the bladder and ureters, to formulate conclusions about the advantage of one or another method in the treatment of this pathology. The search for relevant works was carried out in the databases PubMed, Scopus, Google Scholar (last date – September 15, 2022) by key words: bladder endometriosis, ureteral endometriosis, surgical treatment. As a result of the search, 539 potentially suitable sources were found. Further 62 publications were screened. 47 of them, suitable by name and abstract, were subsequently evaluated based on the full text. Thus, nine studies were selected for qualitative and quantitative synthesis.
Based on the conducted systematic review, it can be argued that the key method of surgical treatment of bladder endometriosis is a combined approach, including various approaches and combining methods of transurethral and partial cystectomy. In the treatment of ureteral endometriosis, the main methods are ureterolysis and ureterocystoneostomy.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.