Миофасциальный болевой синдром: проблемы диагностики и лечения
- Аннотация
- Статья
- Ссылки
- English

![Рис. 1. Экспериментальная демонстрация отраженной боли (черными точками обозначены места инъекции, пунктиром – зоны иррадиации отраженной боли) [5]](/upload/resize_cache/iblock/839/195_350_1/midokalm2.jpg)
История изучения миофасциального болевого синдрома
Первым исследователем, обратившим внимание на болезненные тяжи в мышцах и назвавшим их мышечной мозолью, был немецкий хирург R. Frorier (1834) [1]. Впоследствии другие ученые, будучи и клиницистами, и патологами, пытаясь найти морфологический субстрат, лежащий в основе мышечных уплотнений, и объяснить клинические проявления, давали определения схожим изменениям (миалгические точки Гатштейна, отраженные мышечные боли Келлгрена, узелки Мюллера и Корнелиуса, миогелозы Шаде – Ланга и др.). В литературе также можно встретить понятия «локальный мышечный гипертонус», «периостит», «фиброз», «фиброзит», «нейродистрофия», «миалгия», «мышечные уплотнения» и др. (таблица).
В 1919 г. H. Schade обратил внимание на устойчивые болезненные уплотнения (зоны миогелоза Шаде), появляющиеся при глубокой анестезии и сохраняющиеся после смерти вплоть до трупного окоченения [2]. Этот факт опроверг представления о том, что пальпируемые тяжи возникают в результате мышечного сокращения, активированного через нерв. Позднее была дана клиническая характеристика болевых синдромов различной локализации, связанных с определенными болезненными мышцами [3], включая иррадиацию боли из болезненных точек мышц живота [4].
В 1938 г. J.H. Kellgren на основании результатов исследования, проведенного сначала на себе и коллегах, а позже и на пациентах, научно подтвердил, что источником отраженной боли являются скелетные мышцы. J.H. Kellgren инъецировал в крупные мышцы 0,1–1,3 мл 6%-ного гипертонического физиологического раствора и картировал боль, которая возникала в отдаленных областях той же конечности и не совпадала с зонами дерматомов и миотомов (рис. 1) [5].
Работы J.H. Kellgren дали мощный толчок развитию новой волны исследований. Они подтвердили, что отраженная боль в каждом конкретном случае связана с определенной мышцей, а не с группой мышц. Был описан «симптом прыжка» – болевая реакция больного при пальпации триггерных точек. Было высказано предположение, что миалгические точки возникают в результате локального сужения кровеносных сосудов, вызванного чрезмерной активностью симпатических волокон, иннервирующих сосуды.
В 1954 г. L.L. Schwartz сообщил, что инактивация триггерной точки инъекцией новокаина снимает боль в области височно-нижнечелюстного сустава, и в клиническую практику стоматологов был введен термин «болевой дисфункциональный синдром» [6].
Наиболее фундаментальным исследованием по миофасциальному болевому синдрому стал труд J. Travell и D. Simons [7]. Общее признание получили предложенные учеными термины «миофасциальный болевой синдром» и «триггерная точка» (от англ. trigger – курок, как пуля при спуске курка поражает мишень, так активация триггерной точки вызывает боль в отдаленных от нее зонах) [7, 8].
Первым отечественным исследователем, обратившим внимание на проблему миофасциального болевого синдрома, был выдающийся невролог Я.Ю. Попелянский. Он обобщил опыт российских врачей в изучении этой проблемы и описал двустадийный процесс формирования миофасциальных триггерных точек: нейромышечная дисфункция c последующим формированием дистрофических изменений [9]. Работу в этом направлении продолжил ученик профессора Попелянского Г.А. Иваничев, который обосновал инициальное значение искажения проприоцепции с участка локального мышечного гипертонуса с последующим формированием зоны миофиброза [10].
Код по Международной классификации болезней
В Международной классификации болезней 10-го пересмотра миофасциальный болевой синдром не выделен в отдельную форму, а представлен в классе болезней костно-мышечной системы и соединительной ткани в различных рубриках группы болезней мягких тканей:
- М62.9 «Нарушения мышц неуточненные»;
- M72.5 «Фасциит, не классифицированный в других рубриках»;
- М79.1 «Миалгия»;
- M79.9 «Болезнь мягких тканей неуточненная».
Этиология миофасциального болевого синдрома
Миофасциальный болевой синдром проявляется локальной и отраженной болью, источник которой – миофасциальная триггерная точка. Это чрезвычайно раздраженный участок скелетной мышцы, ассоциированный со сверхчувствительным пальпируемым узлом, локализованным в мышечной ткани и/или в ее фасции. Такой участок при компрессии может вызывать характерную отраженную боль, незначительную отраженную поверхностную болезненность. Кроме того, могут отмечаться вегетативные симптомы (локальный спазм сосудов, потливость, слезотечение, насморк, слюнотечение), проприоцептивные расстройства (нарушение равновесия, головокружение, звон в ушах и нарушение восприятия веса предметов, находящихся в руках) [7].
Облигатные признаки триггерной точки – уплотнения в пределах мышцы или плотные тяжи. Мышечные уплотнения могут обнаруживаться и в отсутствие боли. Механизм, который лежит в основе образования плотных тяжей, остается предметом дискуссии. Особое значение придается изменению деятельности конечных пластинок мотонейронов (нервно-мышечных синапсов). В миофасциальной триггерной точке происходят увеличение выброса ацетилхолина, нарушение функционирования ацетилхолиновых рецепторов и изменение их числа, снижение активности ацетилхолинэстеразы.
Стимуляция триггерных точек вызывает боль в удаленном от давления, но строго определенном месте. При таком надавливании пациент непроизвольно пытается устранить вызвавший боль раздражитель («симптом прыжка»), что является характерным признаком триггерной точки.
Миофасциальная боль, отраженная от миофасциальных триггерных точек, носит несегментный характер, редко отражается в полностью симметричные участки на обеих сторонах тела, не распределяется в соответствии с неврологическими зонами или зонами болевой иррадиации от висцеральных органов. Тем не менее миофасциальная боль может распределяться в пределах того же дерматома, миотома или склеротома1, что и триггерная точка, и/или отражаться и в другие сегменты.
Миофасциальные триггерные точки подразделяются на первичные (активные и латентные) и ассоциативные (вторичные и сателлитные). Чаще всего активные триггерные точки встречаются в жевательных мышцах, мышцах шеи, плечевого пояса, поясничной и тазовой области.
Триггерные точки активируются при травме (резкой перегрузке), физическом переутомлении, прямом повреждении или охлаждении мышцы (особенно если она утомлена или ригидна после физической нагрузки). По-видимому, основной пусковой момент – микротравматизация заинтересованных мышц [11].
Заболевания внутренних органов (инфаркт миокарда, пептическая язва, желчнокаменная болезнь, почечная колика и др.) могут активировать триггерные точки, располагающиеся в зонах иррадиации боли. Кроме того, активация триггерных точек связана с заболеваниями суставов и позвоночника, другими триггерными точками и эмоциональным расстройством.
Латентные триггерные точки могут активироваться при длительном нахождении мышцы в сокращенном состоянии, например во время сна за счет сдавления триггерной точки в положении лежа. Инсомния тоже может усиливать боль и ригидность мышц, находящихся под влиянием триггерной точки [7].
Пораженная миофасциальными триггерными точками мышца при максимальном ее сократительном напряжении не достигает нормального усилия. Слабость мышцы вызвана центральным торможением, сформированным для защиты ее от такой степени сокращения, при которой возникает боль. Часто, не осознавая этого, больные переносят нагрузку с больной мышцы на другие [12].
После травмы большинство травмированных тканей заживает, а мышцы «обучаются» избегать боли. Активные триггерные точки развивают способность ограничивать движения своей мышцы. В результате развиваются хроническая мышечная боль, ригидность и дисфункция мышцы.
В покое и при отсутствии провоцирующих факторов активные триггерные точки могут спонтанно перейти в латентное состояние. Болевой синдром исчезает, однако случайная реактивация триггерной точки даже через несколько лет вызывает у пациента уже знакомую боль. Постоянная активность триггерной точки, не поддающаяся адекватному лечению, дает основания считать, что заболевание из фазы нервно-мышечной дисфункции перешло в дистрофическую фазу [10].
Изменениям функционального состояния мышц, связанным с миофасциальным болевым синдромом, нередко сопутствуют психологические и поведенческие нарушения, чаще депрессия.
Обследование
Пальпация необходима не только для диагностики, но и для выбора места проведения локальной терапии. В норме мышцы не содержат триггерных точек, в них нет уплотненных тяжей, они не болезненны при пальпации, не дают судорожных реакций и не отражают боль при сдавлении.
Пальпаторно триггерная точка воспринимается как ограниченное уплотнение или узелок. Несколько сливающихся узлов могут формировать тяж. Надавливание на триггерную точку вызывает острую локальную боль, сопровождающуюся вздрагиванием («симптом прыжка»), а также боль, иррадиирующую (отраженную) в отдаленную строго определенную зону. Картография зон отраженной боли подробно представлена в руководстве J. Travell и D. Simons. Отраженная боль обычно характеризуется как тупая или ноющая и может сопровождаться парестезиями в той же области и вегетативными проявлениями в виде изменения потоотделения, цвета кожи, волосяного покрова.
Следует отметить, что болевой порог при сдавлении миофасциальной триггерной точки варьируется в течение суток. Различные факторы могут усилить раздражимость триггерной точки от латентного до активного уровня. Сила сдавления, необходимая для активации латентной триггерной точки и провоцирования клинического болевого синдрома, зависит как от индивидуальных особенностей пациента (степень тренированности пораженной мышцы, различный болевой порог), так и от его состояния (физическое переутомление, обострение хронических заболеваний и др.).
Диагностика
Критерии диагностики миофасциального болевого синдрома были предложены J. Travell и D. Simons и одобрены Международной ассоциацией по изучению боли.
А. Большие критерии, включающие все пять признаков:
- жалобы на местную или региональную боль;
- пальпируемый «тугой» тяж в мышце;
- участок повышенной чувствительности в пределах «тугого» тяжа;
- характерный рисунок отраженной боли или обнаружение зон расстройств чувствительности;
- ограничение функциональной активности мышцы, имеющей триггерную точку.
Б. Малые критерии (необходим хотя бы один признак из трех):
- воспроизводимость боли или чувствительных нарушений при стимуляции триггерной точки;
- локальный судорожный ответ при пальпации триггерной точки пораженной мышцы или при проколе ее инъекционной иглой;
- уменьшение боли при растяжении мышцы, поверхностном охлаждении (хлорэтил) или введении в триггерную точку анестетика.
Диагноз «миофасциальный болевой синдром» устанавливается на основе клинического обследования и требует систематизированного подхода, включающего тщательное изучение анамнеза заболевания, целенаправленное выявление триггерных точек и обнаружение сопутствующих соматических, психологических и поведенческих нарушений.
Инструментальная диагностика
Алгезиметрия – измерение силы давления, направленной перпендикулярно исследуемой поверхности. Фиксируется порог стрессовой боли, порог отраженной боли, невозможность терпеть боль (толерантность). Метод полезен для оценки болезненности триггерной точки в динамике.
Визуализировать триггерную точку можно при ультразвуковом исследовании в В-режиме линейным датчиком. Для миофасциального болевого синдрома характерны точечные и линейные гиперэхогенные включения в соединительнотканные структуры мышцы, нарушающие непрерывность фасцикулярных линий. Эхогенность нарастает по мере увеличения степени фиброзирования. Таким образом, триггерная точка предстает негомогенной зоной, где на гипоэхогенном фоне регистрируются локальные повышения эхогенной плотности в толще мышцы. Качество изображения можно улучшить, применяя режимы тканевой гармоники и изменения цветовой палитры.
Перспективный метод для диагностики мышечных уплотнений – магнитно-резонансная эластография (комбинирование результатов магнитно-резонансной томографии с данными ультразвуковой диагностики).
Электронейрофизиологические исследования, в том числе игольчатая миография, демонстрируют неоднозначные результаты.
Дифференциальная диагностика
Миофасциальный болевой синдром необходимо дифференцировать с фибромиалгией, которая раньше описывалась как фиброзит и в 1981 г. была выделена в самостоятельное заболевание.
Серьезные затруднения вызывает дифференциальная диагностика хронического миофасциального болевого синдрома и фибромиалгии, особенно при их сочетании. При остром и хроническом миофасциальном болевом синдроме боль вызвана физической активностью и определенным движением. При фибромиалгии объем активных и пассивных движений конкретных мышц не ограничивается. При миофасциальном болевом синдроме выявляется локальная болезненность с характерной зоной отражения (референтной зоной) в мышцах, а при фибромиалгии – локальная болезненность или повышенная чувствительность в зоне пальпации. Клинически миофасциальный болевой синдром, вызываемый триггерными точками, – локальное нарушение функции мышц, а фибромиалгия – системное заболевание, проявляющееся болью в мышцах.
При конверсионных расстройствах или симуляции боли следует обратить внимание на установочное поведение больного и его эмоциональное состояние. Болезненная пальпация триггерной точки в различных мышцах может вызывать боль в определенном участке тела, не соответствующем референтным зонам.
Существуют «немиофасциальные триггерные точки», связанные с повреждениями кожи и подкожной клетчатки (кожные и рубцовые триггерные точки). Боль, отраженная от кожных триггерных точек в соседние или отдаленные участки кожи, может проявляться в виде умеренного жжения или онемения в ограниченной зоне. При этом зона боли, отраженная от кожной триггерной точки, может не совпадать с болевым паттерном, характерным для миофасциальных триггерных точек мышцы, лежащей под пораженным участком кожи. Купирование боли с помощью подкожных инъекций подтверждает немиофасциальный характер триггерных точек.
Наличие сухожильно-связочных триггерных точек в большинстве случаев обусловлено травмой и/или хронической микротравматизацией вследствие физического перенапряжения. Формирование надкостничных триггерных точек также вызвано раздражением места прикрепления связок или сухожилий (например, плечевой эпикондилит, стилоидит и др.).
С одной стороны, активные миофасциальные триггерные точки в мышцах стенки живота могут повлиять на работу внутренних органов через вегетативные волокна (соматовисцеральный эффект). С другой стороны, заболевания внутренних органов могут оказать висцеросоматический эффект – боль, отраженная от больного органа в скелетную мускулатуру, активирует в ней сателлитные триггерные точки. Миофасциальные болевые синдромы, сопровождающие висцеральную патологию, меняют картину соответствующей соматической болезни, что может значительно затруднить диагностику. После купирования обострения соматического заболевания вызванные им миофасциальные боли обычно сохраняются в течение длительного времени.
Мышечные боли при инфекционных заболеваниях носят диффузный характер и сопровождаются повышением температуры тела, головной болью, увеличением лимфоузлов.
Практически любая соматическая патология может сопровождаться миофасциальными болевыми синдромами. Болевая импульсация от пораженного висцерального органа или сустава приводит к защитному напряжению соответствующих мышц для иммобилизации сустава или создания мышечного защитного напряжения вокруг больного органа. Так, стенокардия или инфаркт миокарда нередко сопровождаются миофасциальными болями в лестничных, малой и большой грудных мышцах. При заболеваниях желудочно-кишечного тракта (например, язвенной болезни желудка), патологии почек развивается миофасциальный болевой синдром с вовлечением паравертебральных мышц. Миофасциальные болевые синдромы в мышцах тазового дна часто вызваны гинекологической патологией.
Миофасциальный болевой синдром может формироваться на фоне заболеваний суставов и позвоночника, осложняя течение основного заболевания. В этом случае основную роль в развитии боевого синдрома играют измененная поза и неправильный двигательный стереотип, свойственные больным с дорсопатией, а также рефлекторный мышечный спазм.
Лечение
При обращении пациента за помощью при выраженном болевом синдроме используются различные методики медикаментозной и физиотерапевтической коррекции. Принципы лечения миофасциальных синдромов, сформулированные J.G. Travell и D.G. Simons, актуальны и в настоящее время: обезболивание, расслабление и растяжение.
При миофасциальном болевом синдроме, так же как и при болевых ремиттирующих болевых синдромах другой этиологии, необходимо регулярно выполнять физические упражнения, направленные на растяжение мышц и поддержание осанки. Следует обращать внимание пациента на необходимость поддерживать нормальный вес, двигательную активность и высыпаться.
Больным с миофасциальными триггерными точками необходимо объяснять, что боль не связана с артритом и повреждением нервов, а исходит из мышцы. Самое главное, они должны знать, что их заболевание поддается лечению и неопасно для жизни. Эти объяснения формируют у пациентов новое отношение к боли, они начинает оптимистично смотреть в будущее, что способствует быстрейшему восстановлению функции больной мышцы.
Немедикаментозные методы
Компрессы. Горячие компрессы, наложенные на несколько минут на мышцу сразу после локального лечения (растяжение, анестезия охлаждением или местная инъекция), обычно способствуют увеличению подвижности. Кроме того, эти компрессы в значительной степени снижают болезненность мышцы, возникающую после специальной миофасциальной терапии.
Аппаратная физиотерапия. Достаточно активно воздействуют на триггерные точки методы аппаратной физиотерапии – механические колебания (35 Гц) и низкоэнергетические лазерные излучения. Показана высокая эффективность электромагнитного излучения миллиметрового диапазона от аппарата «Явь-1-7,1» и переменного магнитного поля от аппарата «Полюс-2» при различных формах болевого синдрома плеча [13]. Имеются сообщения об успешном воздействии на триггерные точки методами пунктурной лазеротерапии, фототерапии, вакуумной терапии. Есть подтверждение эффективности других физиотерапевтических методов воздействия, оказывающих обезболивающий и расслабляющий эффект: электрофореза и фонофореза анальгетиков, чрескожной электронейростимуляции, магнитной стимуляции.
Мануальная терапия. Применяются методики пассивного растяжения, ишемической компрессии (достигается при глубоком пальцевом, смешанном и вибрационном видах массажа) [10, 12].
Кинезитерапия. Для лечения миофасциального болевого синдрома практически всех скелетных мышц разработаны и успешно используются дифференцированные комплексы физических упражнений, основанные на данных клинической анатомии и физиологии.
Локальная терапия
Известны работы по воздействию на триггерные точки хлорэтилом [7], аппликациями димексида. Могут применяться трансдермальные пластыри с анестетиками, разогревающие и охлаждающие мази и гели. Основателями концепции миофасциального болевого синдрома был предложен метод «сухой иглы» – введение стерильной иглы без лечебного раствора в триггерные точки, демонстрирующий эффективность в лечении миофасциального болевого синдрома различной локализации.
Медикаментозная терапия
Получены данные о том, что инъекции 0,5%-ного раствора новокаина в дельтовидную область и область плечевого сустава, куда отражается боль, оказываются менее эффективными, чем те же самые инъекции в триггерные точки, которые вызывают эту боль [7].
Описаны новокаиново-гидрокортизоновые инфильтрации болезненных уплотнений в мышцах [14].
Представлены результаты успешного применения ботулинического токсина типа А в терапии миофасциального болевого синдрома [15].
Успешно апробировано и получило широкое распространение введение дексаметазона в триггерные зоны при болевых синдромах плечелопаточной области. В лечении миофасциального болевого синдрома не рекомендуется использовать кортикостероиды пролонгированного действия, которые оказывают токсическое действие на мышечные и нервные волокна и вызывают некроз мышц, а также повышают риск системных осложнений (артериальная гипертензия, гипергликемия, осложнения со стороны желудочно-кишечного тракта и др.).
Миорелаксанты центрального действия, например Мидокалм, реализуют эффекты на уровне окончаний периферических нервов, корешков спинного мозга (снижение патологически повышенной спинномозговой рефлекторной активности) и ствола, преимущественно на уровне каудальной области ретикулярной формации. Кроме того, имея сходство с молекулой лидокаина, Мидокалм оказывает также местноанестезирующее действие и хорошо сочетается с лидокаином. Таким образом, Мидокалм является препаратом выбора при лечении миофасциальных болевых синдромов [16–18]. Показано преимущество локальных инъекций в миофасциальные триггерные точки в сравнении с обычным внутримышечным введением [7]. Учитывая все выше перечисленное, нами предложена методика локальной инъекционной терапии препаратом Мидокалм миофасциальных болевых синдромов шейно-плечевой локализации.
Нами пролечено 62 больных, рандомизированных в три группы. Пациенты первой группы получали три инъекции Мидокалма и лидокаина в триггерные зоны с последующим назначением Мидокалма внутрь в дозе 450 мг/сут. Пациентам второй группы вводился 2%-ный лидокаин в течение пяти дней. В третьей группе пациенты получали Мидокалм в/м по 200 мг/сут с последующим пероральным приемом 450 мг/сут. Кроме того, пациенты всех групп в течение двух недель принимали ацеклофенак.
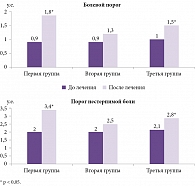
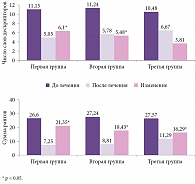
Общая эффективность лечения по данным Визуальной аналоговой шкалы, тензоальгометрии (рис. 2), Мак-Гилловскому опроснику (рис. 3), нейроортопедическому статусу оказалась выше в группе пациентов, которым Мидокалм и лидокаин вводились в триггерные зоны (78,9%), по сравнению со второй группой пациентов, получавших лидокаин (57,1%), и третьей группой пациентов, получавших Мидокалм внутримышечно (66%) [18].
Ввиду ноцицептивного характера миофасциального болевого синдрома целесообразно применение нестероидных противовоспалительных препаратов (НПВП), при выборе которых следует руководствоваться безопасностью и эффективностью. Один из наиболее эффективных НПВП, обладающих выраженным анальгетическим и противовоспалительным эффектом, – ацеклофенак (Аэртал). Ацеклофенак ингибирует оба изофермента – циклооксигеназу 1 и 2, но преимущественно циклооксигеназу 2, по механизму действия приближаясь к селективным НПВП. Кроме того, ацеклофенак ингибирует синтез таких воспалительных цитокинов, как интерлейкин 1b. Следовательно, ацеклофенак влияет и на воспаление, и на боль, что делает его препаратом выбора для купирования болей. Ацеклофенак также характеризуется более выраженной безопасностью со стороны желудочно-кишечного тракта и лучшей переносимостью по сравнению с другими НПВП.
Таким образом, при выраженном и умеренно выраженном миофасциальном болевом синдроме может быть рекомендовано назначение инъекций Мидокалма с последующим приемом внутрь препарата из группы НПВП – ацеклофенака 450 мг/сут.
V.A. Shirokov
Yekaterinburg Medical Research Center for Prophylaxis and Health Protection in Industrial Workers
Contact person: Vasily Afonasyevich Shirokov, vashirokov@gmail.com
The brief historical references concerning the stages of the myofascial pain syndrome researches are provided. The issues of etiology and clinic of myofascial pain syndrome are on consideration. The approaches to the instrumental diagnosis of myofascial pain and as well the principles of myofascial pain syndromes treatment, including drug therapy with non-steroidal anti-inflammatory drugs and muscle relaxants are discussed.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.