Неврологические осложнения COVID-19. XVII Ежегодная междисциплинарная конференция с международным участием «Вейновские чтения»
- Аннотация
- Статья
- Ссылки

Ведение пациентов с неврологическими нарушениями в условиях пандемии характеризуется рядом особенностей, обусловленных постоянным обновлением информации о коронавирусной инфекции и реабилитации больных, необходимостью защиты от контаминации, потребностью в разработке программ помощи пациентам после COVID-19 и сборе данных об эпидемиологии инвалидности среди перенесших коронавирусную инфекцию.
То, что инфекция COVID-19 может сопровождаться неврологическими симптомами и коррелировать с более тяжелым течением, изначально было продемонстрировано в ретроспективном исследовании L. Mao и соавт. (2020) с участием 215 больных COVID-19 из г. Ухань1. В исследовании неврологическая манифестация имела место в 36,4% случаев. Дальнейшее изучение предполагаемых механизмов, лежащих в основе неврологических последствий COVID-19, выявило три основных состояния: первичное повреждение нервной системы, параинфекционные неврологические заболевания, уязвимость пациентов с неврологическими заболеваниями к COVID-192.
Потенциально вирус SARS-CоV-2 способен проникать в нервную систему несколькими путями: с помощью транссинаптического переноса от больных нейронов здоровым, через обонятельный нерв, за счет инфицирования эндотелия сосудов или миграции зараженных лейкоцитов через гематоэнцефалический барьер (ГЭБ)3.
Вероятно, тяжелое течение коронавирусной инфекции связано с тем, что вирус SARS-CоV-2 не только воздействует на респираторный тракт, но и проникает в центральную нервную систему, вызывая неврологические расстройства.
Необходимо отметить, что нейроинвазивная склонность вирусов семейства Coronaviridae продемонстрирована в ряде экспериментальных исследований 2004–2018 гг. Так, показано, что вирусы этого семейства вначале проникают через периферические нервные окончания, а затем получают доступ к центральной нервной системе по синапс-связанному маршруту.
В экспериментальной работе 2008 г. при интраназальном введении вирусы SARS-CоV и MERS-CoV проникали в ткани головного мозга через обонятельные нервы либо гематогенным путем через эндотелиальные клетки ГЭБ, оказывая нейротропное действие. В настоящее время именно с этим механизмом связывают потенциальное прямое влияние COVID-19.
Обонятельная дисфункция наблюдается у более чем 90% пациентов с коронавирусной инфекцией. M.K. Galougahi и соавт. (2020) описали случай изолированной аносмии у пациента с COVID-19 без признаков застоя в обонятельных областях. То есть анатомические изменения, которые мог вызвать вирус SARS-CоV-2, отсутствовали. Исследователи пришли к заключению, что нарушения обоняния скорее всего обусловлены функциональными изменениями, произошедшими под воздействием вируса4.
Позднее было установлено, что вирус SARS-CоV-2 присутствует в нейронах обонятельной слизистой оболочки у большинства лиц, умерших от COVID-19. При анализе образцов ткани, взятых у скончавшихся от коронавирусной инфекции пациентов, вирусная РНК в обонятельной области обнаруживалась в 20 из 30 случаев.
Установлено, что S-белок шипов вируса способен «открывать» ГЭБ. Инфицирование клетки происходит за счет связывания спайкового белка вируса и рецептора ангиотензинпревращающего фермента 2 (АПФ2). В исследовании T.P. Buzhdygan и соавт. (2020) экспрессия АПФ2 обнаруживалась в различных сосудах лобной коры разного размера и была повышена в случае гипертонии и деменции5. Кроме того, экспрессия АПФ2 выявлена в первичных микрососудистых эндотелиальных клетках головного мозга.
Спайковые белки SARS-CоV-2 вызывают провоспалительную реакцию на эндотелиальных клетках головного мозга, что может приводить к изменению состояния функции ГЭБ. Подобное прямое влияние спайковых белков вируса на эндотелиальные клетки головного мозга во многом объясняет неврологические последствия у больных COVID-19.
Развитию неврологических симптомов на фоне COVID-19 способствует вызванный коронавирусной инфекцией синдром избыточного воспалительного ответа. Он сопровождается полиорганной недостаточностью, иммунным повреждением на нейронном уровне, синдромом массового высвобождения цитокинов, нарушением проницаемости сосудов, коагуляцией и повреждением проницаемости ГЭБ.
К настоящему моменту накоплен клинический опыт по выявлению неврологических нарушений у больных COVID-19 разного возраста6. На фоне коронавирусной инфекции могут развиваться и прогрессировать параинфекционные неврологические заболевания, такие как острая некротическая энцефалопатия, острые менингиты и менингоэнцефалиты, синдром Миллера – Фишера, острые изменения демиелинизирующего характера в головном и спинном мозге, различные варианты синдрома Гийена – Барре.
Необходимо учитывать, что многие пациенты с неврологическими заболеваниями особенно уязвимы к COVID-19 и его последствиям. Речь идет о пациентах с дыхательной недостаточностью в силу нервно-мышечной слабости или скелетно-мышечных ограничений, больных, перенесших инсульт, пациентах, получающих иммуномодулирующую и иммуносупрессивную терапию, пожилых лицах с хронической ишемией мозга и энцефалопатией различной степени.
Особого внимания заслуживают пациенты с инсультом в анамнезе в силу высокого риска заболевания и развития осложнений при COVID-19. У таких больных на фоне коронавирусной инфекции существенно повышается риск развития сердечно-сосудистых событий вплоть до летального исхода.
T.-Y. Xiong и соавт. установили, что даже у молодых людей без факторов риска при COVID-19 прокоагулянтное влияние системного воспаления приводит к вирусному повреждению миокарда и развитию кардиоэмболического инсульта7. Следовательно, COVID-19 увеличивает риск возникновения инсульта у молодых людей.
Какие отдаленные последствия могут возникнуть у пациентов с инсультом, перенесших коронавирусную инфекцию? Прежде всего может развиться синдром «после интенсивной терапии», или ПИТ-синдром. Кроме того, после длительного пребывания в реанимации (до трех недель) не исключено появление неврологических симптомов, таких как когнитивные нарушения (память, внимание, планирование, управление функциями), аффективные расстройства (депрессия, тревога, посттравматический синдром), физические нарушения (астения, мышечная слабость, одышка, снижение толерантности к нагрузкам).
Сегодня актуальна проблема логистики таких пациентов после завершения острого периода и их реабилитации. Существуют общие рекомендации по медицинской реабилитации в условиях пандемии COVID-19. Предполагается, что у пациентов, перенесших COVID-19 и находившихся на искусственной вентиляции легких в условиях реанимации, имеет место риск развития ПИТ-синдрома. Такие больные нуждаются в ранней реабилитации. Пациенты, перенесшие коронавирусную инфекцию в легкой форме, при условии полного восстановления могут находиться под амбулаторным наблюдением. Вопрос готовности системы медицинской помощи выздоравливающим после COVID-19 остается открытым.
Как показали результаты британского исследования, коронавирусная инфекция влечет за собой когнитивные осложнения8. Согласно результатам опроса с участием свыше 84 тыс. британцев, у перенесших COVID-19 отмечалось нарушение когнитивных функций в виде ухудшения внимания, снижения способности к семантическому решению проблем. После коронавирусной инфекции нередко развиваются эмоциональная лабильность, плаксивость, депрессия.
Даже после коронавирусной инфекции, перенесенной в легкой форме, возможны последствия в виде апатии, общей слабости, ослабленного иммунитета, сердцебиения и одышки при умеренной физической нагрузке, головной боли, головокружения и др. После COVID-19 в тяжелой форме наблюдаются дыхательная недостаточность, нарушение работы печени и почек, повреждение миокарда.
В настоящее время публикуются различные рекомендации по медицинской реабилитации пациентов с пневмонией, ассоциированной с COVID-19. Особого внимания заслуживает комплексная программа качества жизни, адаптации и реабилитации пациентов среднего и старшего возраста в период пандемии COVID-19, разработанная в 2020 г. специалистами Витебского медицинского университета. Она включает клиническое сопровождение лиц старшего возраста во время социальной изоляции, консультирование в формате онлайн по адаптации и реабилитации после коронавирусной пневмонии, создание проекта «Поможем друг другу восстановиться после перенесенных пневмоний». Второе направление – медицинская реабилитация пациентов после перенесенной инфекции COVID-19 с использованием компонентов гипобарической барокамерной адаптации (ГБА) и препарата Цитофлавин.
Комплексный препарат Цитофлавин состоит из четырех компонентов: янтарной кислоты (эндогенный, энергосинтезирующий субстрат цикла Кребса), никотинамида (кофермент, активирующий ферменты цикла Кребса), рибофлавина (кофермент, входящий в состав дегидрогеназ цикла Кребса) и инозина (предшественник АТФ, готовый источник энергии для запуска гликолиза). Эффекты Цитофлавина обусловлены взаимопотенцирующим действием комбинации компонентов. Применение Цитофлавина при неврологических заболеваниях имеет высокий уровень доказательности (IA). Не случайно Цитофлавин включен в стандарты специализированной медицинской помощи при различных типах острого нарушения мозгового кровообращения.
Недавно опубликованные результаты научно-исследовательской работы по оценке перспективы применения сукцинатов при тяжелом течении новой коронавирусной инфекции показали, что Цитофлавин увеличивает потребление и утилизацию глюкозы и кислорода за счет активации аэробного и анаэробного окисления, что стабилизирует энергетический потенциал нейронов в условиях ишемии9.
В проспективное сравнительное открытое исследование по оценке нейроцитопротективной терапии с использованием препарата Цитофлавин были включены 1450 пациентов, перенесших инфаркт головного мозга и рандомизированных на группу терапии Цитофлавином 10 мл/сут и группу базисной терапии10.
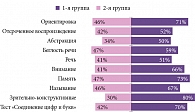
Динамика когнитивных функций по шкале MoCA показала более выраженное улучшение выполнения зрительно-конструктивных навыков, памяти и ориентации у пациентов группы терапии Цитофлавином по сравнению с группой базисной терапии. Полученные результаты позволили сделать вывод, что Цитофлавин способствует повышению эффективности реабилитации пациентов, нормализации когнитивных функций, улучшению психоэмоционального состояния (рис. 1).
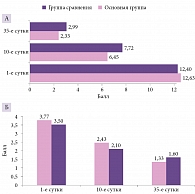
В другом исследовании продемонстрировано мультимодальное действие Цитофлавина при остром ишемическом инсульте на фоне метаболического синдрома. Всем больным проводилась стандартная базисная терапия, направленная на коррекцию гемодинамики, реологических свойств крови, профилактику осложнений инсульта. В основной группе дополнительно назначали Цитофлавин: первые десять дней внутривенно капельно по 20 мл два раза в сутки, на 11–35-е сутки – по две таблетки два раза в день. Пациенты группы сравнения получали пирацетам: десять дней внутривенно капельно по 30 мл два раза в день, на 11–35-е сутки – по две капсулы (800 мг) два раза в день. При использовании Цитофлавина отмечались уменьшение очага ишемического поражения головного мозга, улучшение неврологического статуса и когнитивных функций пациентов и, как следствие, более раннее восстановление способности к самообслуживанию (рис. 2)11.
Как уже отмечалось, применение курса ГБА с Цитофлавином на амбулаторном и домашнем этапах реабилитации пациентов после пневмонии на фоне COVID-19 является одной из составляющих программы, разработанной белорусскими коллегами. Для объективизации изменения состояния пациентов используются различные шкалы (проба Штанге, шкалы Шульте, ручная динамометрия, оценка качества по опроснику EQ-5D, госпитальная шкала тревожности и депрессии и др.). Оценка проводится до курса, через десять дней и три месяца наблюдений. Уже получены результаты, демонстрирующие, что использование Цитофлавина в комплексе с ГБА способствует улучшению функции дыхания, увеличению силы рук, повышению качества жизни и повседневной активности пациентов после перенесенной пневмонии на фоне COVID-19.
Показано, что назначение препарата Цитофлавин по схеме две таблетки два раза в день в течение 25 дней ассоциируется с усилением эффекта ГБА после перенесенной пневмонии COVID-19 на амбулаторном этапе медицинской реабилитации. Результат клинически значимо проявляется по окончании 25-дневного курса лечения и сохраняется в течение трех месяцев.
Авторы сделали вывод, что препарат Цитофлавин рационально включать в комплексную программу реабилитации с учетом клинической симптоматики пациента12.
Большинством исследователей оптимальной признана ступенчатая схема назначения Цитофлавина при цереброваскулярных заболеваниях и их последствиях: в остром периоде предусмотрен парентеральный прием в дозе 20–40 мл/сут в течение десяти дней, в периоде ранней реабилитации – парентеральный прием в дозе 10 мл/сут в течение десяти дней, в периоде поздней реабилитации – пероральный прием по две таблетки два раза в сутки 25 дней. Повторный курс Цитофлавина проводят через месяц после его последнего приема.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.