Опыт применения алимемазина в терапии соматоформного расстройства с картиной глоссалгии (синдрома «горящего рта»): психоневрологические и дерматологические аспекты
- Аннотация
- Статья
- Ссылки
- English
Цель исследования – оценка эффективности амбулаторного лечения алимемазином при СФР в форме ГС как общая, так и сравнительная: при СФР без дерматологической патологии и при сочетании с КПЛ полости рта.
Материал и методы. Пролечено 36 пациентов с СФР, распределенных в две группы: 1) ГС по типу классического СФР (n = 25); 2) ГС с сочетанным КПЛ (n = 11). Алимемазин (таблетки 5 мг) назначали в течение 12 недель в дозе 2,5–10 мг/сут, при сочетании с КПЛ – в комбинации с дерматотропной терапией. Клиническое интервью, основанное на критериях МКБ-10 для СФР (F45), дополнялось психометрическими инструментами – визуальная аналоговая шкала боли (ВАШ), шкала самооценки тревоги (GAD-2) и общего клинического впечатления (CGI-S).
Результаты. В общей выборке полной редукции симптомов по CGI-S достигли 50% (n = 18), частичной редукции – 41,6% (n = 15), а нечувствительны к психофармакотерапии оказались 8,3% (n = 3) пациентов. Интенсивность ощущений в полости рта по ВАШ снизилась с 6,4 до 2,7 балла, а тревоги по GAD-2 – с 3,8 до 2,3 балла (p < 0,05).
Полная редукция симптоматики отмечена у 60% (n = 15) больных при ГС по типу классического СФР в сравнении с 27,3% (n = 3) при ГС с сочетанным КПЛ; частичная редукция – у 28,0% (n = 7) в сравнении с 72,7% (n = 8) соответственно; нонреспондеры выявлены только при классическом СФР (p < 0,05). При ГС по типу классического СФР отмечалось статистически значимо более выраженное снижение боли по ВАШ (4,0 ± 1,2 в сравнении с 2,9 ± 0,7 балла, p < 0,05) и тревоги по GAD-2 (2,0 ± 0,2 в сравнении с 1,7 ± 0,1 балла, p < 0,05). Нежелательные явления были преходящими, не требовали отмены препарата и обходились самостоятельно (утренняя сонливость – 20%, n = 6), либо после снижения дозы (сухость во рту/ запор/синусовая тахикардия – 13,3%, n = 4).
Заключение. Алимемазин при ГС эффективен и безопасен. При амплификации симптомов ГС вследствие СФР при КПЛ, несмотря на дерматологическое лечение, эффективность терапии ниже.
Цель исследования – оценка эффективности амбулаторного лечения алимемазином при СФР в форме ГС как общая, так и сравнительная: при СФР без дерматологической патологии и при сочетании с КПЛ полости рта.
Материал и методы. Пролечено 36 пациентов с СФР, распределенных в две группы: 1) ГС по типу классического СФР (n = 25); 2) ГС с сочетанным КПЛ (n = 11). Алимемазин (таблетки 5 мг) назначали в течение 12 недель в дозе 2,5–10 мг/сут, при сочетании с КПЛ – в комбинации с дерматотропной терапией. Клиническое интервью, основанное на критериях МКБ-10 для СФР (F45), дополнялось психометрическими инструментами – визуальная аналоговая шкала боли (ВАШ), шкала самооценки тревоги (GAD-2) и общего клинического впечатления (CGI-S).
Результаты. В общей выборке полной редукции симптомов по CGI-S достигли 50% (n = 18), частичной редукции – 41,6% (n = 15), а нечувствительны к психофармакотерапии оказались 8,3% (n = 3) пациентов. Интенсивность ощущений в полости рта по ВАШ снизилась с 6,4 до 2,7 балла, а тревоги по GAD-2 – с 3,8 до 2,3 балла (p < 0,05).
Полная редукция симптоматики отмечена у 60% (n = 15) больных при ГС по типу классического СФР в сравнении с 27,3% (n = 3) при ГС с сочетанным КПЛ; частичная редукция – у 28,0% (n = 7) в сравнении с 72,7% (n = 8) соответственно; нонреспондеры выявлены только при классическом СФР (p < 0,05). При ГС по типу классического СФР отмечалось статистически значимо более выраженное снижение боли по ВАШ (4,0 ± 1,2 в сравнении с 2,9 ± 0,7 балла, p < 0,05) и тревоги по GAD-2 (2,0 ± 0,2 в сравнении с 1,7 ± 0,1 балла, p < 0,05). Нежелательные явления были преходящими, не требовали отмены препарата и обходились самостоятельно (утренняя сонливость – 20%, n = 6), либо после снижения дозы (сухость во рту/ запор/синусовая тахикардия – 13,3%, n = 4).
Заключение. Алимемазин при ГС эффективен и безопасен. При амплификации симптомов ГС вследствие СФР при КПЛ, несмотря на дерматологическое лечение, эффективность терапии ниже.
Введение
Глоссалгический синдром, глоссодиния, глоссопироз или синдром «горящего рта» (burning mouth syndrome) – биопсихосоциальное расстройство, имитирующее реальное поражение слизистой полости рта (в частности, языка), проявляющееся неприятными ощущениями в полости рта по типу боли, зуда и жжения, периодически сопровождающимися сухостью во рту и/или изменениями вкуса [1]. Согласно критериям международной ассоциации по изучению боли (IASP), для постановки диагноза «глоссалгия» проявления заболевания должны длиться не меньше 4–6 месяцев ежедневно, не менее двух часов в день [2]. В зависимости от используемых диагностических критериев распространенность глоссалгии колеблется от 0,7 до 15% [3]. Глоссалгией чаще страдают женщины (гендерное соотношение – 7 : 2,5), в основном в период менопаузы (средний возраст – 59,4 года), с большой долей женщин в возрасте 70–79 лет [4]. Установлено, что глоссалгия приводит к выраженному снижению качества жизни и значительной дезадаптации [5].
В настоящее время большинство исследователей рассматривают обсуждаемое расстройство как полиэтиологическое, вызываемое комплексом причин, включающих взаимодействие между биологическими (нейрофизиологическими механизмами), локальными, системными и психологическими факторами.
С учетом локальности основных жалоб, ограниченных ротовой полостью с проекцией ощущений на слизистую оболочку, а также болевого характера доминирующих симптомов больные глоссалгией имеют тенденцию накапливаться в стоматологической, гастроэнтерологической, дерматологической и неврологической практике соответственно. С указанной особенностью связана актуальность междисциплинарных исследований психопатологических особенностей, дифференциального диагноза и лечения глоссалгического синдрома психиатрами/психотерапевтами во взаимодействии с представителями вышеперечисленных специальностей [6].
С психопатологических позиций значительная часть случаев глоссалгического синдрома может быть квалифицирована в пределах группы соматоформных расстройств (СФР). В современных классификациях СФР, выделенные в МКБ-10 и DSM-III/IV-TR, заменили рубрики, представленные «синдромом телесного дистресса» (МКБ-11) либо «расстройством с соматическими симптомами» (DSM-5-TR). Согласно соответствующим дефинициям, основным признаком перечисленных нарушений является постоянное настойчивое предъявление псевдосоматических жалоб при отсутствии реального соматического заболевания либо несоответствие жалоб реально имеющейся соматической патологии, которая не раскрывает природы и степени выраженности симптомов или страдания пациента.
В пользу трактовки глоссалгии как СФР наряду с соответствием состояния диагностическим критериями СФР, согласно DSM и/или МКБ, также приводится ряд дополнительных соображений. Так, в исследовании H.M. Van der Ploeg и соавт. [7] сообщается о более высокой частоте соматизированных реакций у пациентов с глоссалгией. Кроме того, некоторые исследователи указывают на высокую (96,1%) встречаемость соматизированных расстройств вне полости рта у пациентов с глоссалгией, среди которых наблюдаются болевые синдромы в других областях тела, псевдоаллергический ринит, псевдоневрологическая симптоматика (в частности, парестезии), гастроинтестинальные жалобы (синдром раздраженного кишечника), а также гипервентиляционный синдром [8]. Сходство глоссалгии и соматоформных расстройств, по мнению некоторых авторов [9], подтверждается, например, сопоставимой распространенностью тревоги и депрессии у пациентов с глоссалгией и другими соматоформными расстройствами, в т.ч. хроническим болевым расстройством.
Клинические проявления глоссалгии представлены не только симптомами в пределах ротовой полости, но и экстраоральными проявлениями. Спектр патологических телесных сенсаций варьирует от легкого чувства стянутости, покалывания, зуда, ощущения налета на слизистой рта до тяжелых хронических болевых ощущений, распространяющихся в подлежащие ткани. Ощущения локализуются в основном на языке, однако могут охватывать всю полость рта, включая слизистую щек, десен, мягкое и твердое небо. Возможна пенетрация симптомов и вглубь тела языка. Помимо этого, могут отмечаться сопутствующие ощущениям в ротовой полости симптомы иной локализации: головные боли, головокружения, боли в области височно-нижнечелюстного сустава, а также повышенная чувствительность и болезненность шеи, плеч, верхней части груди [10].
Согласно данным собственных исследований, синдром глоссалгии по типу соматоформного расстройства включает конверсионный и тревожно-фобический варианты, отличающиеся как характеристикой ощущений, так и ассоциированных с ними идеаторных феноменов [11].
При конверсионном варианте ощущения в ротовой полости представлены гетерономными сенсациями – истероалгиями и телесными фантазиями («жжение как от кипятка», «покалывание тысяч иголок» и пр.), локализация и интенсивность которых изменчивы, а сами телесные сенсации поверхностны (проекция ограничивается слизистой) и не распространяются в глубину подлежащей мышечной или костной ткани ротовой полости, а также не генерализуются – не переходят на другие области тела – кожного покрова/слизистые либо на внутренние органы. Ипохондрические идеаторные феномены, производные от истероалгий и телесных фантазий, представлены нарушениями круга истероипохондрии. Тревога о здоровье приобретает драматизированную окраску и ассоциирована с манипулятивным поведением. Интенсивность сенсаций и их влияние на повседневную активность значительно преувеличиваются. При переключении активного внимания на значимые для больных виды деятельности (прежде всего, рекреационную активность) тревога, как и коэнестезиопатические расстройства, либо существенно ослабевает, либо вовсе редуцируется, что соотносится с относительно сохранной профессиональной и социальной адаптацией больных.
При тревожно-фобическом варианте синдрома глоссалгии сенсации соответствуют клинической картине невротических коэнестезиопатий при тревожно-ипохондрических состояниях, и в отличие от истералгий при истерическом варианте гомономны («стягивание», «напряжение», «сухость слизистой»), имеют постоянную локализацию в пределах полости рта, сопровождаются объективизируемыми локальными явлениями соматоформной дисфункции вегетативной нервной системы (отечность, ксеростомия, дисгевзия, изменение консистенции – «загущение» – слюны и пр.). Идеаторные ипохондрические феномены, производные от подобных комплексных коэнестезиопатий, носят характер невротической ипохондрии. Свойственно тревожно-ипохондрическое самонаблюдение – сосредоточенность на патологических ощущениях и пальпируемых/визуализируемых «изменениях слизистой» с тщательной регистрацией малейших признаков их прогрессирования. Ипохондрические опасения соотносимы с явлениями «катастрофизации» (дезадаптивного когнитивного стиля, характеризующегося необоснованным ожиданием развития негативных событий в будущем – здесь применительно к собственному здоровью) в связи с коэнестезиопатиями и имеют характер «тревоги вперед» – страх распространения ощущений на всю поверхность слизистой полости рта, слизистые экстраоральной локализации, кожу. При этом в большинстве случаев характерны опасения онкологического характера патологии (канцерофобия).
В отличие от классического понимания глоссалгии как заболевания, проявляющегося исключительно неприятными ощущениями в полости рта при здоровой слизистой, некоторые авторы также указывают на возможность возникновения сходной с симптоматикой глоссалгии боли и жжения в полости рта при красном плоском лишае и других эрозивно-язвенных поражениях слизистой полости рта [12]. Красный плоский лишай – широко распространенное хроническое воспалительное заболевание слизистой оболочки полости рта, которое определяется как Т-клеточная воспалительная реакция, основанная на различных гипотетических иммунопатогенезах, связанных с антигенсвязывающими и неспецифическими механизмами, аутоиммунным ответом и гуморальным иммунитетом [13]. При КПЛ слизистой может наблюдаться плотный белый налет в зоне смыкания зубов и на боковых поверхностях языка, а также усиление субъективных ощущений на слизистой – появление чувства сухости и стянутости, не сопровождающееся при этом болью [14]. При этом некоторыми авторами подчеркивалось свойство слизистой полости рта реагировать образованием высыпаний на воздействие психического стресса, что позволило отнести КПЛ слизистой к ряду психосоматических заболеваний [15].
Необходимо подчеркнуть, что наличие КПЛ в картине глоссалгии не обязательно противоречит диагнозу СФР, поскольку возможна амплификация проявлений соматической (здесь – дерматологической) патологии из-за симптомов СФР (здесь – перекрывающихся патологических ощущений на поверхности слизистой рта). В психосоматической медицине такие состояния принято трактовать как относящиеся к сочетанным (имплицированным) психопатологически-соматическим расстройствам (ипохондрия cum materia).
Проблема терапии глоссалгического синдрома остается актуальной, несмотря на имеющиеся данные относительно эффективности доступных методов лечения (местное и системное применение бензодиазепиновых транквилизаторов, антидепрессанты, антипсихотики, ЭСТ, ТМС, психотерапия), приводимых в систематических обзорах и метаанализах [16]. Так, доля пациентов без ответа на терапию составляет 28,6%, а снижение интенсивности боли удается добиться лишь у 30% пациентов [17]. По данным литературы, лишь 3,7% пациентов достигают полной ремиссии, у 28% больных в течение пяти лет фиксируется лишь умеренное улучшение [18], а длительные (более полугода) ремиссии наблюдаются лишь у 21% больных [19]. Кроме того, в доступных исследованиях, как правило, не обсуждаются нюансы терапии глоссалгического синдрома в зависимости от дерматологического статуса, например в условиях коморбидного КПЛ (патология cum materia), хотя, вероятно, стратегии и эффективность фармакотерапии при вариантах синдрома с наличием или отсутствием КПЛ различны.
Цель исследования – оценка эффективности фармакотерапии алимемазином (таблетки 5 мг) в комбинации с дерматотропным лечением (системного и местного действия) у пациентов с СФР в форме глоссалгического синдрома в общей группе и сравнительная в двух группах (у пациентов с СФР при отсутствии диагностированной дерматологической патологии и с СФР при сочетанном КПЛ полости рта) в условиях амбулаторной практики.
Обоснование выбора алимемазина для терапии глосссалгического синдрома определялось данными доступных публикаций о рецепторном профиле и клинических мишенях препарата. Алимемазин отличается высоким аффинитетом к центральным H1-рецепторам головного мозга, что обуславливает его выраженное гипнотическое действие [21] и позволяет использовать для коррекции инсомнии [22], часто ассоциированной с синдромом глоссалгии [23]. Также аффинитет к H1-гистаминовым рецепторам определяет эффективность алимемазина в качестве антигистаминного (противоаллергического, противозудного, противоотечного) средства. Препарат обладает слабой D2-блокирующей, умеренной α1-адреноблокирующей, М-холиноблокирующей и сильной антисеротониновой (5-HT2A и 5-HT2C-блокирующей) активностью. Необходимо отметить, что вследствие невыраженной блокады D2-рецепторов достигается лишь слабое (умеренное) антипсихотическое действие, развивающееся в значительных дозах. Этим обусловлено использование алимемазина не столько в качестве антипсихотического средства (низкопотентный антипсихотик), сколько для терапии широкого круга расстройств пограничного уровня. С М-холинолитическим эффектом связаны выраженное спазмолитическое и противокашлевое действие. Вследствие того, что алимемазин значительно блокирует 5-HT2A-рецепторы и относительно слабо D2-дофаминовые рецепторы, препарат крайне редко вызывает экстрапирамидные симптомы. Также благодаря своеобразному рецепторному профилю алимемазина (большей блокадой пресинаптических α2-адренорецепторов, чем постсинаптических α1-адренорецепторов), препарат обладает антидепрессивным действием, что обусловлено усилением выделения моноаминов (норадреналина и серотонина) в синаптическую щель [24]. Также в механизме антидепрессивного действия алимемазина играет роль сильная «антисеротониновая» 5-HT2A и 5-HT2C-блокирующая активность и свойства 5-HT1A парциального агониста [25]. Кроме того, у алимемазина присутствует 5-HT6 и 5-HT7-блокирующая активность, которая способствует антидепрессивным, анксиолитическим и анальгетическим эффектам [26].
Алимемазин широко используется в общей медицинской практике благодаря эффективности в отношении разнообразных телесных сенсаций, в т.ч. функциональной природы, а также тревожной симптоматики, вегетативной дисфункции и нарушений сна (бессонницы). Так, в дерматологии алимемазин нашел применение как противозудное средство [27], в гинекологической практике используется для лечения хронических тазовых болей [28], в гастроэнтерологии – синдрома раздраженного кишечника [29], в кардиологии – «психогенной кардиалгии» [30], а в неврологии – для коррекции «вегетативной» симптоматики, то есть проявлений соматизации и соматоформной вегетативной дисфункции [31].
Материал и методы
Исходя из выше приведенных соображений, в выборку собственного исследования были включены 36 пациентов (31 женщина и пятеро мужчин) общей выборки с СФР (F45 по МКБ-10), разделенных на две группы. Первая группа (n = 25, из них 23 женщины) – пациенты с глоссалгическим синдром по типу классического СФР с ипохондрическими симптомами, протекающими без диагностированной соматической патологии (sine materia). Вторая группа (n = 11, из них девять женщин) – пациенты с глоссалгическим синдром, коморбидным КПЛ, то есть СФР cum materia.
У всех 36 пациентов с глоссалгическим синдромом требовалось назначение психофармакотерапии. В процессе психофармакотерапии СФР и глоссалгического синдрома должен соблюдаться принцип соотношения эффективности и безопасности, в связи с чем с учетом индивидуальной переносимости была проведена титрация дозы алимемазина от минимальных стартовых (1,25 мг/сут) с «шагом» добавления по 1,25–2,5 мг через три-четыре дня до максимальных переносимых и минимально эффективных доз. Исходно препарат назначали на ночь, далее по необходимости дозировку повышали и добавляли сначала дневные приемы, затем и утренний. Кроме этого, в случае необходимости было предусмотрено добавление транквилизаторов (бромдигидрохлорфенилбензодиазепин или тофизопам). В качестве дерматотропной терапии КПЛ использовали как системное, так и местное лечение согласно российским клиническим рекомендациям [34]. Применяли антигистаминные средства (клемастин 1 мг внутрь, ежедневно, два раза в сутки, продолжительностью 10–14 дней), обезболивающие и ранозаживляющие средства (алоэ древовидного листья; линимент – два раза в сутки наружно на очаги поражения; лидокаин и ромашки аптечной экстракт цветов – гель-полоску длиной 0,5 см наносили на болезненные или воспаленные участки слизистой оболочки полости рта и втирали легкими массирующими движениями два раза в день). Терапию проводили в течение 12 недель.
Клинико-психометрическую оценку состояния пациентов осуществляли на первом визите, а эффективность терапии оценивали каждые четыре недели: на четвертой, восьмой неделях и на заключительном визите – на 12-ой неделе терапии. На первом визите для верификации диагноза проводили клиническое интервью, основанное на диагностических критериях МКБ-10 для СФР. Диагноз сопутствующего кожного заболевания (КПЛ) исключали/подтверждали в результате консультации врача-дерматолога. На первом и всех последующих визитах (четвертая, восьмая, 12-ая недели) пациенты заполняли психометрические шкалы: визуальную аналоговую шкалу оценки боли (ВАШ) и шкалу самооценки выраженности тревоги GAD-2 (Generalized Anxiety Disorder 2-item). Шкалу общего клинического впечатления CGI-S (Clinical global impression, severity) заполнял врач-исследователь (П.Г. Юзбашян) на первом и всех последующих визитах (четвертая, восьмая, 12-ая недели).
Оценку безопасности психофармакотерапии проводили у всех пациентов и на всех этапах лечения с помощью регистрации сообщаемых нежелательных явлений, без лабораторной их верификации, что было обусловлено натуралистическим дизайном исследования, проводившимся в условиях амбулаторной дерматологической практики, не предполагавшей дополнительных обследований при ведении больных с глоссалгией и/или КПЛ, а также наличием данных о высокой безопасности алимемазина в крупных исследованиях в общемедицинской практике [32, 33].
Информированное добровольное согласие на лечение было получено в 100% случаев. Отказов от терапии зафиксировано не было. Все 36 больных завершили двенадцатинедельный курс терапии алимемазином. Статистический анализ проведен у всех 36 пациентов согласно назначенному лечению (Intent-to-treat, ITT) и в популяции безопасности, фактически совпавшей с популяцией ITT. Комбинация восходящего и гибкого титрования дозы с ее снижением в случае возникновения побочных явлений позволяла индивидуально подобрать адекватную дозу препарата и минимизировать не только побочные явления начала терапии (преходящую сонливость), но и нежелательные явления, связанные с дальнейшим повышением дозы на четвертой и восьмой неделях (сухость во рту, запор, синусовая тахикардия), что способствовало сохранению комплаентности пациентов.
Статистическую обработку данных проводили с применением программы SPSS 27.0, проверку данных на нормальность распределения – с помощью критерия Колмогорова – Смирнова. Для сравнения результатов терапии в общей выборке до и после лечения использовали критерий Вилкоксона для независимых (несвязанных) выборок, для сопоставления результатов терапии в двух группах исследования – непараметрические критерии: Манна – Уитни (для количественных данных – баллы по ВАШ и шкале GAD-2) и критерий χ2 Пирсона (для качественных данных – доли респондеров по CGI-S). Статистически значимыми считались различия при p < 0,05.
Результаты
Средний возраст больных общей выборки составил 61,5 ± 13,5 года; средний возраст дебюта глоссалгического синдрома – 59,1 ± 12,8 года). Средний возраст пациентов в группе с глосссалгическим синдромом sine materia составил 70,3 ± 11,7 года, длительность заболевания – 3,13 ± 4,3 года; в группе cum materia средний возраст –59,5 ± 13,5 года, длительность заболевания – 4,3 ± 1,9 года.
Средняя суточная доза у всех 36 пациентов при применении алимемазина в период терапии в течение 12 недель составила 5,7 мг/сут, большинство пациентов (n = 25) принимали 5 мг/сут, семь пациентов – в дозе 10 мг/сут и четыре пациента – 2,5 мг/сут. Средняя суточная доза у пациентов в первой группе – 4,8 мг/сут (20 пациентов 5 мг/сут; один пациент 10 мг/сут; четыре пациента 2,5 мг/сут) и во второй группе – 7,7 мг/сут (шесть пациентов 10 мг/сут; пять пациентов 5 мг/сут). В результате терапии «малым» нейролептиком алимемазином больных глоссалгическим синдромом в общей выборке (n = 36) исчезновение всех патологических ощущений в полости рта и ассоциированных идеаторных ипохондрических феноменов, то есть полной редукции симптомов (полные респондеры, достигшие ремиссии), удалось добиться в половине случаев у 18 (50%) пациентов. Еще у 15 (41,6%) пациентов отмечалась частичная редукция ощущений – снижение интенсивности и длительности сенсаций, а также облегчение сопряженной «тревоги о здоровье» (частичные респондеры, ответившие на терапию – более 50% улучшения по шкале CGI-S). И только 3 (8,3%) пациента с глоссалгическим синдромом оказались нечувствительными к психофармакотерапии алимемазином (нонреспондеры).
Кроме того, для объективизации результатов терапии было проведено сравнение показателей интенсивности патологических ощущений по ВАШ до и после лечения. Снижение интенсивности ощущений по ВАШ составило 3,7 ± 1,1 балла (значение до лечения – 6,4 балла, после – 2,7; p < 0,05). Для оценки динамики ипохондрической тревоги в результате терапии была использована шкала GAD-2. Суммарно по двум группам различия до и после лечения по данной шкале составили 1,5 балла (значение до лечения – 3,8 балла, после – 2,3; статистически значимы при p < 0,05).
При дифференцированной оценке эффективности терапии глоссалгического синдрома sine materia и cum materia алимемазином были обнаружены существенные различия в ответе на лечение.
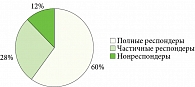
При терапии глоссалгического синдрома sine materia (классическое СФР без КПЛ, 25 пациентов) полная редукция ощущений в полости рта, а также ассоциированных с сенсациями ипохондрических феноменов наблюдалась в 60% случаев (15 пациентов) – полные респондеры. У 7 (28%) пациентов отмечалась частичная редукция симптомов как в плане интенсивности, так и в плане продолжительности в течение дня – частичные респондеры. При этом 3 (12%) пациента оказались нечувствительны к психофармакотерапии глоссалгического синдрома – нонреспондеры (рис. 1).
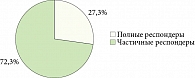
При терапии глоссалгического синдрома cum materia (СФР коморбидное КПЛ; 11 пациентов) в большинстве наблюдений – у 8 (72,7%) пациентов удалось добиться лишь частичной редукции симптомов (частичные респондеры), у остальных 3 (27,3%) пациентов – полной ремиссии (рис. 2). Нонреспондеры в этой группе не зарегистрированы.
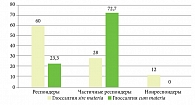
При сравнении результатов лечения в двух группах отмечено, что бо´льшая доля полных респондеров выявляется при глоссалгическом синдроме sine materia (60%), тогда как при синдроме cum materia полных респондеров насчитывалось 27,3%. Количество нонреспондеров при синдроме sine materia составило 12%, а при глоссалгическом синдроме cum materia нонреспондеров не зарегистрировано. Частичные респондеры (72,7%) преобладали при синдроме глоссагии cum materia, при синдроме sine materia доля таковых была статистически значимо меньше – 28% (рис. 3).
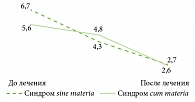
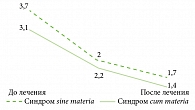
Наиболее выраженное снижение интенсивности патологических сенсаций по ВАШ до и после лечения (разница средних баллов до и после лечения составила 4,0 ± 1,2 балла) отмечалось при глоссалгическом синдроме sine materia (p < 0,05). При синдроме глоссалгии cum materia снижение выраженности ощущений было менее интенсивным, однако все еще статистически значимым (2,9 ±0,7 балла, p < 0,05). Сравнительная динамика среднего балла по ВАШ для пациентов с глоссалгическим синдромом sine materia и синдромом cum materia в результате фармакотерапии представлены на рис. 4.
Аналогично редукции интенсивности патологических сенсаций по ВАШ наиболее выраженная динамика снижения уровня тревоги по шкале GAD-2 наблюдалась при глоссалгическом синдроме sine materia (различия 2,0 ± 0,2 балла статистически значимы при p < 0,05). В свою очередь, динамика тревоги при синдроме cum materia (различия в 1,7 ± 0,1 балла статистически значимы при p < 0,05) была менее выражена. Сравнительная динамика среднего балла по шкале GAD-2 для пациентов с глоссалгией sine materia, а также с глоссалгией cum materia представлены на рис. 5.
В ходе проведения исследования побочных эффектов с необходимостью отмены терапии алимемазином не было зарегистрировано ни в одном из наблюдений выборки, что может быть связано как с гибким режимом дозирования, так и с применением невысоких доз алимемазина (5–10 мг), а также в случаях КПЛ – с использованием сочетанной дерматотропной терапии. Возникшие у 6 (20%) пациентов общей выборки на инициальном этапе лечения жалобы на утреннюю сонливость были преходящими. Пациенты были заранее предупреждены о возможности утренней сонливости, соответственно, несмотря на ипохондрическую фиксацию, ее появление не приводило к снижению компетентности и отказам от лечения. Появившиеся побочные эффекты при попытках повышения дозы алимемазина на четвертой и восьмой неделях у 4 (13,3%) больных общей выборки в виде сухости во рту, запоров, синусовой тахикардии нивелировались при возвращении к прежней дозе алимемазина (снижении на 1,25–2,5 мг) и также не привели к отмене препарата. Редукции жалоб на сухость в полости рта при КПЛ также способствовала местная дерматотропная терапия.
Заключение
В проспективном интервенционном неконтролируемом исследовании фармакотерапии глоссалгического синдрома, включавшем психофармакотерапию «малым нейролептиком» алимемазином, а также комбинированную терапию, включавшую в себя дерматотропные средства, было установлено следующее. Алимемазин на данной выборке больных показал высокую степень безопасности – побочных эффектов с необходимостью досрочной отмены терапии не наблюдалось. При этом эффективность терапии зависела от типологической принадлежности глоссалгического синдрома – наличия или отсутствия в клинической картине глоссалгического синдрома КПЛ. Следует отметить, что терапия глоссалгического синдрома cum materia (при наличии КПЛ) подразумевала включение в протокол лечения местных и системных дерматотропных препаратов. Большее количество (60%) полных респондеров ожидаемо оказалось в группе пациентов с глоссалгическим синдромом sine materia, в группе пациентов с глоссалгическим синдромом cum materia доля полных респондеров была значимо меньше (23,3%), однако в остальных случаях удалось добиться частичной ремиссии (у 72,7% пациентов), что также является хорошим (положительным) результатом.
Оценка эффективности терапии при помощи визуальной аналоговой шкалы для оценки патологических ощущений показала сходные результаты – в группе больных с глоссалгическим синдромом sine materia зафиксировано более значимое снижение интенсивности патологических сенсаций. Аналогичными были и показатели уровня тревоги по шкале GAD-2 – наиболее интенсивное снижение показателей отмечалось в группе больных с глоссалгическим синдромом sine materia. Однако редукция в обеих группах и коэнестезиопатий, и проявлений тревоги о здоровье указывает на эффективность алимемазина в отношении обоих компонентов глоссалгического симптомокомплекса, что свидетельствует об их взаимосвязи, которая была обнаружена при клинической оценке.
Таким образом, при амплификации симптомов глоссалгии вследствие СФР при КПЛ, несмотря на присоединение дерматотропного лечения, эффективность терапии по всем использованным в исследовании шкалам оказалась ниже.
Предположительно, меньшая эффективность терапии в группе больных с глоссалгическим синдромом cum materia может быть связана с наличием двух патологических процессов – локального (высыпания КПЛ) и психопатологического (соматизация психического расстройства – СФР), амплифицирующего симптомы дерматологической патологии. Вероятно, алимемазин, оказывая центральное действие, в первую очередь влияет на соматизированные проявления СФР, то есть на механизм амплификации, тогда как локальное действие (даже в условиях сочетанной дерматотропной терапии КПЛ) либо отсутствует, либо минимально. При этом даже в условиях КПЛ алимемазин (в сочетании с местной терапией) демонстрирует эффективность во всех случаях (нонреспондеров по CGI не зарегистрировано), что, в свою очередь, подтверждает концепцию амплификации глоссалгии при КПЛ в присутствии СФР.
Ограничениями настоящего исследования являлись открытый дизайн, небольшой размер общей выборки и групп глоссалгии с/без КПЛ, а также малая продолжительность курса терапии алимемазином.
P.G. Iuzbashian, A.N. Lvov, E.I. Voronova, D.V. Romanov
I.M. Sechenov First Moscow State Medical University
Moscow Scientific and Practical Center of Dermatovenereology and Cosmetology
Central State Medical Academy of Department of Presidential Affairs, Moscow
Medical Scientific and Educational Center of Lomonosov Moscow State University, Moscow
Mental Health Center, Moscow
Contact person: Dmitry V. Romanov, newt777@mail.ru
Introduction. Glossalgic syndrome (GS) or burning mouth syndrome is a biopsychosocial disorder that imitates real lesions of the oral mucosa, particularly, the tongue. Its symptoms comprise unpleasant sensations, e.g. pain, itching and burning. A significant proportion of GS cases can be classified as a somatoform disorder (SD). Along with the classic SD, when the oral mucosa is intact, there are cases of SD comorbid with oral lichen planus (OLP) as an implicit psychopathological-somatic disorder.
Objective – to evaluate the effectiveness of outpatient treatment in SD with symptoms of GS with Alimemazine, both in a general sample and in two groups: in SD without dermatological pathology and in combination with OLP.
Material and methods. 36 patients with SD were divided into two groups: 1) GS as a classical SD (n = 25); 2) GS with combined OLP (n = 11). Alimemazine (5 mg tablets) was prescribed for 12 weeks at a dose of 2.5–10 mg/day. In OLP it was combined with dermatologic therapy. The clinical interview, based on the ICD-10 criteria for SD (F45), was complemented by psychometric tools: visual analog scale for pain (VAS), anxiety self-assessment scale (GAD-2) and general clinical impression scale, severity (CGI-S).
Results. In the general sample, complete reduction of symptoms according to CGI-S was reached in 50% of subjects (n = 18), partial reduction in 41.6% of subjects (n=15), and 8.3% (n = 3) of patients were non-responders. The intensity of sensations in the oral cavity according to VAS decreased from 6.4 to 2.7 points, and anxiety according to GAD-2 reduced from 3.8 to 2.3 points (p < 0.05).
In the GS as a classical SD group, complete reduction of symptoms was noted in 60% (n=15) of patients as compared to 27.3% (n = 3) in GS comorbid to OLP. Partial reduction of symptoms was reached in 28.0% (n = 7) versus 72.7% (n = 8) subjects, respectively. Non-respondents were identified only in the GS as a classical SD group (p < 0.05). In the GS as a classical SD group, there was a statistically significantly more pronounced decrease in pain according to VAS (4.0 ± 1.2 vs. 2.9 ± 0.7 points, p < 0.05) and anxiety according to GAD-2 (2.0 ± 0.2 vs. 1.7 ± 0.1 points, p < 0.05). AEs were transient, did not require discontinuation of the drug and reduced spontaneously (morning drowsiness – 20%, n = 6) or after dose reduction (dry mouth/constipation/tachycardia – 13.3%, n = 4).
Conclusions. Alimemazine for GS is effective and safe. In the amplification of GS symptoms due to SD in OLP, despite dermatological treatment, the effectiveness of therapy was lower.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.