Постгерпетическая тригеминальная невралгия
- Аннотация
- Статья
- Ссылки
Развитие ГГУ обусловлено реактивацией вируса Varicella zoster, который на протяжении длительного периода времени персистировал в ганглиях заднего рога спинного мозга. В отношении тройничного нерва областью нахождения вируса является непосредственно гассеров узел. При наличии определенных условий, благоприятных для активации (или реактивации) вируса, развивается заболевание. Установлено, что факторами риска его реактивации являются пожилой возраст, инфицирование в детском возрасте (до 18 месяцев), состояние иммуносупрессии, в частности, угнетение клеточного иммунитета различного происхождения (приобретенный иммунодефицит, онкологические заболевания, некоторые системные заболевания, иммуносупрессивная терапия), внутриутробный контакт с вирусом ветряной оспы.
Вирус Varicella zoster может передаваться от человека человеку в тех случаях, когда индивидуум не болел ветряной оспой или не был своевременно вакцинирован по поводу данной инфекции. Как правило, ГГУ не склонен к рецидивированию, однако установлено, что рецидивы наблюдаются примерно у 6% пациентов, причем период от первого до повторного эпизодов может составлять несколько десятилетий [4]. Как свидетельствует клинический опыт, повторный эпизод ГГУ может быть обусловлен вновь возникшим у пациента заболеванием, наличие которого негативным образом сказывается на состоянии и характере иммунного ответа.
Клинические проявления
Развитию непосредственно ГГУ, как правило, предшествует продромальный период, который характеризуется общим недомоганием, субфебрилитетом, тошнотой, диффузной головной болью. Эти проявления нарастают и могут продолжаться на протяжении нескольких суток. Нередко имеют место возникновение и последующее усиление локальных болей нейропатического характера. Такие боли имеют неприятный жгучий, колющий оттенок, сочетаются с аллодинией, гиперестезией и гиперпатией. Боль может сопровождаться ощущением зуда, парестезиями. Зачастую пациенту сложно правильно описать свои ощущения, что заставляет его подбирать необычные формулировки. Обычно болевой синдром при ГГУ локализуется в области, где в последующем появляются высыпания и ограничиваются зоной одного или нескольких соответствующих дерматомов. Вместе с тем вследствие присутствия нейропатического компонента боли возможна ее более распространенная локализация. В подавляющем большинстве случаев указанные проявления носят односторонний характер, хотя у отдельных пациентов они распространяются и на противоположную половину туловища [5].
Болевые ощущения при ГГУ могут носить исключительно интенсивный характер, вследствие чего у врача может возникнуть ложное предположение о наличии соматического заболевания: плеврита, острого инфаркта миокарда, почечной колики. Возникновение ГГУ может вызвать трудности при проведении дифференциальной диагностики со стоматологическими заболеваниями, поражением придаточных пазух носа, послужить основанием для стоматологического или отоларингологического вмешательства.
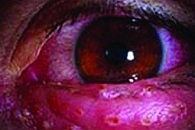
На фоне перечисленных неспецифических симптомов появляются гиперемия и множественные макуло-папулярные высыпания, которые впоследствии приобретают характер везикулярных, заполненных прозрачным бесцветным серозным содержимым. В случаях благоприятного течения заболевания высыпания могут быть локализованы только в отдельной части дерматома. Нарастающее по времени появление новых высыпаний возможно на протяжении 5–7 дней. Через несколько суток от момента появления первых высыпаний наступает стадия пустуляции, содержимое пузырьков становится мутным. В последующем, при отсутствии осложнений (в частности, присоединившейся локальной гнойной инфекции), на месте имевшихся высыпаний образуются сухие корочки, которые самостоятельно отпадают через 2–3 недели. В этих зонах могут оставаться рубцовые изменения или измененная пигментация. Заболевание, как правило, имеет благоприятный характер, характеризуется монофазным течением и редко имеет тенденцию к рецидивированию.
Диагностика иногда бывает затруднена до появления характерных высыпаний. После их возникновения правильная постановка диагноза обычно не вызывает трудностей. Подтверждение диагноза возможно при проведении полимеразной цепной реакции, позволяющей выявить ДНК вируса Varicella zoster в содержимом высыпаний.
Осложнения
Среди возможных осложнений следует отметить локальные инфекционные поражения, обусловленные инфицированием поврежденных кожных покровов и расположенных глубже тканей стрептококком или стафилококком, вплоть до развития целлюлита. При ГГУ в случае вовлечения в патологический процесс офтальмической ветви тройничного нерва возможно развитие кератита, способного привести к тяжелым последствиям поражения роговицы, вплоть до монокулярной слепоты. Редко встречаются поражения герпетической инфекцией ткани головного мозга (с развитием энцефалита) или его оболочек с возникновением серозного менингита.
Одним из наиболее частых осложнений ГГУ, обусловленного герпетической инфекцией Varicella zoster, является постгерпетическая тригеминальная невралгия (ПТН). Патогенез ее достаточно сложен и включает в себя по меньшей мере два основных механизма [4]. Во-первых, в развитии невралгии принимает участие повышение возбудимости первичных афферентов, обусловленное поражением периферических нейронов. Вследствие этого возникает повышенная возбудимость ноцицепторов и, как следствие, происходит формирование центральной сенситизации. Клинически такая совокупность патофизиологических процессов проявляется возникновением боли, сопровождающейся аллодинией. Во-вторых, вследствие дегенерации ноцицептивных нейронов возникает деафферентация расположенных выше элементов чувствительной системы, обусловливающая их гиперактивность. Это приводит к возникновению боли, которая, однако, не сопровождается аллодинией. По мнению авторов, с преобладанием тех или иных патофизиологических механизмов связаны индивидуальные особенности болевого синдрома и различия в эффективности проводимой терапии. Вместе с тем у одного пациента возможно сочетание обоих механизмов, что обусловливает своеобразие болевого синдрома. ПТН имеет все типичные для нейропатического болевого синдрома клинические проявления. Установление диагноза ПТН возможно в том случае, если нейропатический болевой синдром сохраняется на протяжении не менее 30 суток после наступления полного заживления имеющихся высыпаний.
Риск развития ПТН выше у лиц старше 60 лет, женщин, при наличии продромального периода, также имеется зависимость развития ПТН от распространенности высыпаний и наличия интенсивного болевого синдрома в дебюте заболевания [6]. Возраст в целом представляет собой важный самостоятельный фактор риска последующего развития болевого синдрома. Установлено, что у половины пациентов в возрасте старше 90 лет, перенесших опоясывающий герпес, развивается ПТН [4]. Кроме того, неблагоприятным прогностическим фактором ее развития является присутствие вируса Varicella zoster в крови. Относительно благоприятное течение ГГУ с менее выраженным болевым синдромом, не сопровождающимся развитием ПТН, значительно чаще наблюдается у молодых пациентов и даже при наличии обширных локальных повреждений тканей с множественными, нередко сливными высыпаниями. В развитии ПТН, как и в формировании подавляющего большинства хронических нейропатических болевых синдромов, исключительно важную роль играет совокупность психологических и социальных факторов. Так, установлено, что наличие предшествующих инфекции Varicella zoster депрессивных и тревожных расстройств, недостаточная социальная адаптированность пациента, нарушение социальных (в том числе профессиональных) связей, проживание вне семьи и пр. могут повышать вероятность развития болевого синдрома.
Клиническое течение ПТН может быть различным. Возможно доброкачественное ее течение, наблюдающееся у значительной части пациентов, которое характеризуется значительным или полным регрессом болевого синдрома на протяжении года. Более тяжелое неблагоприятное течение наблюдается в том случае, когда болевой синдром приобретает хронический характер, приводя к резкому снижению качества жизни пациента и, в ряде случаев, к его инвалидизации [7]. Серьезными и достаточно частыми осложнениями инфекции Varicella zoster являются возникновение тяжелого болевого синдрома, нарастающего с возрастом, а также поражение мягких тканей лица самим вирусом или присоединившейся бактериальной инфекцией. Наиболее опасно вовлечение в патологический процесс склеры глазного яблока, которое может привести к кератиту и полной монокулярной слепоте. Относительно редко имеет место инфекционное поражение самого головного мозга, реже наблюдается поражение спинного мозга. Считается, что более чем у 5% пожилых больных интенсивный болевой синдром сохраняется на протяжении не менее 12 месяцев [4]. Особенности течения заболевания могут быть связаны с различиями патогенеза болевого синдрома, направленностью и интенсивностью компенсаторных реакций организма, а также эффективностью и адекватностью проводимой терапии, в частности, ее своевременным началом.
В ряде случаев наряду с развитием ПТН наблюдаются двигательные нарушения в виде периферических парезов черепных нервов (наиболее часто – лицевого нерва) [8]. Такая форма герпетической инфекции описана под названием синдрома Рамзея – Ханта [9]. Убедительных данных о прогностической значимости возникших двигательных расстройств в отношении интенсивности и длительности болевого синдрома в настоящее время нет.
Лечение
Наиболее эффективным способом лечения пациентов с ГГУ, обусловленным вирусом Varicella zoster, является своевременное применение противовирусных препаратов. В настоящее время убедительно продемонстрирована высокая эффективность валацикловира (Валогард) при лечении пациентов с опоясывающим герпесом. Практический интерес представляет рекомендация применения в соответствии с правилом «50-50-50» [5]. Авторы указанного правила продемонстрировали, что максимальная эффективность противовирусной терапии наблюдается при ее начале не позже чем через 50 часов от момента появления первых высыпаний, при ее назначении пациентам в возрасте старше 50 лет и при наличии не менее 50 элементов высыпаний. При соблюдении указанного правила возможно сокращение сроков заживления имеющихся кожных повреждений, а также снижение риска развития ПТН [10]. Исследования, посвященные эффективности терапии больных ГГУ, показали, что, вне зависимости от применяемых критериев оценки эффективности терапии (вероятность развития болевого синдрома, сроки его наступления, интенсивность боли), принципиальное значение имеют своевременное назначение валацикловира и правильный выбор показаний для его применения. Показано, что задержка начала лечения, позднее начало стартовой противовирусной терапии (более чем через 72 часа после появления первых высыпаний) способны обеспечить лишь незначительное сокращение сроков заживления, не вызывая снижения риска развития ПТН [11]. С другой стороны, применение противовирусных препаратов в случае малого количества высыпаний (менее 50) существенным образом не влияет на течение заболевания и не связано с достоверным снижением вероятности развития нейропатического болевого синдрома. В случае если правило «50-50-50» не соблюдается, т. е. выбор показаний для назначения валацикловира проведен не вполне правильно, эффективность терапии оказывается относительно невысокой. Так, результаты систематизированного обзора, посвященного изучению результатов противовирусной терапии при ГГУ, не смогли подтвердить ее эффективность в отношении предупреждения развития невралгии через 4 и 6 месяцев после появления высыпаний [12]. Полученные результаты в очередной раз свидетельствуют о необходимости правильного выбора пациентов для достижения желаемого эффекта и важности своевременного начала лечения.
Для достижения терапевтического эффекта, в том числе снижения риска развития ПТН, валацикловир назначается по 500 мг 2 раза в день на протяжении 5 суток. Форма выпуска – таблетки, покрытые пленочной оболочкой, 500 мг, 6 или 10 шт.; 7 блистеров (по 6 табл.) или 1 блистер (по 10 табл.). Наряду с парентеральным введением препарата, обеспечивающим достаточную концентрацию в крови, возможно использование местных лекарственных форм противовирусных препаратов (гели, мази, кремы), однако следует принимать во внимание, что достижение терапевтического эффекта возможно только при системном введении препарата в адекватных суточных дозировках при достаточном сроке лечения. Препарат хорошо переносится, возможно его одновременное применение с другими лекарственными средствами. Имеющиеся на сегодняшний день сведения об эффективности применения валацикловира (Валогард) у пациентов с опоясывающим герпесом позволяют рекомендовать его широкое применение у данного контингента больных. Своевременное начало лечения, правильный отбор больных для назначения препарата способны повысить эффективность проводимой терапии.
В качестве средства, потенцирующего лечебные эффекты валацикловира, предлагается одновременное назначение глюкокортикоидов. Были получены сведения о том, что комбинированная терапия способна достоверно снизить интенсивность болевого синдрома в острой стадии заболевания [13]. Относительно менее убедительными оказались сведения о возможности уменьшения риска формирования ПТН вследствие применения глюкокортикоидов. Авторы этих исследований показали, что использование глюкокортикоидов ассоциировано с повышенным риском развития нежелательных побочных эффектов, таких как обострение язвенной болезни желудка, гипергликемия; присоединения локальных инфекционно-воспалительных процессов. Риск такого рода осложнений повышается с возрастом, при наличии факторов риска поражения внутренних органов вследствие применения кортикостероидов, у пациентов с сахарным диабетом, язвенной болезнью желудка и пр. В связи с этим проведение комбинированной терапии с применением кортикостероидов требует всестороннего учета возможного положительного ее эффекта и связанного с лечением риска побочных эффектов, обусловленного состоянием конкретного пациента. Для купирования локального болевого синдрома, не носящего нейропатический характер, возможно применение нестероидных противовоспалительных препаратов, в частности, мелоксикама (Либерум), характеризующегося хорошей переносимостью и достаточной эффективностью. Вместе с тем его назначение малообоснованно у пациентов с истинной ПТН.
В том случае, если у больного имеется стойкая ПТН, лечение требует иных подходов. Согласно многочисленным рекомендациям, принятым в различных государствах, в данной ситуации должны быть использованы лекарственные препараты, обладающие центральным или периферическим противоболевым действием. На протяжении длительного времени у таких пациентов применяются трициклические антидепрессанты (амитриптилин, нортриптилин), которые характеризуются достаточно высокой противоболевой эффективностью. К сожалению, несмотря на высокую вероятность полного купирования или уменьшения интенсивности болевого синдрома при их применении, широкое назначение этих препаратов ограничено вследствие частого возникновения нежелательных побочных эффектов, в особенности при их назначении в высоких дозировках. Достижение противоболевого эффекта при снижении риска побочных эффектов возможно за счет назначения антидепрессантов, обладающих способностью ингибировать обратный захват как серотонина, так и норадреналина. Важно, что противоболевой эффект антидепрессантов при ПТН и других нейропатических болевых синдромах реализуется вне прямой связи с антидепрессивным эффектом [14].
Другим из основных направлений лечения пациентов с ПТН является назначение противоэпилептических препаратов, в частности, карбамазепина. На протяжении последних лет широкое распространение получили новые лекарственные средства, фармакологические эффекты которых обусловлены взаимодействием с рецепторами гамма-аминомасляной кислоты – основного тормозного медиатора в центральной нервной системе (габапентин, прегабалин). При практически сопоставимой с карбамазепином противоболевой активности они характеризуются существенно лучшей переносимостью и меньшим числом значимых нежелательных побочных эффектов.
Несомненный практический интерес представляет возможность применения локальных форм лекарственных препаратов. Так, показано, что местное использование препаратов лидокаина, в частности, в виде пластырей, может быть целесообразным при наличии болевого синдрома, сопровождающегося аллодинией. Имеются сведения о возможной эффективности капсаицина у пациентов с ПТН, хотя не во всех государствах он разрешен для применения при болевых синдромах в области лица и головы [15]. Широкое применение препарата ограничивается не всегда удовлетворительной переносимостью терапии.
С целью уменьшения лекарственной нагрузки на организм и сокращения сроков терапии для лечения болевых синдромов различного генеза используется комбинированная терапия. В качестве лекарственных средств, повышающих эффективность лечения пациентов с ПТН, рассматривается применение витаминов группы В, которые имеют исключительное значение для функционирования нервной ткани. Как свидетельствуют данные, полученные в ходе экспериментальных и клинических исследований, витамины принимают участие в различных биохимических реакциях, протекающих в нейронах и клетках глии, и являются необходимыми для их нормального функционирования. Тиамин выступает в роли кофермента в реакциях окислительного декарбоксилирования альфа-кетоглутаровой и пировиноградной кислот, принимает участие в процессах синтеза белка, регенерации поврежденной нервной ткани [16]. Пиридоксин является коферментом в реакциях декарбоксилирования и трансаминирования аминокислот в различных тканях, в том числе в периферической нервной системе. Показана его эффективность у пациентов с различными формами поражения периферической нервной системы, в частности, с полинейропатиями различного генеза, спондилогенными дорсопатиями, дискогенными радикулопатиями. Цианокобаламин и другие производные витамина В12 принимают участие в процессах энергообеспечения клеток, он вовлечен в белоксинтезирующие и некоторые другие механизмы их функционирования [17]. Важными клиническими эффектами применения витаминов группы В являются как активация процессов регенерации нервной ткани в условиях повреждения, так и собственный противоболевой эффект.
Комбинацией указанных свойств обусловлено широкое применение витаминов группы В у пациентов с болевыми синдромами. Показано, что их одновременное применение с анальгетиками и нестероидными противовоспалительными препаратами сокращает сроки лечения и уменьшает потребность в обезболивании у пациентов со скелетно-мышечными болевыми синдромами [18]. Такого рода комбинированная терапия обеспечивает увеличение длительности периода ремиссии у пациентов как с изолированной дорсопатией, так и с компрессионной радикулопатией [19]. Сходные результаты были получены и в других клинических исследованиях, выполненных в соответствии с требованиями доказательной медицины, в которых назначались различные противоболевые средства [20, 21]. Преимущества комбинированной терапии, включающей витамины группы В, по сравнению с монотерапией противоболевыми препаратами отмечены в Европейских рекомендациях по ведению пациентов с хронической неспецифической мышечно-скелетной поясничной болью [22]. Имеются клинические и экспериментальные данные об эффективности витаминотерапии у пациентов с поражением сенсорных черепных нервов и их ветвей нейропатическим болевым синдромом [23, 24].