Применение препарата Ретиналамин® у больных с диабетической ретинопатией
- Аннотация
- Статья
- Ссылки

Широкая распространенность сахарного диабета в развитых странах (4-5% от общей популяции) свидетельствует о росте числа больных диабетической ретинопатией.
Важной проблемой остается диагностика ранних изменений сетчатки и своевременное ее лечение. R. Klein и соавт. (1994) в течение 10 лет изучали взаимосвязь между развитием диабетической ретинопатии и продолжительностью СД. Отмечено, что у больных СД в возрасте до 30 лет после 10-летнего наблюдения ДР развилась в 89% случаев, доля пролиферативной ДР составила 30% (7). Результаты других исследований показали, что неблагоприятному течению ретинопатии в большей мере способствовал плохой метаболический контроль, а не старение организма больного и продолжительность болезни сахарным диабетом (3, 6, 10).
Некоторые авторы полагают, что на развитие ДР преимущественно влияют биохимические, гемодинамические и гормональные факторы (4, 5, 8, 9). Эти факторы не являются полностью независимыми друг от друга, они взаимодействуют и совместно ответственны за хорошо известные нарушения васкулярной окклюзии, образование микроаневризм, геморрагий, твердых экссудативных очагов и, в конечном итоге, за формирование новообразованных сосудов, витреоретинальных тяжей и отслойку сетчатки.
Повреждающее воздействие гипергликемии на микроциркуляторное русло, в том числе и на сосуды сетчатки, связывают с активацией некоторых биохимических процессов, протекающих в условиях гипергликемии: неферментного гликирования белков, полиолового пути метаболизма глюкозы и прямой глюкозотоксичностью. Результаты 10-летнего исследования (DCCT) бесспорно доказали, что частый самоконтроль и поддержание уровня глюкозы крови в пределах, близких к нормальным, приводят к значительному снижению риска поздних осложнений. Интенсивная инсулинотерапия также оказала благоприятное воздействие на пациентов. У них прогрессирование ретинопатии выявилось на 54% реже, чем у больных, которые получали традиционную терапию.
В настоящее время возникает вопрос, существуют ли и другие лекарственные препараты, с помощью которых можно уменьшить риск развития ДР. Препарат Ретиналамин® обладает тканеспецифическим многофункциональным действием на сетчатку. Оказывает стимулирующее действие на фоторецепторы и клеточные элементы сетчатки, улучшает функциональное взаимодействие пигментного эпителия и наружных сегментов фоторецепторов, стимулирует репаративные процессы, ускоряет процесс восстановления световой чувствительности, оказывает нормализующее действие на коагуляцию крови, обладает выраженным протекторным действием в отношении сосудистого эпителия, а также иммуномодулирующим действием.
Ретиналамин® улучшает метаболизм клеток, способствует оптимизации энергетических процессов и нормализации функций клеточных мембран, улучшает внутриклеточный синтез белка, регулирует процессы перекисного окисления липидов.
Цель исследования – изучить эффективность применения препарата Ретиналамин® у больных с непролиферативной ДР, макулопатией и пролиферативной ДР.
Материал и методы
Клинический анализ произведен у 42 больных СД (25 женщин и 17 мужчин). Из них: 20 больных СД 1 типа в возрасте от 28 до 45 лет (средний возраст 34,2 ± 3,3), продолжительность СД от 14 до 26 лет (в среднем 19,5 ± 4,3) и 22 больных СД 2 типа в возрасте от 48 до 70 лет (средний возраст 62,3 ± 6,7), продолжительность заболевания от 9 до 32 лет (в среднем 18,97 ± 3) (см. таблицу). Во всех группах у больных СД гликированный гемоглобин (HbAc1) составил не выше 8%.
При сравнении показателей гликированного гемоглобина (HbА1) у больных СД 1типа и СД 2типа, уровень гликированного гемоглобина был несколько выше у пациентов СД 1 типа. У них отмечены суточные колебания уровня сахара в крови. Повышение уровня холестерина в крови отмечено у 7 больных СД 2 типа.
Все пациенты находились на стационарном или амбулаторном обследовании и лечении в Эндокринологическом научном центре и в Межобластном лазерном офтальмологическом центре на базе Ярославской областной клинической больницы в период с 2005 по 2008 гг. Всем больным проводилась лазерная коагуляция сетчатки.
Офтальмологические методы исследования
Исследование органа зрения включали:
- определение остроты зрения при узких зрачках, при необходимости подбор коррекции;
- определение уровня внутриглазного давления тонометром Маклакова;
- исследование полей зрения (на периметре Гольдмана);
- исследование переднего отдела глаза (роговица, радужка, угол передней камеры глаза).
Дальнейшее исследование проводилось при широком зрачке, если позволял уровень внутриглазного давления:
- биомикроскопия хрусталика и стекловидного тела с помощью щелевой лампы SL-30 фирмы «Opton»;
- обратная и прямая офтальмоскопия (офтальмоскопы фирмы Keller или Sckepens-Pomeranceff MIRA) осуществлялась последовательно от центра до крайней периферии, во всех меридианах, с тщательным осмотром диска зрительного нерва и макулярной области;
- фотографирование глазного дна: область диска зрительного нерва, макулярная и парамакулярные области, 2-3 парацентральные зоны или локальные участки выраженных патологических изменений.
Через 4-6 месяцев при повторных осмотрах были зафиксированы те же самые участки глазного дна и визуально проведена сравнительная характеристика сосудистых изменений на глазном дне в динамике.
Электрофизиологические методы исследования сетчатки (ЭФИ)
К ЭФИ при глазных осложнениях СД приходится прибегать для оценки функционального состояния сетчатки. Преимущества ЭФИ, по мнению А.И. Богословского, заключаются в объективности, высокой чувствительности, а также возможности относительно независимо изучать реакции на световой раздражитель структур зрительно-нервного пути на всех уровнях. Электрофизиологическое исследование включало регистрацию волны «В» ЭРГ, воспроизведение частоты светового ритма (ВЧСР), определение световой чувствительности зрительного анализатора по порогу возникновения электрического фосфена. Наиболее информативными при диабетических изменениях сетчатки считается электроретинография (ЭРГ) как общая, так и ритмическая. В практической ЭРГ принято оценивать только волны «а» и «b». Волна «а» – негативная, показывает функцию фоторецепторов в начальной части позднего рецепторного потенциала. За волной «а» следует позитивная волна «b», отражающая электрическую активность биполярных и мюллеровских клеток сетчатки. Для определения активности колбочковой системы используется регистрация ритмической ЭРГ. Принцип исследования основан на том, что колбочковая система реагирует на значительно большую частоту стимулов (до 100 Гц), чем палочковая, которая способна реагировать на ритм мельканий не более 25 Гц. Ритмическая ЭРГ может изменяться при ДР раньше, чем возникает негативная динамика волны «b», и обычно коррелирует с тяжестью ДР.
Компьютерная периметрия (исследование полей зрения)
Компьютер работает по трем типам программ: пороговым, скрининговым и автоматическим. Исследование занимает много времени (15 мин. и более), однако дает уникальную информацию о функции сетчатки, т.к. позволяет выявлять не только сужения поля и скотомы, но и любые депрессии в поле зрения и их численное значение.
В зависимости от изменений на глазном дне все больные разделены на следующие группы.
I группа – составляет 24 больных СД 2 типа с непролиферативной ДР и макулопатией, которым проводилась лазерная коагуляция сетчатки в сочетании с применением препарата Ретиналамин® (n = 24).
II группа составляет 18 больных СД 1 типа с пролиферативной ДР, которым проводилась лазерная коагуляция сетчатки в сочетании с применением препарата Ретиналамин® (n = 18).
Больные с непролиферативной диабетической ретинопатией, макулопатией
Все больные предъявляли жалобы на снижение зрения, особенно в центре, искажение предметов, у части больных наблюдалось нарушение цветоощущения, что документально подтверждено данными компьютерной периметрии.
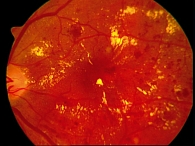
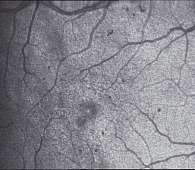
У 15 больных (30 глаз) из 24 с непролиферативной ДР, макулопатией на глазном дне были обнаружены: множество ретинальных геморрагий в виде точек, пятен и штрихов, расположенные парамакулярно; микроаневризмы; неравномерное расширение капилляров в основном в парамакулярной зоне. У этих пациентов диск зрительного нерва был бледно-розовым с нечеткими границами и с расширением вен. Твердые экссудативные очаги желтого цвета с четкими границами обычно располагались вдоль сосудов или парамакулярно. При осмотре этих больных с помощью контактной линзы и щелевой лампы в этих участках обнаружен отек сетчатки, расположенный локально, в зоне скопления твердых экссудативных очажков (рисунок 1). У этих пациентов острота зрения – от 0,2 до 0,6. У 9 больных на глазном дне были более выраженные: большое количество твердых экссудативных очагов, диффузный отек сетчатки распространялся на парамакулярную и макулярную области (рисунок 2). У больных с поражением макулярной области отмечено резкое снижение зрения. У 2 наблюдаемых больных на одном глазу обнаружены мягкие экссудативные очаги по ходу темпоральных сосудов и кнутри от диска зрительного нерва. У этих пациентов острота зрения от 0,08 до 0,2. Таким образом, острота зрения больных I группы в среднем – 0,25 ± 0,42.
Больные с пролиферативной ДР
Часть больных II группы не предъявляли жалоб на снижение зрения, изменения на глазном дне выявили при скрининге. Жалобы на резкое снижение зрения были у больных с выраженными изменениями.
У 13 больных (26 глаз) из 18 с пролиферативной ДР на глазном дне было множество ретинальных геморрагий, наблюдались извитость сосудов, расширение и неравномерность вен, рост новообразованных сосудов в плоскости сетчатки с небольшими фиброзными изменениями. Острота зрения данных пациентов от 0,2 до 0,7. На одном глазу выявлена непролиферативная ДР. У 5 больных из 18 на глазном дне отмечены грубые пролиферативные изменения, с витреоретинальными тяжами и частичной тракцией сетчатки. У этих больных часто повторялись кровоизлияния в стекловидное тело. Таким пациентам удалось провести неполный курс лазерной коагуляции из-за помутнений в стекловидном теле и тракционной отслойки сетчатки (рисунок 4). Острота зрения у данных больных от 0,01 до 0,1. В целом острота зрения во II группе в среднем – 0,2 ± 0,47. Микрососудистые изменения на глазном дне были на обоих глазах практически симметричными. Из 24 больных только у 2 наблюдали на одном глазу непролиферативную диабетическую ретинопатию, а на втором – препролиферативную форму. У 18 больных с пролиферативной ДР только на одном глазу была непролиферативная ДР.
Ретиналамин®, полученный по уникальной отечественной технологии из сетчатки глаза крупного рогатого скота, содержит комплекс низкомолекулярных пептидов, молекулярный вес которых не превышает 10 000 дальтон, достаточный для проникновения через гемато-офтальмический барьер.
Ретиналамин® – лиофилизированный порошок для приготовления инъекционного раствора во флаконах – 5 мг, рег. № 99/ 212/ 7. ООО «Герофарм», Санкт-Петербург.
Ретиналамин® 5 мг растворяли в 1,0 мл 0,5% раствора новокаина или в 1 мл 0,9% изотонического раствора хлорида натрия, вводили по 0,5 мл раствора парабульбарно (оба глаза) через день № 10. Переносимость препарата была хорошей. Повторный курс проводили через 6 месяцев.
Результаты и обсуждение
Через 1 месяц после назначения препарата Ретиналамин® на 18,7% улучшилась острота зрения у больных I группы и 21,4% – у больных II группы. У всех больных отмечено также уменьшение количества твердых экссудативных очагов, ретинальных геморрагий, уменьшился отек сетчатки. Пациенты II группы отметили уменьшение плавающих помутнений, улучшение цветоощущения.
Через 2 месяца после назначения препаратов острота зрения улучшилась на 22,4% у больных I группы в среднем от 0,25 ± 0,42 до 0,3 ± 0,36; на 19,3% – у больных II группы в среднем от 0,2 ± 0,17 до 0,25 ± 0,3. Улучшение после курса препарата Ретиналамин® отмечали чаще у больных СД 1 типа.
Спустя 6 месяцев после лечения в I и II группе отмечена стойкая стабилизация остроты зрения, наблюдалось уменьшение абсолютных и относительных скотом на 5-10 у 17 больных (70,8%) I группы и у 7 больных II группы (44,4%). На глазном дне – значительное рассасывание твердых экссудативных очагов, уменьшение отека сетчатки, частичное рассасывание плавающих помутнений.
В среднем обнаружено повышение амплитуды и уменьшение латентности волн «а» и «b» общей ЭРГ и ЭРГ на красный свет, а также повышение амплитуды ритмической ЭРГ на 30 Гц. Это свидетельствует об определенном улучшении функционального состояния сетчатки (фоторецепторов и биполярных клеток) на фоне проводимого лечения.
При сравнении показателей фотоснимков участков глазного дна отмечено рассасывание твердых экссудативных очагов, ретинальных геморрагий.
Через 12 месяцев стойкая стабилизация процесса отмечена у 15 (62,5%) больных I группы и у 10 больных (55,5%) II группы. Ухудшение наблюдали у 3 больных I группы и 4 больных II группы. У этих больных увеличилось количество твердых экссудативных очагов, ретинальных геморрагий. Всем проводилась дополнительно лазерная коагуляция сетчатки.
Через 2 года стойкая стабилизация процесса была отмечена у 17 (70,8%) больных I группы и 13 (72,2%) больных II группы.
У этих пациентов изменения на глазном дне в период наблюдения (до 2 лет) не прогрессировали. Острота зрения сохранялась прежней. Больные СД стали более внимательно следить за уровнем сахара в крови, показателями артериального давления.
В течение 2 лет прогрессирование изменений на глазном дне отмечено у 3 пациентов. Из них у одного появился рост неоваскуляризации парапапиллярно. Снижение остроты зрения не выявлено. У 2 больных этой группы увеличился отек сетчатки в макулярной области, острота зрения снизилась на 0,2-0,3, при этом у этих больных также наблюдали повышения уровня сахара и холестерина в крови. Дополнительно этим больным была проведена повторная лазерная коагуляция. После проведения лазерной коагуляции наблюдали улучшение на глазном дне, рассасывание твердых экссудативных очагов, ретинальных геморрагий и уменьшение отека сетчатки. У 3 больных II группы отмечено прогрессирование, повторялись кровоизлияния в стекловидное тело. Этим больным проводили операцию – витрэктомию.
Таким образом, у больных с непролиферативной ДР, макулопатией и пролиферативной ДР назначение препарата Ретиналамин® в сочетании с лазерной коагуляцией сетчатки дает возможность в течение длительного периода сохранять стойкую стабилизацию процесса на глазном дне в 70,8% и 72,2% случаях.
Проведенные исследования подтверждают значимость и необходимость применения Ретиналамина в терапии патологии сетчатки.
