Роль ингибиторов натрий-глюкозного котранспортера 2 в профилактике и лечении сердечно-сосудистых и почечных осложнений сахарного диабета 2 типа
- Аннотация
- Статья
- Ссылки
- English
Существующий на сегодняшний день широкий спектр сахароснижающих препаратов позволяет реализовать основной врачебный принцип «лечи не заболевание, а больного», то есть учитывать риски как каждого пациента, так и сахароснижающих препаратов. С учетом неудовлетворенной клинической потребности в предотвращении или, по крайней мере, сдерживании прогрессирования осложнений сахарного диабета 2 типа особый интерес могут представлять ингибиторы натрий-глюкозного котранспортера 2.
В статье рассмотрена общая характеристика ингибиторов натрий-глюкозного котранспортера 2, их место в современных алгоритмах лечения, делающих упор на стратифицированный подход к выбору фармакотерапии у пациентов с сердечно-сосудистым и почечным риском, полиморбидностью. Представлены результаты исследования CREDENCE о способности препаратов данной группы улучшать прогноз у пациентов с сахарным диабетом 2 типа с сопутствующими заболеваниями сердечно-сосудистой системы и почек, а также исходы естественного течения заболевания.
Существующий на сегодняшний день широкий спектр сахароснижающих препаратов позволяет реализовать основной врачебный принцип «лечи не заболевание, а больного», то есть учитывать риски как каждого пациента, так и сахароснижающих препаратов. С учетом неудовлетворенной клинической потребности в предотвращении или, по крайней мере, сдерживании прогрессирования осложнений сахарного диабета 2 типа особый интерес могут представлять ингибиторы натрий-глюкозного котранспортера 2.
В статье рассмотрена общая характеристика ингибиторов натрий-глюкозного котранспортера 2, их место в современных алгоритмах лечения, делающих упор на стратифицированный подход к выбору фармакотерапии у пациентов с сердечно-сосудистым и почечным риском, полиморбидностью. Представлены результаты исследования CREDENCE о способности препаратов данной группы улучшать прогноз у пациентов с сахарным диабетом 2 типа с сопутствующими заболеваниями сердечно-сосудистой системы и почек, а также исходы естественного течения заболевания.




Введение
В последние десятилетия рост заболеваемости сахарным диабетом (СД) сравнивают с неинфекционной пандемией. Так, в Российской Федерации за 20 лет число пациентов увеличилось в 2,5 раза. Согласно данным федерального регистра сахарного диабета, на конец 2020 г. зарегистрировано около 4,8 млн больных, из них 47 тыс. детей [1]. На СД 1 типа пришлось 265 тыс. случаев.
Актуальность проблемы СД 2 типа обусловлена не только частотой встречаемости, но и тем, что он относится к числу заболеваний, которые можно рассматривать как изначально коморбидные. Высокий уровень коморбидности в свою очередь увеличивает тяжесть течения и ухудшает прогноз [2].
В первой половине прошлого десятилетия значительно возросло количество госпитализаций из-за таких осложнений диабета, как инфаркт миокарда, инсульт, ампутация нижних конечностей и терминальная стадия хронической болезни почек (ХБП), что нивелировало положительный эффект антигипергликемической терапии, проводимой с 1990 по 2010 г. [3].
Известно также, что заболеваниям сердечно-сосудистой системы и почек, которые по-прежнему остаются основной причиной смерти, в большей степени подвержены пожилые, составляющие 50% популяции пациентов с СД 2 типа [4].
Требовались изменение стратегии управления патологией и антигипергликемические препараты, способные влиять на естественное течение сердечно-сосудистых и почечных осложнений СД 2 типа.
В недавно проведенных в Швеции [4] и Великобритании [5] эпидемиологических исследованиях установлено, что естественное течение сердечной недостаточности (СН) при СД 2 типа практически не зависело от оптимального контроля основных метаболических и сердечно-сосудистых факторов риска, таких как гликированный гемоглобин (HbA1c), липидный профиль (общий холестерин, холестерин липопротеинов низкой плотности, триглицериды), артериальное давление, отсутствие альбуминурии и воздержание от курения. Более того, у достигших такового частота госпитализаций по поводу СН оказалась на 31–45% выше. Это позволило сделать вывод, что сердечная недостаточность, которую ранее не связывали с СД 2 типа, на самом деле может быть столь же частым осложнением, как и ишемическая болезнь сердца (ИБС) [6, 7].
Таким образом, на сегодняшний день существует неудовлетворенная клиническая потребность в предотвращении или сдерживании развития и прогрессирования осложнений СД 2 типа – ишемической болезни сердца, сердечной недостаточности и диабетической болезни почек (ДБП).
Оптимальный антигипергликемический препарат должен улучшать кардиоренальный прогноз [8].
Современный алгоритм выбора антигипергликемической терапии
Не так давно рекомендации по сахароснижающей терапии Российской ассоциации эндокринологов (РАЭ), Европейской ассоциации по изучению диабета (European Association for the Study of Diabetes – EASD) совместно с Европейским обществом кардиологов (European Society of Cardiology – ESC), Американской диабетической ассоциации (American Diabetes Association – ADA) были обновлены на основании результатов проведенных исследований сердечно-сосудистых исходов. В частности, в нескольких крупномасштабных работах была подтверждена эффективность ингибиторов натрий-глюкозного котранспортера 2 (НГЛТ-2) и агонистов рецепторов глюкагоноподобного пептида 1 (ГПП-1) в отношении сердечно-сосудистых исходов у пациентов с сердечно-сосудистыми заболеваниями или с очень высоким и высоким сердечно-сосудистым риском (ССР).
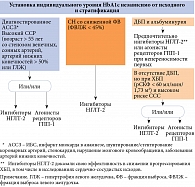
В современной стратегии акцент делается на безопасность и персонифицированный выбор сахароснижающей терапии, при этом рекомендуется исходить из оценки сердечно-сосудистого риска [9–11]. Согласно рекомендациям ESC по сердечно-сосудистой профилактике в клинической практике, пациенты с СД и сердечно-сосудистыми заболеваниями или с СД и поражением органов-мишеней, таким как протеинурия или почечная недостаточность, входят в группу очень высокого риска [12]. К группе очень высокого риска также относятся пациенты с СД и тремя основными факторами риска и более или длительностью СД свыше 20 лет. Большинство лиц с СД попадают в группу высокого риска (десятилетний риск фатального исхода от сердечно-сосудистого заболевания от 5 до 10%). Стратификация пациентов с СД в зависимости от сердечно-сосудистого риска приведена в таблице [10].
Для выявления лиц с риском развития почечной дисфункции и/или сердечно-сосудистых заболеваний эксперты EASD/ESC рекомендуют в рутинной практике оценивать микроальбуминурию.
Эксперты ADA и РАЭ также придерживаются стратифицированного подхода при выборе лечения. Согласно их рекомендациям, всем пациентам назначают метформин в качестве препарата первой линии, индивидуально определяют целевой уровень HbA1c и одновременно стратифицируют их в зависимости от сердечно-почечной коморбидности: с ИБС, атеросклерозом и высоким ССР, СН, ХБП (рис. 1) [11].
Результаты многоцентровых рандомизированных плацебоконтролируемых исследований CANVAS, EMPA-REG, DECLARE-TIMI свидетельствуют о кардиоренальных преимуществах ингибиторов НГЛТ-2 (уровень рекомендации А2) [9].
Ингибиторы НГЛТ-2 занимают первую строчку среди препаратов для больных СД 2 типа с сопутствующими атеросклеротическими сердечно-сосудистыми заболеваниями (АССЗ) и ХБП (уровень убедительности рекомендаций А, достоверность доказательств 1–2) [9].
Таким образом, ингибиторы НГЛТ-2 и агонисты рецепторов ГПП-1 являются преимущественными опциями для пациентов с подтвержденными сердечно-сосудистыми заболеваниями, высоким ССР, СН и ХБП, а также для пациентов старшей возрастной группы, благодаря способности улучшать кардиоренальный прогноз естественного течения СД 2 типа [2].
Ингибиторы обратного захвата глюкозы в почках
Ингибиторы натрий-глюкозного котранспортера 2 показаны для лечения СД 2 типа [13]. Второе название препаратов – глифлозины происходит от флоризина, который, как было установлено в 1886 г., вызывает глюкозурию. Однако низкая биодоступность и короткий период полувыведения при приеме внутрь не позволяли использовать его в качестве лекарственного препарата.
Группа ингибиторов НГЛТ-2 представлена канаглифлозином, дапаглифлозином, эмпаглифлозином и эртуглифлозином. Данные препараты оценены в исследованиях сердечно-сосудистых исходов и доступны в США и Европейском союзе. К этой группе препаратов также относятся ипраглифлозин, лусеоглифлозин и тофоглифлозин. Их клинические исследования проходят в Японии.
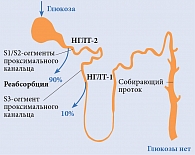
Ингибиторы НГЛТ-2 подавляют реабсорбцию глюкозы на уровне проксимальных канальцев почек [14], что приводит к повышению глюкозурии, осмотического диуреза и натрийуреза. Это способствует улучшению контроля глюкозы без риска гипогликемий (рис. 2).
Дополнительным преимуществом ингибиторов НГЛТ-2 признано снижение массы тела и артериального давления, что положительно влияет на ССР.
Как следствие, назначение препаратов данной группы позволяет уменьшать лекарственную нагрузку, особенно у пожилых пациентов, страдающих диабетом [15]. Это в свою очередь будет способствовать повышению приверженности лечению. По данным ряда авторов, последняя варьируется от 38,5 до 93,1% [16].
Так, согласно результатам эпидемиологического исследования, проведенного в условиях реальной клинической практики в Великобритании с участием 33 849 пациентов с СД 2 типа, антигипергликемические препараты, способствующие снижению массы тела и характеризующиеся низким риском гипогликемий, ассоциировались с лучшей приверженностью терапии и, как следствие, лучшим гликемическим контролем [17].
Несоблюдение режима приема лекарственных препаратов может приводить к критическому снижению их эффективности. Различие в снижении уровня HbA1c в рамках рандомизированных клинических исследований и исследованиях в условиях реальной клинической практики при неудовлетворительной приверженности может достигать 75% [18, 19].
Ярким представителем класса глифлозинов является канаглифлозин, который зарегистрирован в Российской Федерации под торговой маркой Инвокана®.
Инвокана® обеспечивает выведение 77–119 г глюкозы в сутки. При этом теряется 308–476 ккал и, как следствие, снижается масса тела.
Мочегонный эффект на фоне осмотического диуреза обеспечивает уменьшение и систолического давления.
Выведение почками мочевой кислоты (на 19%) сопровождается стабильным снижением концентрации мочевой кислоты в сыворотке приблизительно на 20%.
За счет почечного и внепочечного механизмов Инвокана® задерживает всасывание глюкозы в кишечнике и снижает постпрандиальную гликемию на 1,5–2,7 ммоль/л в зависимости от дозы (100 и 300 мг/сут).
Оценка модели гомеостаза в отношении функции β-клеток (HOMA2-%B) показала, что Инвокана® улучшает функцию β-клеток и увеличивает секрецию инсулина при проведении теста толерантности к глюкозе со смешанным завтраком [20].
Кардио- и нефропротективный эффект препарата Инвокана® подтвержден в многочисленных рандомизированных клинических исследованиях, например в исследованиях CANVAS и CREDENCE, а также в метаанализах с другими ингибиторами НГЛТ-2 [8, 21, 22].
Результаты исследования CREDENCE и метаанализов рандомизированных клинических исследований
В исследовании CREDENCE оценивали влияние ингибитора НГЛТ-2 канаглифлозина на почечные и сердечно-сосудистые исходы у пациентов с СД 2 типа и сопутствующей почечной недостаточностью на фоне ДБП. В нем приняли участие пациенты из 34 стран. Возраст участников – старше 30 лет. Уровень HbA1c – от 6,5 до 12,0%. Расчетная скорость клубочковой фильтрации (рСКФ) ≥ 30 и < 90 мл/мин/1,73 м2. Вследствие почечной недостаточности все включенные в исследование получали монотерапию блокатором ренин-ангиотензин-альдостероновой системы (РААС). Необходимым условием включения в исследование была ДБП, развившаяся на фоне СД 2 типа. Заболевание почек другой этиологии (включая СД 1 типа) было противопоказанием для участия в исследовании.
Пациентов рандомизировали в группу канаглифлозина в дозе 100 мг или плацебо. В дополнение к ним больные продолжали принимать блокаторы РААС – ингибиторы ангиотензинпревращающего фермента или блокаторы ангиотензиновых рецепторов.
Первичная комбинированная конечная точка включала достижение терминальной стадии почечной недостаточности, удвоение уровня креатинина в сыворотке крови, смерть от почечной недостаточности, смерть от сердечно-сосудистых заболеваний.
Терминальная стадия почечной недостаточности определялась как диализ в течение не менее 30 дней, трансплантация почки или рСКФ < 15 мл/мин/1,73 м2 в течение 30 дней и более, удвоение уровня креатинина сыворотки крови (по сравнению с исходным уровнем) в течение 30 дней.
Вторичные точки – сердечно-сосудистые события (ССС) (инфаркт миокарда, инсульт и госпитализация по поводу СН).
Было рандомизировано почти 4400 пациентов.
По прошествии 2,5 года (средний период наблюдения составлял 2,62 года) исследование было прекращено досрочно, так как в ходе предварительного промежуточного анализа данных выявлено значительное снижение первичной конечной точки у получавших канаглифлозин.
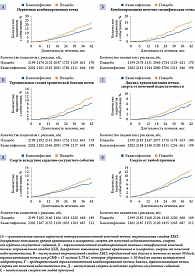
Частота наступления первичной комбинированной конечной точки, включавшей достижение терминальной стадии почечной недостаточности, удвоение уровня креатинина сыворотки, почечную недостаточность и сердечно-сосудистую смерть, в группе канаглифлозина оказалась на 30% ниже – 43,2 и 61,2 случая на 1000 пациенто-лет соответственно (относительный риск (ОР) 0,70 при 95%-ном доверительном интервале (ДИ) 0,59–0,82; p < 0,0001) (рис. 3) [22].
Результаты вторичных анализов и анализов предварительно определенных популяций пациентов также подтвердили уменьшение риска достижения первичной комбинированной конечной точки у пациентов группы канаглифлозина по сравнению с пациентами группы плацебо. Относительный риск достижения комбинированной точки, включавшей развитие терминальной стадии почечной недостаточности, двукратное повышение уровня креатинина и смерть вследствие нарушенной функции почек, у первых был ниже на 34% (ОР 0,66 (95% ДИ 0,53–0,81); р < 0,001) (см. рис. 3), а относительный риск возникновения терминальной стадии болезни почек – на 32% (ОР 0,68 (95% ДИ 0,54–0,86); р = 0,002) (см. рис. 3). Аналогичные результаты получены в отношении показателей функции почек, включая двукратное повышение уровня креатинина в сыворотке (ОР 0,60 (95% ДИ 0,48–0,76); p < 0,001), и в отношении трехкомпонентной конечной точки, включавшей диализ, трансплантацию почки и смерть от почечной недостаточности (ОР 0,72 (95% ДИ 0,54–0,97)) (см. рис. 3). Пациенты группы канаглифлозина также имели более низкий риск достижения комбинированной конечной точки, включавшей сердечно-сосудистую смерть, нефатальный инфаркт миокарда, нефатальный инсульт (ОР 0,80 (95% ДИ 0,67–0,95); p = 0,01), а также более низкую частоту госпитализаций по поводу СН (ОР 0,61 (95% ДИ 0,47–0,80); р < 0,001). Риск сердечно-сосудистой смерти уменьшился на 22% (на границе достоверности ОР 0,78 (95% ДИ 0,61–1,00); p = 0,05) (см. рис. 3). Относительный риск смерти от любой причины составил 0,83 (95% ДИ 0,68–1,02) (см. рис. 3).
Влияние канаглифлозина на достижение первичной четырехкомпонентной и вторичной трехкомпонентной комбинированной почечно-специфической конечных точек представлено на рис. 4 [22].
В группе канаглифлозина среднее геометрическое соотношения «альбумин/креатинин» в моче в течение периода наблюдения было ниже на 31% (95% ДИ 26–35) (рис. 5) [22].
Среднее снижение СКФ было меньше в группе канаглифлозина, чем в группе плацебо (-3,19 ± 0,15 против -4,71 ± 0,15 мл/мин/1,73 м2 в год), различие между группами составило 1,52 мл/мин/1,73 м2 (95% ДИ 1,11–1,93) (см. рис. 5). Однако в течение первых трех недель более выраженное снижение рСКФ отмечалось в группе канаглифлозина – на 3,72 ± 0,25 против 0,55 ± 0,25 мл/мин/1,73 м2, различие между группами составило 3,17 мл/мин/1,73 м2 (95% ДИ -3,87– -2,47). В дальнейшем в группе канаглифлозина наблюдалось более медленное снижение рСКФ – -1,85 ± 0,13 против -4,59 ± 0,14 мл/мин/1,73 м2 в год, разница между группами – 2,74 мл/мин/1,73 м2 в год (95% ДИ 2,37–3,11).
Различий в частоте ампутаций, переломов, гиперкалиемии, острого повреждения почек и злокачественных новообразований не зафиксировано [22].
Кардио- и нефропротективный эффект препарата Инвокана® подтвердили результаты недавно опубликованного метаанализа рандомизированных клинических исследований сердечно-сосудистых исходов на фоне терапии ингибиторами НГЛТ-2, включая канаглифлозин, эмпаглифлозин и дапаглифлозин.
Эффект в виде статистически значимого снижения частоты ССС [9, 23, 24] наблюдали только у пациентов с АССЗ (-14%). В отсутствие сердечно-сосудистых заболеваний уменьшение частоты ССС не отмечено (0%; р = 0,0501) [23]. У большинства принявших участие в исследованиях EMPA-REG [25], CANVAS [21], DECLARE [26], CREDENCE [22] удалось сохранить функцию почек – рСКФ удерживалась на уровне ≥ 60 мл/мин/1,73 м2. Необходимо отметить, что у 7754 (20%) участников исходная рСКФ была < 60 мл/мин/1,73 м2.
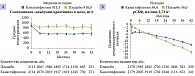
Пациенты со сниженной функцией почек достигли пропорционально большего снижения риска ССС, чем пациенты с сохраненной функцией почек, – на 23 и 9% соответственно (рис. 6) [8].
У получавших ингибиторы НГЛТ-2 количество госпитализаций по поводу СН было на 31–32% меньше, чем у применявших плацебо [23, 24], независимо от того, включали ли метаанализы три (исследования EMPA-REG, CANVAS, DECLARE) или четыре параметра (исследование CREDENCE) в первичную комбинированную конечную точку.
На рисунке 7 показано различие влияния трех ингибиторов НГЛТ-2 на риск ССС в возрастных стратах: моложе 65 лет и 65 лет и старше [27]. Количество пациентов с диабетом в возрасте 65 лет и старше составляло от 44,5–46,0% (в исследованиях EMPA-REG и DECLARE) до 60% (в исследовании CANVAS). У больных моложе 65 лет отношение рисков ССС достигло 0,95, 65 лет и старше – 0,83. Влияние на частоту ССС было значимым только у пациентов старшей возрастной группы.
Объединенные результаты четырех исследований: EMPA-REG, CANVAS, DECLARE и CREDENCE – продемонстрировали снижение риска достижения комбинированной конечной точки, включавшей диализ, трансплантацию и смерть вследствие болезни почек, на 33%, терминальной стадии ХБП на 35% и острой почечной недостаточности на 25%. Указанные эффекты носили устойчивый характер во всех исследованиях и в группах с разной рСКФ, включая группу с исходной рСКФ 30–45 мл/мин/1,73 м2 [28].
В настоящее время ингибиторы НГЛТ-2, по крайней мере канаглифлозин, эмпаглифлозин и дапаглифлозин, являются антигипергликемическими средствами, которые обладают наиболее впечатляющими нефропротективными свойствами, оказывают положительный комбинированный эффект на альбуминурию, повышают рСКФ, снижают риск прогрессирования заболевания почек до терминальной стадии при применении в комплексной терапии с блокаторами РААС.
Ингибиторы НГЛТ-2 могут быть эффективны как для ранней [28], так и для поздней [29] профилактики ДБП.
В сентябре 2019 г. Управление по контролю за качеством пищевых продуктов и лекарственных средств одобрило канаглифлозин для снижения риска развития терминальной стадии ХБП, повышения уровня креатинина в сыворотке крови в два раза, уменьшения риска смерти от сердечно-сосудистых заболеваний и госпитализаций по поводу СН у больных сахарным диабетом 2 типа с сопутствующей диабетической нефропатией с альбуминурией более 300 мг/г [11].
В России препарат Инвокана® зарегистрирован по показанию сахарный диабет 2 типа у взрослых в виде моно- и комбинированной терапии с другими сахароснижающими препаратами, включая инсулин, в том числе у больных с сопутствующими сердечно-сосудистыми заболеваниями с целью снижения риска ССС (сердечно-сосудистой смерти, нефатального инфаркта миокарда, нефатального инсульта).
Заключение
Канаглифлозин (препарат Инвокана®) – один из наиболее хорошо изученных представителей ингибиторов НГЛТ-2. Данный класс препаратов особенно востребован у пациентов с кардиоренальными рисками, уже развившимися сердечно-сосудистыми и почечными заболеваниями, характерными для естественного течения СД 2 типа.
Помимо антигипергликемического действия канаглифлозин обладает дополнительными эффектами, такими как снижение массы тела (в среднем на 2–3 кг) и артериального давления (на 2–7 мм рт. ст.).
Вследствие инсулиннезависимого механизма действия препарат Инвокана® не вызывает развитие эпизодов гипогликемии, что особенно важно для пациентов старшей возрастной группы с тяжелой коморбидностью.
К преимуществам препарата также следует отнести хорошую сочетаемость с сахароснижающими препаратами других фармакологических групп, включая инсулин.
A.M. Mkrtumyan, MD, PhD, Prof.
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
A.S. Loginov Moscow Clinic Scientific Center
Contact person: Ashot M. Mkrtumyan, vagrashot@mail.ru
Since the second half of the XX century, the increase in the incidence of diabetes mellitus has become comparable to a non-infectious pandemic. As a result, attention to this direction of endocrinology has significantly increased. For more than a century, new pathogenetic mechanisms have been discovered, the classification of diabetes mellitus has been carried out, and new methods of its diagnosis and treatment have appeared.
The wide range of hypoglycemic drugs that exists today allows us to implement the basic medical principle ‘treat not the disease, but the patient’, id est to take into account the risks of both each patient and hypoglycemic drugs. Given the unsatisfied clinical need to prevent or at least contain the progression of complications of type 2 diabetes, sodium-glucose cotransporter 2 inhibitors may be of particular interest.
The article considers the general characteristics of sodium-glucose cotransporter 2 inhibitors. Their place in modern treatment algorithms that emphasize a stratified approach to the choice of pharmacotherapy in patients with cardiovascular and renal risk, polymorbidity. The article presents the results of the CREDENCE study on this group drugs ability to improve the prognosis in patients with type 2 diabetes mellitus with concomitant diseases of the cardiovascular system and kidneys, as well as the outcomes of the natural course of the disease.

