Шовные материалы и методы наложения кожных швов в акушерско-гинекологической практике
- Аннотация
- Статья
- Ссылки
- English




Историческая справка
Швы начали использовать еще за 2000 лет до н.э. В китайском трактате по медицине упоминались кишечный и кожный швы с использованием нитей растительного происхождения. В Чараке Самхите (Caraka Samhita, «Сборник Чараки», санскритский текст об индийской народной медицине), составление оригинала которого датируется от 700 г. до н.э. – I в. нашей эры, описано применение для швов муравьев с широкими челюстями. Чуть позже индийский хирург Сушрута (Susruta) ввел и описал новые шовные материалы – волос лошади, хлопок, лоскуты кожи, животные сухожилия и волокна деревьев. Наивысшего расцвета медицина и хирургия достигли в эпоху Римской империи. Достижения хирургии того времени связаны с именами Гиппократа и Галена. В 175 г. н.э. древнеримский врач и философ Клавдий Гален впервые описал кетгут и использовал его в своей практике.
Кетгут – саморассасывающийся хирургический шовный материал, который изготовляют из очищенной соединительной ткани, полученной либо из серозного слоя кишечника крупного рогатого скота, либо из подслизистой оболочки кишечника овец. После описания методов стерилизации нитей кетгута Джозефом Листером (XIX в.) данный материал вошел в широкую практику как единственный рассасывающийся материал. Впоследствии Эмиль Теодор Кохер внедрил в хирургическую практику шелк. В 1924 г. немецкие ученые Херман и Хохль получили поливиниловый спирт, первый синтетический шовный материал. Уже через три года, в 1927 г., в Америке Коротерс открыл нейлон. Позже, в 1930-х гг., были созданы капрон и лавсан. Научный прогресс не стоит на месте, появляется все больше синтетических материалов – полипропилен, тефлон, дексон, викрил, максон и ПДС.
С открытием асептики и антисептики во второй половине XIX в., с появлением шовных материалов стали внедряться и новые методики наложения швов, начала активно развиваться хирургия. Появились кишечные швы. В настоящее время насчитывается свыше 300 методов наложения таких швов. Многообразие кишечных швов основано на трудах французского анатома М. Биша, французских хирургов А. Жобера, А. Ламбера, чешского хирурга Е. Альберта. Н.И. Пирогов создал и ввел в практику, в частности, серозно-мышечно-подслизистый шов.
Классификация хирургических швов
Для соединения краев кожной раны применяются различные виды швов. По технике наложения они классифицируются на простые узловые, непрерывные (обвивные, погружные, матрацные, косметические), П-образные и Z-образные. По отношению плоскости шва к поверхности кожи швы делятся на вертикальные и горизонтальные, по выполняемой функции – на адаптирующие, наводящие и гемостатические. Хирургические швы подразделяют и по способу наложения – на ручные и механические (аппаратные). В настоящее время предложены и внедрены неинвазивные методы закрытия ран – сведение краев лейкопластырем, стягивающим пластырем-молнией, клеевой повязкой на крючках [1–3].
Узловые швы
Узловые швы обычно используют для закрытия послеоперационных ран. Простой узловой шов обеспечивает хорошее соединение краев раны без образования «мертвого пространства» за счет сопоставления слоев дермы и подкожной жировой клетчатки.
Узловой шов имеет ряд преимуществ:
- прецизионность сопоставления соединяемых тканей, возможность моделирования параметров стежков в зависимости от формы раны;
- качественное соединение краев ран сложной формы (дугообразной, угловой, многоугольной и т.д.);
- обеспечение прочной фиксации краев раны при необходимости снятия одного или нескольких швов ряда по соответствующим показаниям;
- сохранение кровоснабжения краев раны;
- гемостатические свойства.
К недостаткам относятся, в частности:
- относительная трудоемкость наложения (отдельное проведение нити и ее завязывание для каждого шва);
- необходимость точного дополнительного сопоставления краев раны перед наложением каждого последующего шва;
- продолжительность манипуляции: на образование петель каждого шва уходит много времени. Для фиксации отдельного шва из современных синтетических нитей требуется пять-шесть узлов. Использование такого шва при сложной полостной операции (например, резекции желудка) может существенно увеличить время оперативного вмешательства.
Как уже отмечалось, узловые швы подразделяются на вертикальные и горизонтальные [1–3]. Вертикальные в свою очередь делятся на круговые (циркулярные) и П-образные. При вертикальном круговом шве нить проводится перпендикулярно к длиннику раны по окружности разного радиуса в зависимости от толщины и свойств соединяемых тканей.
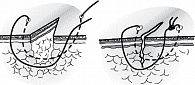
Вертикальный П-образный шов (рис. 1) адаптирует края раны, точно сопоставляя их без большого напряжения тканей и формирования «мертвого пространства». Одной из разновидностей узлового вертикального П-образного шва является шов Мак-Миллана – Донати. Для полного исключения образования закрытой полости вблизи дна раны и повышения прочностных свойств шов накладывают так, чтобы наряду с краями раны захватить ее дно. Поверхностная нить проходит непосредственно через толщу дермы. Такой шов позволяет сопоставлять края раны даже при их большом диастазе. К недостаткам относят неудовлетворительный косметический результат из-за образования послеоперационных рубцов, что создает условия для ишемизации тканей.
Для повышения эстетических свойств вертикального П-образного шва концы нити проводят через дерму и подкожную жировую клетчатку без выкола на поверхности кожи с одной стороны. Данный шов называется швом Альговера (рис. 2). Преимущества шва: хорошие адаптационные свойства и косметический результат; недостатки: возможно прорезывание. Противопоказан больным с избытком подкожно-жировой клетчатки [1–3].
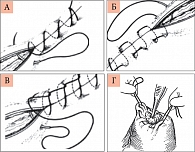
Горизонтальный узловой шов накладывают исключительно П-образно (рис. 3). Преимущества: повышенное качество соединения средней части глубокой раны, небольшая трудоемкость; недостатки: возможность расхождения краев кожи с заживлением раны вторичным натяжением, недостаточные гемостатические свойства, опасность формирования замкнутой полости и нагноения между линией швов и дном раны.
Непрерывные швы
Непрерывные швы (рис. 4) представляют собой серию стежков, последовательно накладываемых одной и той же нитью. Шов позволяет хорошо адаптировать края кожи, осуществлять гемостаз, но при этом микроциркуляция в краях раны и косметический результат остаются неудовлетворительными. В зависимости от количества слоев, захваченных в шов, непрерывные швы могут быть плоскостными и объемными.
Плоскостной непрерывный шов накладывается строго в пределах одного слоя и предназначен для соединения тонких тканей с выраженными пластическими свойствами, таких как плевра или брюшина.
Виды плоскостного непрерывного шва: кисетный, полукисетный по А.А. Русанову, Z-образный, шов Ламбера, шов Гамби.
Шов Ламбера – типичный серозно-мышечный шов, самый безопасный и полезный шов при наложении желудочно-кишечного анастомоза, поскольку поверхность слизистой оболочки инвертирована, фиброзно-мышечный слой включен. Возможна и прерывная интерпретация данного шва.
Кисетный шов – непрерывный серозно-мышечный шов, накладываемый циркулярно, представляет собой непрерывный шов Ламбера вокруг круглого отверстия. Предназначен для погружения небольшой культи. Применяют при закрытии концевого отверстия тонкой кишки, для погружения культи червеобразного отростка при аппендэктомии, как один из способов укрытия культи двенадцатиперстной кишки и др. Шов накладывают длинной нитью и тонкой круглой круто изогнутой иглой.
Полукисетный шов по А.А. Русанову отличается от кисетного тем, что после наложения стежков на одну полуокружность нить перекидывают через культю и стежки накладывают в противоположном направлении. Применяют при необходимости погружения культи большого диаметра одной нитью.
Методика наложения Z-образного шва отличается от методики наложения кисетного шва: после двух стежков, наложенных на одну полуокружность кишки, нить перекидывается через культю, а затем накладывается два стежка в противоположном направлении.
Шов Гамби – сквозной краевой шов, обеспечивающий сопоставлению краев раны и соприкосновение их серозных оболочек. Позволяет захватывать два слоя (слизистый и серозный) одним швом, полезен при создании анастомоза, когда два края раны не совпадают по размеру [1–3].
Основные виды объемных непрерывных швов:
- обвивной рантовидный шов обычно применяют для наложения на сосуды и полые органы;
- обвивной матрацный шов используют для соединения краев сосудов и кожи;
- крестообразный встречный обвивной шов предназначен для предупреждения прорезывания тканей;
- непрерывный шов с захлестом применяют для точного сопоставления краев раны, например интимы сосудов;
- непрерывный вворачивающий шов, например шов Шмидена, накладывают на полые органы;
- непрерывный полиспастный шов используют для сближения ребер после разреза по межреберью.
В зависимости от расположения узлов по длине объемного непрерывного шва можно выделить:
- шов по Ревердену (узлы завязывают в начале и в конце шва);
- линейный шов с возвращением нити, когда ее начало и конец связывают между собой;
- линейный шов с фиксацией концов нити посередине шва.
Комбинации швов
В хирургической практике нередко используют комбинации швов в различных плоскостях. Часто сочетают однорядные и многорядные комбинированные швы.
Однорядный комбинированный шов характеризуется включением в каждый последующий стежок тканей, захваченных предыдущим швом. Однорядный комбинированный шов накладывается преимущественно для достижения гемостатического эффекта, однако он может служить опорным швом для соединения краев скелетных мышц, сухожилий и т.д.
Многорядный комбинированный шов может состоять из ярусов однотипных швов, последовательно наложенных на слои разных тканей. Кроме того, этот вариант может состоять из нескольких этажей разнотипных швов. Например, для ушивания раны передней брюшной стенки используют непрерывный шов на брюшину, восьмиобразные швы – на мышцу, П-образные или вертикальные круговые узловые швы – на апоневроз, вертикальные узловые круговые швы – на фасции, подкожную клетчатку и кожу [1–3].
Разновидности шовных материалов
Шовные материалы различаются конструкцией, составом, размером и способностью рассасываться или деградировать после определенного периода времени. Шовные материалы подразделяют:
на рассасывающиеся, утрачивающие прочность через 60 дней. Могут состоять из природных материалов (кетгут, коллаген) и синтетических волокон – полигликолевой кислоты, полиглактина (викрила), полидиоксанона (PDS) или полиглекапрона (монокрила) и др. Рассасывающийся шовный материал используется для ушивания тканей, требующих поддержки раны от нескольких дней (кожа, подкожная клетчатка, мышцы) до недель и месяцев (фасция);
нерассасывающиеся, не являющиеся биоразлагаемыми. К ним относятся полиэфиры (лавсан, мерсилен, этибонд), полиолефины (пролен, полипропилен, суржипро), различные фторполимеры, металлические скобы. Данные нити в конечном итоге отгораживаются фибробластами (клетками соединительной ткани). Используются при сшивании прочных и медленно заживающих коллагеновых тканей (например, сухожилий) или в случае, когда необходима долговременная фиксация (например, протезные трансплантаты).
Выбор шовного материала определяется его характеристиками, участком (органом) наложения шва, а также предпочтениями оперирующего хирурга [1, 2].
Основные швы и шовные материалы, применяемые в акушерстве и гинекологии
Рассмотрим основные методы наложения швов и шовные материалы, которые применяются в практике акушеров- и хирургов-гинекологов.
Швы и шовные материалы, используемые при операциях на матке
В зависимости от заболевания, типа тканей и вида хирургического вмешательства на матке используют различные нити и методы сшивания краев раны. Основными швами, которые часто накладывают хирурги-гинекологи, являются скорняжный шов, шов Микулича, шов Шмидена, шов Ревердена – Мутановского [1, 2, 4].
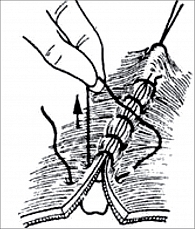
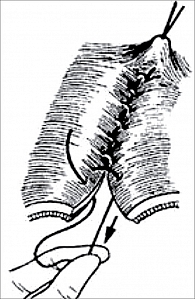
Скорняжный шов (рис. 5) представляет собой непрерывный краевой обвивной выворачивающий шов. Длинную нить проводят через края раны, прокалывая все слои стенки матки. Один конец нити завязывают, а с помощью второго накладывают непрерывный шов. После выкалывания иглы нить стягивают снаружи, при этом края раны выворачиваются и их слизистые оболочки соприкасаются. Преимущества: шов гемостатичен; недостатки: возможно инфицирование линии шва из-за выворачивания слизистой оболочки.
Шов Микулича (рис. 6) – непрерывный обвивной вворачивающий шов. Техника наложения аналогична технике наложения скорняжного шва, но после каждого стежка нить затягивается изнутри, благодаря чему края разреза вворачиваются и соприкасаются серозными оболочками. Преимущества: шов обеспечивает хорошую герметичность и механическую прочность, гемостатичен; недостатки: по мере ушивания раны затягивать нить со стороны просвета становится тяжелее, последние стежки приходится затягивать снаружи.
Шов Шмидена (рис. 7) – непрерывный обвивной вворачивающийся шов. Длинную нить проводят через все слои матки в одном направлении, иглу вкалывают со стороны слизистой оболочки по направлению кнаружи, выкалывают на серозной оболочке. После прошивания обоих краев нить затягивается с наружной стороны, при этом происходит вворачивание сшиваемых краев в просвет органа и плотное соприкосновение серозных оболочек. Преимущества: гемостатичный, относительно высокая асептичность, хорошая герметичность и механическая прочность; недостатки: сложность наложения (необходимо последовательно подхватывать края раны со слизистой оболочки), редко используется как однорядный шов, обязательно применяется атравматичная игла.
Шов Ревердена – Мутановского (рис. 8) – непрерывный сквозной обвивной шов «взахлестку». Нить проводят через обе стенки матки, каждый последующий стежок проходит через петлю предыдущего, в результате наложения при натяжении нити образуется «захлестка», которая сдавливает ткани. Преимущества: обеспечивает надежный гемостаз, герметичность, минимально травмирует ткани; недостатки: ширина стежка не должна превышать 0,6–0,8 см.
В случае родоразрешения путем кесарева сечения наложение швов на матку является важным этапом операции. Первый вариант шва был трехэтажным: вначале накладывался подслизисто-мышечный шов, затем мышечно-мышечный и, наконец, серозно-мышечный, все лигатуры лежали отдельно, параллельно друг другу. Однако наличие узлов в толще миометрия нередко приводило к несостоятельности швов и расхождению раны на матке и, как следствие, развитию перитонита [5–7]. В настоящее время стенку матки ушивают двухрядным непрерывным швом (например, швом Ревердена – Мутановского) с применением рассасывающихся материалов с большим периодом полной абсорбции, таких как викрил, монокрил, дексон, капроаг. Впрочем, хирурги отдают предпочтение викрилу, который считается самым эффективным шовным материалом при родоразрешении путем кесарева сечения [8]. В некоторых случаях возможно укрепление шва на стенке матки сетчатым эндопротезом, который фиксирует миометрий поверх шва, в пределах здоровых тканей, брюшину восстанавливают непрерывным обвивным швом [9].
При миомэктомии (хирургическое удаление миомы матки), выполняемой лапароскопическим методом, глубокие слои разреза зашиваются двух- или трехрядными швами в несколько слоев: отдельные мышечно-мышечные и непрерывный серозно-мышечный швы рассасывающими нитями типа викрила 2/0–3/0. Отдельными узловыми швами удается лучше сопоставить края раны и добиться максимального качества метропластики [10, 11]. Лучшему сопоставлению краев миометрия при сшивании матки способствует использование V-loc 180 – рассасывающейся монофиламентной нити с мелкими зубцами (типа елочной ветки), направленными от иглы, и петелькой на конце [12, 13].
Не менее популярны нити, созданные на основе полигликолевой кислоты. Преимуществами данного материала являются почти полное отсутствие воспалительной реакции тканей, высокая прочность, что значительно уменьшает риск возникновения спаечного процесса и способствует формированию полноценного рубца на матке [25]. Возможно использование и других не менее эффективных шовных материалов – монофиламентных, рассасывающихся, самофиксирующихся, безузловых нитей [14, 15]. Использование рассасывающегося шва из монофиламентного материала ассоциируется с благоприятным течением послеоперационного периода, минимальным количеством осложнений [11].
Швы, используемые при операции на яичниках
В 1975 г. A. Yuzpe и J.-É. Rioux впервые выполнили биопсию яичников лапароскопическим доступом. Почти десять лет спустя, в 1984 г., H. Gjönnaess применил лапароскопическую каутеризацию яичников в качестве метода лечения склерополикистоза яичников. Сегодня эндоскопический доступ признан золотым стандартом в радикальной и реконструктивной хирургии яичников.
В последние 10–15 лет операции на яичниках обычно выполняются лапароскопическим методом. К его преимуществам относятся достойный косметический эффект, минимальный уровень травматизма, так как доступ в брюшную полость обеспечивается через небольшие проколы, минимальные кровопотери в ходе операции, сохранение репродуктивной функции, минимальный риск развития осложнений, быстрое проведение хирургического лечения и восстановление трудоспособности пациента в короткие сроки без ущерба для качества лечения [16, 17].
В детской гинекологии приоритет отдается лапароскопической цистэктомии с максимальным сохранением ткани яичника и его репродуктивной функции.
Соединение тканей в эндоскопической хирургии в целом такое же, как в открытой хирургии, и может осуществляться путем механического сшивания либо склеиванием тканей, например c применением фибринового клея для соединения краев раны. К механическому шву относят сшивание тканей иглами, скрепочными аппаратами – стейплерами и аппаратный шов. Прошивание тканей при наложении эндоскопического непрерывного шва не отличается от такового в открытой хирургии. Особенности имеются на этапах начала и завершения шва. Завершить непрерывный шов удобно простым узлом, как в открытой хирургии. Для сшивания ткани в эндоскопической хирургии оптимально применение атравматических игл. Игла проводится в полость через троакар в редукторе, фиксируется иглодержателем, выполняется прошивание. Сформировать узел на данной нити можно интракорпоральным и экстракорпоральным путем [18].
При возникновении кровотечения из раны яичника гемостаз осуществляют монополярным электродом «шарик» или биполярным коагулятором. При значительной раневой поверхности на ткань яичника накладывают отдельные швы, узлы завязывают интракорпорально.
К лапаротомии хирурги прибегают при наличии кист и доброкачественных образований яичников больших размеров, онкологических опухолей, апоплексии яичников (если невозможно оперировать лапароскопически). В настоящее время используется нижнесрединный разрез, который обеспечивает хороший доступ к органам малого таза. Прошивание тканей яичника в данном случае выполняется наложением П-образного шва прямой иглой, которая минимально травмирует орган [17, 19]. Брюшинный разрез зашивают послойно. При этом важно помнить, что первичным натяжением срастаются только однородные ткани. Рану ушивают начиная с нижнего края трехрядным швом.
При наложении швов на яичники используются рассасывающиеся нити – полигликолид, полисорб, викрил и др.
Наложение минимального количества швов, оптимальное использование хирургических энергий в сочетании с обильным орошением и тщательным промыванием брюшной полости и малого таза являются факторами профилактики спайкообразования.
Швы и шовные материалы, используемые при операциях на молочной железе
Молочная железа из-за своей анатомии требовательна к выбору шовного материала и метода наложения шва. От этих факторов зависит постоперационное восстановление больных.
Один из способов ушивания раны на молочной железе – отдельными узловыми швами в шахматном порядке – от верхушки подкрыльцовой области к ее основанию. Подкожная клетчатка верхнего и нижнего лоскутов сшивается непрерывным обвивным швом с фиксацией через три-четыре стежка к подлежащей мышце путем наложения шва в перпендикулярном направлении к линии разреза. Затем накладывается непрерывный внутрикожный шов с использованием рассасывающихся материалов [20].
В эпоху косметологии хирурги обращают внимание не только на эффективность самой операции, но и на внешний вид послеоперационной раны. В связи с этим особое значение отводится косметическому шву. Предпочтение отдается внутрикожным швам: шву Холстеда, шву Холстеда – Золтона, шву Мак-Миллана – Донати, шву Донати [4, 21].
Шов Холстеда непрерывный внутренний адаптирующий. Шовная нить проходит интрадермально в плоскости, параллельной поверхности кожи. В случае большой протяженности раны (свыше 8 см) могут возникнуть затруднения при извлечении длинной нити. При несостоятельности какого-либо отдельного участка раны невозможно решить эту проблему локально – шов распускается по всей длине.
Шов Холстеда – Золтона двухрядный непрерывный внутренний адаптирующий. Применяется при выраженной подкожно-жировой клетчатке, а также сильном натяжении сводимых краев раны. Первый ряд накладывают приблизительно посередине подкожной основы, второй – внутрикожно.
Шов Мак-Миллана – Донати вертикальный П-образный узловой адаптирующий. Узловой вертикальный шов с массивным захватом подлежащих тканей и хорошей адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. При этом однородные ткани хорошо сопоставляются, имеется возможность оттока жидкости, а также шов Мак-Миллана – Донати не ограничивает движение. К недостаткам шва Мак-Миллана – Донати относят неудовлетворительный косметический результат вследствие образования грубых поперечных полос, из-за чего на открытых частях тела его применение ограниченно.
Шов Донати – вариант внутрикожного шва, который сочетает в себе как высокий косметический эффект и отличную адаптацию краев внутрикожных швов, так и прочность, мобильность и санационные возможности [4, 21].
При наложении швов на молочную железу используется атравматичный рассасывающийся шовный материал (например, викрил 4/0).
Швы и шовные материалы, накладываемые на промежности
В настоящее время в акушерских стационарах используются различные методики ушивания как эпизиотомии, так и самопроизвольных разрывов промежности: восьмиобразные швы из нехромированного кетгута, простые узловые швы. Узловые швы накладывают нитями из викрила на верхний угол разрыва влагалища. Края мышц ушивают тремя-четырьмя погружными швами из викрила или хромированного кетгута. Продолжают восстановление стенки влагалища с помощью отдельных лигатур или непрерывного шва [22], края кожной раны ушивают подкожным кетгутовым швом [23].
Акушеры и гинекологи, накладывая швы на промежности, отдают предпочтение рассасывающимся нитям – викрилу, полидиоксанону, полилактиду капролактону и др.
Полиглактин (викрил) создан на основе биоразлагаемых полимеров гликолида и лактида с добавлением стеарата кальция. Викрил представляет собой плетеную мультифиламентную нить; он относительно инертен, неаллергенный, апирогенный, вызывает минимальную тканевую реакцию при имплантации. Через две недели после операции нить сохраняет лишь 55% исходной прочности, полностью рассасывается спустя два-три месяца.
Полидиоксанон (PDS) – монофиламентная нить, созданная из полиэфира п-диоксанона. Обладает меньшим по сравнению с викрилом коэффициентом трения, биологически инертна, апирогенна. Через две недели нахождения в тканях сохраняет до 70% первоначальной прочности, полная биодеградация происходит через шесть месяцев.
Полилактид капролактон с двунаправленными насечками – самая крепкая синтетическая нить. Обладая качествами инертности и апирогенности, через две недели сохраняет не менее 90% прочности, полностью биодеградирует лишь через 16 месяцев. Нить из полилактида капролактона – наиболее прочный и технологичный на сегодняшний день материал для эстетической коррекции половых органов [24].
Вместе с тем из-за минимальной инвазивности, сокращения времени операции, объема средней кровопотери и периода нетрудоспособности предпочтение отдается использованию вагинальных полидиоксаноновых нитей [25].
Таким образом, анализ данных литературы показывает, что в настоящее время в арсенале хирургов имеется широкий спектр шовного материала и современных инструментов. Вместе с тем сама суть формирования и наложения хирургического шва на протяжении веков не изменилась, только усовершенствовалась благодаря появлению новых материалов и технологий.
Ye.V. Sibirskaya, PhD, Prof., M.D. Vasilyeva
N.I. Pirogov Russian National Research Medical University
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
This article provides a historical overview of the emergence and development of suture materials and suture techniques, the basic classification of skin sutures and threads, and a review of the main techniques and materials used in general surgery, particularly in operative gynecology.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.