Синдром ожирения – гиповентиляции: современный взгляд
- Аннотация
- Статья
- Ссылки
- English
На сегодняшний день ожирение является глобальной проблемой. Избыточная масса тела может стать причиной хронической дыхательной недостаточности, патологического состояния – синдрома ожирения – гиповентиляции, или пиквикского синдрома [1]. У больного ожирением (индекс массы тела ≥ 30 кг/м2) развивается хроническая альвеолярая гиповентиляция, проявляющаяся гиперкапнической дыхательной недостаточностью (РаСО2 > 45 мм рт. ст.), которую нельзя объяснить другими причинами, кроме избыточной массы тела [2, 3]. Прямая связь между гипоксемией и гиперкапнией не установлена, но содержание кислорода в крови у таких пациентов обычно снижено. Кроме того, при синдроме ожирения – гиповентиляции отмечаются нарушения дыхания во сне: чаще синдром обструктивного апноэ сна (СОАС), реже нарушения вентиляции центрального характера [4].
Первое клиническое наблюдение случая дыхательной недостаточности, хронического легочного сердца, дневной сонливости и избыточной массы тела было опубликовано C. Burwell и соавт. (1956). Авторы предположили, что причиной описанных симптомов являются нарушения легочной вентиляции вследствие морбидного ожирения. Позднее у таких пациентов были описаны специфические нарушения дыхания во время сна из-за обструкции верхних дыхательных путей. Это во многом изменило представление о пиквикском синдроме и позволило сформулировать концепцию синдрома обструктивного апноэ сна, что сделали C. Guilleminault и соавт. (1973) [5].
Если проанализировать описание полного и сонливого слуги Джо из романа Ч. Диккенса «Посмертные записки Пиквикского клуба» [6], ставшего образцом пациента с пиквикским синдромом, станет понятно, что Джо страдал тяжелым СОАС, а не хронической дыхательной недостаточностью. В результате одни специалисты стали использовать термины «синдром обструктивного апноэ сна» и «пиквикский синдром» в качестве синонимов, другие – рассматривать СОАС как облигатную составляющую синдрома ожирения – гиповентиляции [7]. Оба подхода неточны. С одной стороны, встречаются пациенты с ожирением и хронической гиповентиляцией при отсутствии СОАС, с другой – даже очень тяжелые формы обструктивного апноэ сна не всегда приводят к нарушению газообмена в состоянии бодрствования [8].
Патогенез
Патофизиологические механизмы синдрома ожирения – гиповентиляции еще обсуждаются. Причиной его развития считают сочетание рестриктивных ограничений легочной вентиляции, нарушений респираторной механики, хронического утомления дыхательной мускулатуры и нарушений центральных механизмов регуляции дыхания [9]. Анализ данных свидетельствует, что перечисленные факторы не столько предопределяют, сколько способствуют развитию хронической гиперкапнии у предрасположенных к этому больных. Однако однозначных доказательств наследственной предрасположенности к возникновению синдрома ожирения – гиповентиляции пока не получено [10].
В последние годы активно обсуждается роль лептина в патогенезе синдрома ожирения – гиповентиляции. Лептин – регуляторный полипептид, продуцируемый адипоцитами. Он участвует не только в регуляции жирового обмена, но и в центральных механизмах контроля дыхания – стимулирует вентиляционную чувствительность к гиперкапнии [11]. Повышение продукции лептина у пациентов с ожирением увеличивает легочную вентиляцию, что, возможно, позволяет поддерживать уровень РаСО2 в пределах нормы [12]. Однако в исследовании R. Shimura и соавт. (2005), как и в исследованиях других авторов, показано, что более высокая концентрация лептина в сыворотке у пациентов с хронической гиперкапнией не приводит к необходимому возрастанию вентиляции легких [13]. Это дало основание рассматривать низкую индивидуальную чувствительность рецепторного аппарата дыхательных путей к лептину в качестве одного из возможных механизмов развития синдрома ожирения – гиповентиляции.
Влияние на дыхательные процессы
Синдром ожирения – гиповентиляции значительно усугубляет имеющиеся дыхательные нарушения при переходе из состояния бодрствования в состояние сна. Во-первых, это связано с присоединением обструкции верхних дыхательных путей у пациентов с СОАС и возрастанием нагрузки на аппарат дыхания из-за давления абдоминального жира на диафрагму в положении лежа. Во-вторых, имеют значение особенности физиологии дыхания во время сна – утрата волевого контроля, еще большее уменьшение чувствительности рецепторного аппарата к гипоксемии и гиперкапнии, а также снижение тонуса дыхательной мускулатуры, особенно во время фазы быстрого сна.
Синдром ожирения – гиповентиляции и синдром обструктивного апноэ сна
Связь между СОАС и синдромом ожирения – гиповентиляции сложна и неоднозначна. С одной стороны, ожирение является одним из основных факторов развития обструктивного апноэ сна. С другой – СОАС способствует развитию метаболических нарушений, таких как инсулинорезистентность и сахарный диабет 2 типа. Возникает порочный круг: СОАС обусловливает нарушение углеводного обмена, что становится причиной прогрессирования ожирения, гиповентиляции и утяжеления СОАС. Кроме того, нарушение вентиляции и неэффективные дыхательные попытки при обструкции верхних дыхательных путей приводят к более тяжелым нарушениям газообмена, усилению работы органов дыхания, утомлению дыхательной мускулатуры и дальнейшему снижению чувствительности дыхательного центра к гиперкапнии и гипоксемии. В этой связи одни исследователи считают СОАС самостоятельным фактором патогенеза хронической дыхательной недостаточности у больных ожирением [14], другие отрицают связь между тяжестью дыхательных нарушений во время сна и выраженностью гиперкапнии в состоянии бодрствования [15].
Результаты метаанализа, проведенного R. Kaw и соавт. (2009) и включавшего 15 исследований, показали, что тяжесть СОАС – один из независимых предикторов хронической дыхательной недостаточности [16]. Однако осталось непонятным, почему у одних пациентов с ожирением и СОАС гиповентиляция в бодрствовании сохраняется, у других – нет.
Нами установлено, что хроническая гиповентиляция у пациентов с СОАС развивается на фоне избыточной массы тела, но величина индекса массы тела не предопределяет появления хронической дыхательной недостаточности. Эти данные совпадают с результатами, полученными A. Manuel и соавт. (2016) [17]. Кроме того, у пациентов с дневной гиперкапнией наблюдаются более тяжелые расстройства дыхания во время сна, а величина РаСО2 в состоянии бодрствования зависит от тяжести СОАС [18].
Считается, что механизмы развития дыхательной недостаточности на фоне ожирения и СОАС у пациентов различны. Аргументом в пользу этой точки зрения служит значительная вариабельность эффективности СиПАП-терапии (Constant Positive Airway Pressure (CPAP) – постоянное положительное давление в дыхательных путях) [19].
По нашему мнению, пациенты с синдромом ожирения – гиповентиляции и СОАС подразделяются на две группы – с зависимым и независимым от апноэ механизмами развития хронической дыхательной недостаточности. Если в первом случае для нормализации показателей газообмена в состоянии бодрствования достаточно коррекции СОАС, то во втором требуются дополнительные более сложные терапевтические опции.
Мы склоняемся к тому, что хроническая гиповентиляция и обструктивное апноэ сна – два часто сочетающихся и в определенной мере ассоциированных друг с другом, но все же самостоятельных патологических состояния, развивающихся на фоне ожирения, что совпадает с актуальной позицией экспертов Американской академии медицины сна (2014).
Эпидемиология
Точные эпидемиологические данные о распространенности синдрома ожирения – гиповентиляции отсутствуют. Однако, ориентируясь на косвенные показатели, в том числе встречаемость пиквикского синдрома среди больных обструктивным апноэ сна, можно сделать вывод, что общее количество таких пациентов невелико – менее 1% в популяции. При этом хроническая гиповентиляция отмечается у трети пациентов с выраженным ожирением [20] и является одной из ведущих причин хронической гиперкапнии среди госпитализированных больных [21].
Диагностика
Клинические симптомы пиквикского синдрома хорошо заметны: ожирение, одышка при физических нагрузках, ощущение разбитости и сонливости в течение дня, тревожный прерывистый сон, часто сопровождающийся громким храпом, утренние головные боли, ухудшение памяти, цианоз, нередко отечность ног. При этом может отсутствовать выраженное тахипноэ, а относительно небольшое возрастание частоты дыхания не соответствовать тяжести дыхательной недостаточности. Образно говоря, такие больные не только не могут, но и не хотят дышать [22].
В общем анализе крови пациентов с пиквикским синдромом отмечается вторичный эритроцитоз. При исследовании кислотно-щелочного и газового состава крови выявляется типичная для этого состояния триада: компенсированный респираторный ацидоз, гиперкапния и гипоксемия.
С помощью дополнительных инструментальных методов можно выявить уменьшение легочных объемов, наличие легочной гипертензии, перегрузки, гипертрофии и последующей дилатации правых камер сердца.
При проведении кардиореспираторной полиграфии во время сна у большинства больных выявляется СОАС, чаще тяжелый и сопровождающийся значительной гипоксемией, иногда со снижением SpO2 до 50–60%. В отсутствие обструктивных нарушений дыхания во время сна регистрируется гиповентиляция.
Неинвазивные техники, позволяющие мониторировать уровень СО2 во время сна, к сожалению, не получили достаточного распространения и недоступны большинству врачей в нашей стране. Для диагностирования гиповентиляции можно установить наличие эпизодов снижения SpO2 < 90% длительностью > 5 минут, с минимальным значением SpO2 на этом отрезке ≤ 85% в отсутствие обструктивных нарушений дыхания [12].
Несмотря на то что развитие и последующая декомпенсация хронического легочного сердца считается типичным осложнением синдрома ожирения – гиповентиляции, хроническая сердечная недостаточность у таких больных диагностируется не всегда. В данном случае одышка, усиливающаяся в положении лежа и вынуждающая пациента находиться в положении сидя или стоя, скорее результат возрастающего давления абдоминального жира на диафрагму, а не признак застоя в малом круге кровообращения. Наличие последнего в принципе противоречит патофизиологии развития осложнений хронической дыхательной недостаточности.
Причиной отека ног могут быть сопутствующие избыточной массе тела венозная недостаточность и лимфостаз. Формальная оценка этих симптомов нередко приводит к гипердиагностике сердечной недостаточности и необоснованному назначению мочегонных средств. Следствием терапии петлевыми диуретиками становится метаболический алкалоз, что способствует еще большей задержке СО2 для компенсации последнего [22].
Лечение
Среди дыхательных аналептиков, потенциально эффективных при синдроме ожирения – гиповентиляции, в литературе наиболее часто упоминаются медроксипрогестерон и ацетазоламид. Показано, что медроксипрогестерон повышает чувствительность респираторной системы к гиперкапнии. В результате возрастает легочная вентиляция, снижается РаСО2 и повышается РаО2 [23]. Этим обусловлено достаточно частое назначение медроксипрогестерона пациентам с хронической гиповентиляцией. Однако применение препарата ограничивает возрастающий риск тромботических и тромбоэмболических осложнений, и так повышенный у лиц с гиподинамией и ожирением. В этой связи при наличии других высокоэффективных и безопасных способов лечения хронической гиперкапнии использование медроксипрогестерона при синдроме ожирения – гиповентиляции представляется неоправданным.
Ацетазоламид – диуретик, ингибирующий карбоангидразу. Препарат вызывает метаболический ацидоз, за счет чего потенциально способен стимулировать дыхание и снижать РаСО2 [24]. Однако его практическая терапевтическая эффективность невелика. Показанием к его назначению при альвеолярной гиповентиляции может быть наличие отечного синдрома у пациентов с декомпенсацией хронического легочного сердца. В случае комбинации с петлевыми диуретиками ацетазоламид может компенсировать развивающийся на фоне их применения алкалоз.
Назначение кислорода в качестве терапии первой линии пациентам с синдромом ожирения – гиповентиляции при тяжелой гипоксемии ошибочно, однако, к сожалению, часто встречается в клинической практике.
Широкое распространение пульсоксиметрии, позволяющей быстро и неинвазивно оценивать SpO2, привело к тому, что врачи стали отказываться от технически более сложного исследования газов артериальной крови. Между тем уровень SpO2 свидетельствует о кислородном статусе, но не о содержании СО2.
В норме регуляция дыхания во сне зависит от концентрации СО2. При нормальном уровне РаСО2 значимое увеличение вентиляции легких происходит только при содержании кислорода в крови ниже 60 мм рт. ст.
У пациентов с хронической гиперкапнией респираторный ацидоз компенсируется за счет метаболического алкалоза. Уровень рН стабилен, и рецепторный аппарат дыхательной системы не реагирует на высокий уровень РаСО2, то есть гиперкапния перестает служить стимулом к возрастанию легочной вентиляции. В результате контроль дыхания осуществляется в зависимости от содержания кислорода в крови. Поскольку у пациентов с хронической гиперкапнией регуляция вентиляции легких обусловлена уровнем РаО2, применение ингаляционного кислорода при условии спонтанного дыхания приводит к снижению легочной вентиляции. Таким образом, назначение оксигенотерапии для коррекции гипоксемии может способствовать еще большему угнетению дыхания, нарастанию гиперкапнии вплоть до развития гиперкапнической комы [25] и потенциально повышать риск смерти [26].
Снижение массы тела – основная задача для пациентов с синдромом ожирения – гиповентиляции. Ее радикальное уменьшение может нормализовать вентиляцию легких и устранить СОАС, что приведет к улучшению или даже нормализации показателей газообмена как в состоянии бодрствования, так и в состоянии сна [27]. Следует отметить, что даже самые радикальные мероприятия, направленные на коррекцию ожирения, не обеспечат немедленного результата. Кроме того, хирургическое лечение ожирения потенциально затруднено из-за высокого риска осложнений, в том числе угрожающих жизни [28]. Указанное выше не исключает возможности назначения бариатрической хирургии, но повышает требования к отбору больных, их предоперационной подготовке и предопределяет необходимость тщательного послеоперационного наблюдения.
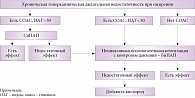
На сегодняшний день первой линией терапии синдрома ожирения – гиповентиляции является неинвазивная (масочная) вентиляция легких (рис. 1) [29]. Она позволяет снизить нагрузку на дыхательную мускулатуру, оптимизировать механику дыхания, восстановить чувствительность дыхательного центра к СО2 и обеспечивает проходимость верхних дыхательных путей во время сна [30]. Благодаря создаваемому физиологическому резерву вспомогательная вентиляция задействуется только во время ночного сна, когда нарушение дыхания наиболее выражено. В результате не только улучшается качество жизни пациентов, но и достоверно уменьшается смертность [31].
У пациентов с СОАС для устранения обструкции верхних дыхательных путей во время сна лечение можно начать с вентиляции в режиме СиПАП – дыхание с постоянным положительным давлением воздуха. Иногда это позволяет компенсировать хронические нарушения газообмена. Однако наши наблюдения свидетельствуют, что СиПАП-терапия оказывается достаточной лишь для части пациентов с синдромом ожирения – гиповентиляции и тяжелым СОАС. В большинстве случаев пациенты с хронической дыхательной недостаточностью плохо переносят СиПАП-терапию и ее эффективность низкая. Это подтверждают и другие работы [32].
Предлагаемая некоторыми авторами комбинация СиПАП и оксигенотерапии представляется идеологически неверной, поскольку способствует устранению гипоксемии, но не гиповентиляции.
Таким образом, СиПАП-терапия в первую очередь показана пациентам с тяжелым СОАС и умеренными нарушениями газообмена в течение дня. Если таковая не привела к нормализации РаСО2 в состоянии бодрствования и устранению гипоксемии во время сна, когда тяжесть хронической дыхательной недостаточности исходно велика или СОАС изначально отсутствует, следует использовать классическую неинвазивную вспомогательную вентиляцию. Термин «вспомогательная» подразумевает, что подача аппаратных вдохов осуществляется с учетом самостоятельных дыхательных попыток пациента и синхронизирована с ними.
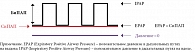
Наибольшее распространение вне палат интенсивной терапии в нашей стране получили портативные аппараты для неинвазивной респираторной поддержки в режиме контроля по давлению – БиПАП (Bilevel Positive Airway Pressure (BiPAP) – двухуровневое положительное давление в дыхательных путях) (рис. 2). При этом давление выдоха устанавливается на уровне, позволяющем поддерживать верхние дыхательные пути в открытом состоянии, то есть соответствует давлению СиПАП. После этого давление вдоха постепенно повышается до величины, позволяющей устранить гиповентиляцию и добиться SpO2 > 90%. Разница между давлением вдоха и давлением выдоха – тот параметр, который обеспечивает необходимый эффект респираторной поддержки.
У некоторых больных на фоне БиПАП-терапии при условии полностью спонтанного дыхания (S-режим) могут наблюдаться брадипноэ и центральное апноэ. В этом случае наблюдаемое урежение частоты дыхательных движений сходно с таковым при оксигенотерапии. Рецепторный аппарат регуляции дыхания просто не успевает адаптироваться к новому кислородному статусу, в то время как чувствительность дыхательного центра к СО2 все еще низкая. В этом случае следует перепрограммировать вентилятор таким образом, чтобы он мог обеспечивать контроль за минимальной частотой дыхания (ST-режим). Самостоятельное дыхание пациента сохраняется, а при урежении дыхания менее заданной врачом пороговой частоты аппарат самостоятельно генерирует искусственные вдохи, навязывая больному необходимый дыхательный ритм. Наш опыт показывает, что для поддержания адекватной вентиляции легких пороговая частота для большинства пациентов составляет примерно 12 дыхательных циклов в минуту.
Однако в процессе проведения неинвазивной вентиляции механическое устройство навязывает не всегда комфортные для больного параметры дыхания. Так, подача воздуха в маску под большим давлением иногда плохо переносится пациентами и нарушает их сон, что может лимитировать параметры лечения. Если целевой величины SpO2 на фоне БиПАП-терапии достигнуть не удается, на следующем этапе лечения следует добавить кислород [9].
При острой гиперкапнической дыхательной недостаточности неинвазивная вентиляция является общепризнанным методом терапии. У пациентов с хронической гиповентиляцией респираторная поддержка, напротив, используется неоправданно редко, так как все еще рассматривается многими клиницистами исключительно в качестве составляющей терапии критических и терминальных состояний [33].
Наш опыт свидетельствует, что у пациентов с хронической дыхательной недостаточностью, развившейся из-за тяжелого ожирения, вовремя и по показаниям начатая неинвазивная вспомогательная вентиляция легких способствует быстрой реабилитации и возвращению к активной жизни.
A.D. Palman
I.M. Sechenov First Moscow State Medical University
Contact person: Aleksandr Davidovich Palman, palyo@mail.ru
Author presents modern concepts on the causes and mechanisms of pathogenesis of rare type of sleep related breathing disorders – obesity-hypoventilation syndrome. The association of this syndrome with obstructive sleep apnea is discussed. Pharmacological and mechanical methods of treatment of obesity-hypoventilation syndrome are presented.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.