Тактика медикаментозного лечения острого коронарного синдрома без подъема сегмента ST на ЭКГ в свете европейских и российских рекомендаций
- Аннотация
- Статья
- Ссылки

Термин ОКС является предварительным в диагностическом поиске, подразумевая наличие острой ишемии миокарда. Больной с ОКС из соображений тактики ведения может быть отнесен к одной из двух его основных форм: ОКС с подъемами или без подъемов сегмента ST (ОКСП ST и ОКСБП ST).
ОКСБП ST предполагает наличие НС или неQ-ИМ. Последний отличается от НС наличием маркеров некроза миокарда.
Свидетельством практической важности выделения ОКС является то, что по данным ЕОК шестимесячная смертность у лиц с ОКСБП ST достигает 12% (Euro Heart Survey, 2001).
Российские рекомендации 2004 г. по лечению ОКСБП ST разработаны Комитетом экспертов ВНОК (1) с учетом рекомендаций ЕОК (2, 3), американских Коллегии кардиологов и ассоциации сердца (4).
Основой рекомендаций послужили принципы доказательной медицины с ориентировкой на класс доказательств (I, II, III) и уровень доказательности (А, В, С).
Диагностика ОКСБП ST
Клиническая картина предусматривает выделение нескольких вариантов ОКСБП ST. Возможны длительные (> 20 минут) ангинозные боли в покое, впервые возникшая (длительностью до 28-30 дней) тяжелая стенокардия не ниже III класса по классификации Канадской ассоциации кардиологов, дестабилизация стабильной стенокардии не ниже III класса (прогрессирующая стенокардия). Необходимо обращать внимание на возможность атипичных проявлений ОКС в виде болей в эпигастрии, диспептических явлений, прогрессирующей одышки, особенно у молодых, пожилых пациентов, женщин, больных сахарным диабетом.
Физическое обследование мало что дает для диагностики ОКС. Прежде всего, в ходе его предусматривается исключение экстракардиальных причин болей, уточнение состояния гемодинамики.
ЭКГ по мнению экспертов ЕОК является ключевым компонентом обследования больных с ОКС. При этом одновременно исключаются другие заболевания сердца. Желательна регистрация ЭКГ при болях и их окончании, постоянный многоканальный мониторинг сегмента ST. Холтеровское мониторирование недостаточно информативно в связи с запоздалым получением результатов.
Признаками нестабильности коронарного кровотока является динамика сегмента ST и зубца Т. Важно выявление депрессии сегмента ST>1 мм (0,1 мВ) в двух или более последовательных отведениях, отрицательных Т (>1 мм) в отведениях с превалирующими зубцами R. Возможны преходящие блокады ножек пучка Гиса.
Нормальная ЭКГ не исключает возможности ОКС.
Биохимические маркеры некроза миокарда при ОКСБП ST в виде содержания тропонинов T или I более специфичны и достоверны, чем КФК или ее МВ фракции.
Повышение тропонинов свидетельствует в условиях ишемии миокарда о некрозе кардиомиоцитов и расценивается как развитие инфаркта миокарда. В этом случае содержание тропонинов начинает расти через 3-4 часа и остаются повышенным в течение двух недель. Говоря о маркерах некроза миокарда, тем не менее, при затруднениях исследования тропонинов следует помнить о раннем повышении миоглобина и КФК-МВ.
Стратификация риска развития ИМ и смерти является необходимым условием индивидуальной тактики ведения больных.
Европейские рекомендации по стратификации риска квалифицируются с позиций уровня доказательности А. Для этого используются различные маркеры.
А. Маркеры риска тромбоза (краткосрочного риска):
- повторяющиеся приступы стенокардии;
- депрессия сегмента ST;
- транзиторные изменения сегмента ST;
- повышение уровня тропонинов;
- наличие тромба при ангиографии.
В. Маркеры, лежащие в основе патологии (долгосрочного риска):
- клинические маркеры (возраст, ИМ в анамнензе, аортокоронарное шунтирование, сахарный диабет, хроническая сердечная недостаточность, артериальная гипертензия);
- биологические маркеры (нарушение функции почек, маркеры воспаления: повышение С-реактивного белка, фибриногена, интерлейкина-6);
- ангиографические маркеры (дисфункция левого желудочка, распространенность коронарного атеросклероза).
В оценке систолической функции левого желудочка сердца у пациентов с ОКСБП ST, а также в выявлении сопутствующих заболеваний немаловажное значение имеет эхокардиография.
Лечение ОКСБП ST
Лечение ОКСБП ST должно предусматривать две группы вмешательств – позволяющие влиять на исходы заболевания (антитромботические препараты) и обладающие симптоматическим (антиишемическим) эффектом (5, 6).
Антиишемические препараты
Бета-адреноблокаторы (БАБ) рекомендуется применять у всех больных ОКСБП ST при отсутствии противопоказаний. По данным мета-анализа их применение при НС снижает риск развития ИМ на 13% (13). Доказательства предпочтительности каких-либо представителей этого класса отсутствуют. При наличии легочной патологии, дисфункции левого желудочка сердца целесообразно терапию начинать с короткодействующих препаратов. При явлениях легочной обструкции, а-v блокаде I (PQ>0,24 с), II, III степени, острой левожелудочковой недостаточности БАБ противопоказаны. Пероральный прием БАБ должен обеспечить достижение целевой ЧСС 50-60 ударов в минуту.
Нитраты в лечении ОКСБП ST до настоящего времени не имеют строгой доказательной базы (уровень доказательности C). Тем не менее, при сохранении болевого синдрома, ЭКГ признаков ишемии миокарда они назначаются внутривенно с последующим переходом на непарентеральные формы с учетом соблюдения безнитратного интервала.
Антагонисты кальция (АК) – бензотиазепины (дилтиазем) и фенилалкиламины (верапамил) могут быть использованы в лечении больных ОКСБП ST. Они принципиально не различаются по способности вызывать коронарную вазодилатацию. Антиангинальная эффективность их в целом эквивалентна таковой для БАБ.
Считается, что дилтиазем обладает некоторыми защитными свойствами при ИМ без подъема сегмента ST (2, 3).
Основные клинические эффекты дилтиазема представлены на рисунке 1.
Одним из широко применяемых в клинической практике представителем этой группы является Дилтиазем Ланнахер в виде ретардных форм дозировкой 90 мг и 180 мг (производства компании Lannacher Heilmittel Ges.m.b.H., Австрия).
АК при ОКСБП ST могут назначаться в случаях противопоказаний к приему БАБ, у больных уже получающих БАБ и нитраты и пациентов с вазоспастической (вариантной стенокардией). Однако не следует назначать их при значительных нарушениях функции левого желудочка сердца или a-v проведения.
По данным мета-анализа АК при НС не предотвращают развитие ИМ и не способствуют уменьшению смертности. Короткодействующие же нифедипины приводят к дозозависимому увеличению смертности у больных НС. Не следует использовать нифедипин или другие дигидроперидины без сопутствующей терапии БАБ (3).
Антитромботические препараты
Эти препараты являются основой лечения ОКС, так как его ведущим патогенетическим механизмом является атеротромбоз (2,3).
Нефракционированный гепарин (НФГ) и низкомолекулярные гепарины (НМГ) включены в различные рекомендации по лечению ОКС.
НФГ, согласно рекомендациям ЕОК, у пациентов, не получавших аспирин, приводит к снижению риска рефрактерной стенокардии, ИМ и смерти, однако, в меньшей степени, чем аспирин (2, 3). Исследования по эффективности совместного применения НФГ и аспирина не проводились.
Отечественные рекомендации подчеркивают (1), что в клинической практике поддержание терапевтической концентрации гепарина в крови затруднено, прежде всего, из-за непредсказуемого связывания его с белками крови.
НМГ в большей степени ингибируют Xа-фактор. Они обладают более предсказуемым антикоагулянтным действием и реже вызывают тромбоцитопению. Назначаются как внутривенно, так и подкожно, не требуют лабораторного контроля. Дозировка НМГ рассчитывается по массе тела. В Европейских рекомендациях по лечению ОКС (3). отмечается, что рандомизированные исследования показали превосходство НМГ перед плацебо. В отношении эноксапарина имеются данные, что он эффективнее НФГ.
Назначение НМГ более 8-ми суток не приводит к повышению эффективности лечения ОКСБП ST (1).
Прямые ингибиторы тромбина, судя по опубликованным рекомендациям, не целесообразны для лечения больных с ОКСБП ST.
Антитромбоцитарные препараты
Аспирин (ацетилсалициловая кислота, АСК), судя по мета-анализу Antithrombotic Trialists Collaboration (7), включающему более 5000 пациентов с НС, снизил риск негативных сосудистых событий у них на 46%.
Продолжение приема АСК после стабилизации состояния приводит к улучшению долгосрочного прогноза. И Российские, и Европейские рекомендации подчеркивают, что назначение АСК показано всем больным с подозрением на ОКС как в остром периоде (уровень доказательности А), так и в дальнейшем (уровень доказательности А) при отсутствии противопоказаний. Исследованиями установлено, что дозы 75-150 мг/сут. столь же эффективны, как и более высокие (2, 3).
При использовании кишечнорастворимых форм АСК время начала действия препарата увеличивается в среднем на 2 часа. Это не сказывается на эффективности АСК при постоянном приеме. Однако при экстренной помощи необходимо назначение первой нагрузочной дозы обычного аспирина (150-300 мг).
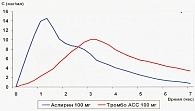
В настоящее время в широкой клинической практике получила распространение кишечнорастворимая форма АСК виде препарата Тромбо АСС (производства компании Lannacher Heilmittel Ges.m.b.H., Австрия). Отличие его фармакокинетики от «простого» аспирина показано на рисунке 2.
Противопоказаниями к приему АСК служат аллергия, обострение язвенной болезни, острое кровотечение, геморрагический диатез.
Побочным действием АСК является повреждение слизистой оболочки желудка за счет прямого токсического действия и вследствии ингибирования синтеза цитопротекторных простагландинов PGE2 и PGI2 (8, 9, 10).
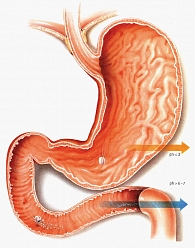
Специальные формы таблеток аспирина, включая Тромбо АСС, покрытые кишечнорастворимой оболочкой, не допускают абсорбции АСК в желудке (рисунок 3).
В исследованиях, основанных на эзофагогастродуоденоскопии, риск повреждения слизистой оболочки желудка уменьшился при использовании кишечнорастворимых форм АСК (11, 12, 13). Полагают, что при этом снижается гастротоксический эффект АСК. По данным L. Laine (2006) прием таблеток АСК с защитным покрытием в средней дозе 81 мг (387 человек) и плацебо (381 человек) в течение 12 недель не выявил различий в частоте изъязвлений слизистой оболочки желудка (7% по сравнению с 6% соответственно).
Высказывалось мнение, что у таблеток АСК с защитным покрытием антитромбоцитарные свойства менее выражены, чем у «простых» форм препарата (14). Но специально проведенное исследование (15) не выявило различий в угнетении агрегации тромбоцитов при трехнедельном приеме различных форм АСК.
Судя по лабораторным тестам, у 8-40% больных ИБС не выявляется желаемого влияния АСК на агрегацию тромбоцитов, что расценивается как резистентность к аспирину. Клинические аспекты этого явления в настоящее время окончательно не изучены.
Блокаторы рецепторов к АДФ: тиенопиридины (тиклопидин и клопидогрель) являются препаратами угнетения агрегации тромбоцитов. Их действие наступает медленнее, чем у аспирина. Исходя из этого, в начале лечения рекомендуется применять ударные дозы препаратов.
Тиклопидин нередко плохо переноситься из-за побочных эффектов со стороны желудочно-кишечного тракта и аллергических реакций, а также нейтропении и тромбоцитопении (4).
На основывании результатов крупного рандомизированного исследования CURE у больных ОКСБП ST показана эффективность длительного применения (до 1 года) комбинации аспирина с клопидогрелем (уровень доказательности В). Первая нагрузочная доза клопидогреля должна составлять 300 мг, последующие 75 мг 1 раз в сутки.
Сочетание аспирина с клопидогрелем также показано для лечения пациентов, подвергнутых стентированию.
Клопидогрель имеет меньше побочных эффектов, чем тиклопидин. Оба тиенопиридина могут быть рекомендованы для неотложного и длительного лечения больным с непереносимостью аспирина [1].
Блокаторы гликопротеидных рецепторов IIb/IIIa тромбоцитов использовались при ОКС в виде 4-х препаратов: абциксимаба, эптифибатида, тирофибана и ламифибана. Применение их (абциксимаба, эптифибатида и тирофибана) считается показанным всем больным ОКС, подвергающимся ЧКВ (чрескожным коронарным вмешательствам) – уровень доказательности А (2, 3).
Использование инфузии тирофибана или эптифибатида дополнительно к введению гепарина признается также целесообразным у больных ОКСБП ST при высоком риске осложнений, даже если в комплексном лечении не планируется ЧКВ (1).
Фибринолитическая терапия в отличие от ОКСП ST при НС и ИМ без подъема сегмента ST на ЭКГ не рекомендуется, так как ассоциируется с ухудшением прогноза (2, 3).
Настоящая работа посвящена обзору медикаментозного лечения ОКСБП ST и вопросы реваскуляризации миокарда в ней не рассматриваются.
В 2007 г. опубликована статья Н.А. Грацианского «Возможная коррекция алгоритма лечения острого коронарного синдрома без подъемов сегмента ST на электрокардиограмме» (6). В ней на основании результатов исследования OASIS-5 рассматривается возможность применение фондапаринукса при ОКСБП ST. Фондапаринукс – антитромботическое средство, которое избирательно ингибирует фактор Xа, играющий центральную роль в образовании тромбина. Привлекательным является возможность одноразового введения препарата. Согласно результатам исследования OASIS-5 (16) по влиянию на первичную конечную точку (смерть от любой причины, ИМ, рефрактерная ишемия за 9 дней) эффективность эноксапарина и фондапаринукса у больных ОКСБП ST оказалась одинаковой, но использование фондапаринукса сопровождалось меньшим числом крупных кровотечений. Однако необходимость коррекции алгоритма лечения ОКСБП ST с указанных позиций нуждается в дальнейшем изучении.
Долгосрочное ведение больных, перенесших ОКС, не теряет своей актуальности, так как клиническая стабилизация не гарантирует стабилизации лежащего в основе ОКС патологического процесса (2, 3).
Всем больным, перенесшим ОКС, показана агрессивная модификация имеющихся факторов риска (борьба с курением, избытком веса, достижение целевого уровня артериального давления при артериальной гипертензии).
Следует продолжить прием аспирина 75-150 мг/сут. (желательно кишечнорастворимой формы) неопределенно долго и, по возможности, клопидогреля 75 мг/сут. на срок 9-12 месяцев (2, 3). Продолжить прием БАБ. Без промедления (уже в период госпитализации) необходимо начинать лечение липидснижающими препаратами (1, 17). Ингибиторы ГМГ-КоА редуктазы (статины) достоверно уменьшают риск коронарных осложнений и смерти не зависимо от исходного уровня холестерина крови (17). Возможен прием больными, перенесшими ОКСБП ST, ингибиторов ангиотензинпревращаюего фермента, обладающих дополнительными позитивными эффектами, кроме гипотензивного.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.