Терапия гиперактивного мочевого пузыря у больных доброкачественной гиперплазией предстательной железы
- Аннотация
- Статья
- Ссылки

Гиперактивный мочевой пузырь – это симптомокоплекс «наполнения», включающий ургентное мочеиспускание с или без ургентного недержания мочи, сопровождающийся учащенным мочеиспусканием и ноктурией (таблица 1) (2).
Эпидемиология
Исследование EPIC – популяционное, мультицентровое исследование по изучению распространенности СНМП и ГАМП с использованием ICS дефиниций от 2002 г., в основном было посвящено изучению встречаемости симптомов нижних мочевых путей, гиперактивного мочевого пузыря и различных видов недержания мочи. Исследование проводилось с апреля по декабрь 2005 г., с участием 5 стран, всего было включено 19165 пациентов в возрасте старше 18 лет. Это самое большое на сегодняшний день популяционное исследование (3).
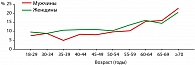
В исследовании было продемонстрировано, что встречаемость симптомов ГАМП была примерно одинаковая у мужчин и женщин: 10,8 и 12,8% соответственно, при чем с возрастом отмечается нарастание симптоматики; проявления ГАМП у пациентов в возрасте старше 40 лет выявлены уже у 13,9%: 13,1% у мужчин и 14,6% у женщин (рисунок 1).
Учащенное мочеиспускание, ургентность, недержание мочи значительно ухудшают качество жизни пациентов, что было подтверждено и в этом популяционном исследовании: у пациентов, имеющих ГАМП, депрессивные состояния встречались гораздо чаще по сравнению с контрольной группой.
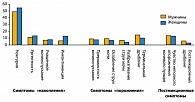
В целом один или более симптомов, характерных для СНМП, выявлены у 64,3% пациентов: 62,5% мужчин и 66,6% женщин. Симптомы «наполнения» встречались более часто как у мужчин (51,3%), так и у женщин (59,2%). Ноктурия была наиболее частым симптомом в обеих группах (рисунок 2). У мужчин, при исключении ноктурии из симптомов «наполнения», процентное соотношение симптомов «наполнения» и симптомов «опорожнения» становится примерно одинаковым: 26,9% и 25,7%.
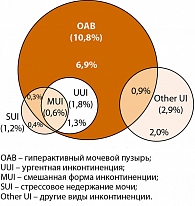
Инконтиненция у мужчин с симптомами ГАМП имела место в 28,7% случаев, в большинстве случаев являлась ургентной (рисунок 3).
Таким образом, исследование EPIC показало, что симптомы ГАМП встречаются одинаково часто как у мужчин, так и у женщин. Однако распространенность ГАМП увеличивается с возрастом, при этом у женщин чаще встречается в возрасте до 60 лет, у мужчин после 60 лет. Полученные данные подтверждают более ранние эпидемиологические исследования – SIFO и NOBEL (4,5). Распространенность симптомов ГАМП в EPIC исследовании (11,8%) была несколько ниже, чем в SIFO (16,6%) и NOBEL(16,5%). Это объясняется разными методологическими подходами во всех 3 исследованиях.
Некоторые аспекты патогенеза развития гамп на фоне инфравезикальной обструкции
Симптомы ГАМП у мужчин встречаются достаточно часто (11-16%) (5) и влияют не только на качество сна (ноктурия), но и на социальную и личную жизнь пациента (6). Примерно 83% больных считают симптом ноктурии доминантным фактором, значительно снижающим качество жизни (25). Кроме того, симптомы ГАМП зачастую сочетаются с имеющейся у больных доброкачественной гиперплазией предстательной железы, что значительно усложняет лечение этой категории больных. Дисфункция детрузора и заболевания предстательной железы в большинстве случаев имеют сходную клиническую симптоматику, проявляющуюся ургентностью, ургентной инконтиненцией, учащенным мочеиспусканием (25).
Как было сказано выше, к СНМП относятся симптомы «наполнения», «опорожнения» и постмикционные симптомы (таблица 1). К симптомам ГАМП относятся только симптомы «наполнения».
Доброкачественная гиперплазия предстательной железы приводит к развитию инфравезикальной обструкции, что характеризуется повышением детрузорного давления и снижением потока мочи (2). Инфравезикальная обструкция может быть обусловлена двумя компонентами: статическим (увеличением объема железы) и динамическим (повышением тонуса гладкой мускулатуры), на каждый из которых можно воздействовать медикаментозно (7).
Инфравезикальная обструкция в конечном итоге приводит к ишемии детрузора (8) или холинергической денервации детрузора (9), что в свою очередь обуславливает его гиперактивность.
Гиперактивность детрузора – это уродинамически подтвержденное состояние, характеризующееся наличием непроизвольных сокращений детрузора (спонтанных или спровоцированных) в фазу наполнения (2), что зачастую является симптомом ГАМП (10). Таким образом, инфравезикальная обструкция и детрузорная гиперактивность могут как сопутствовать друг другу, так и существовать при отсутствии причинно-следственной связи между собой, так что мужчины с симптомами ГАМП могут не иметь инфравезикальной обструкции (11).
Лечение
Основным вопросом в определении лечебной тактики больных при сочетании инфравезикальной обструкции, обусловленной ДГПЖ, и ГАМП является эффективность и безопасность применения антихолинергических препаратов.
В настоящее время антагонисты селективных a1-адренорецепторов (доксазозин, теразозин, альфузозин, тамсулозин) являются препаратами первой линии лечения СНМП у мужчин. Эти препараты расслабляют гладкую мускулатуру шейки мочевого пузыря и таким образом снижают резистентность детрузора (12). Эффективность использования a-адреноблокаторов для лечения расстройств функции нижних мочевых путей не может объясняться только вышеуказанным механизмом. Е.Л. Вишневский доказал в своей работе, что воздействие a-адреноблокаторов (в частности, препарата альфузозин) на детрузор проявляется также в прямом антигипоксическом эффекте препарата на мочевой пузырь, что приводит к улучшению его адаптационных возможностей. Изучив патогенез различных расстройств мочеиспускания, автор убедительно показал, что у больных ДГПЖ выявляются наслаивающиеся на уретральную обструкцию изменения, которые схематически можно представить в виде следующей цепи взаимосвязанных процессов: общие нарушения микроциркуляции (МКЦ), в т. ч. в мочевом пузыре → циркуляторная гипоксия мочевого пузыря → торможение процесса расслабления детрузора с уменьшением резервуарной функции мочевого пузыря → ирритативный компонент расстройств мочеиспускания. Запуск указанной цепи осуществляется на уровне микроциркуляторного русла (17, 18).
Для лечения ноктурии у больных СНМП на фоне ДГПЖ в настоящее время единственным a-блокатором с доказанной эффективностью в отношении ночных мочеиспусканий является Омник OCAS – тамсулозин с замедленной формой высвобождения, препарат рекомендуется к применению европейскими экспертами (26).
Следует отметить, что a-блокаторы продемонстрировали весьма скромные результаты в лечении больных ГАМП (13).
Ингибиторы 5α-редуктазы (финастерид, дутастерид) ингибируют трансформацию тестостерона в 5a-дегидротестостерон и также применяются в лечении СНМП у мужчин. Снижение уровня дегидротестостерона индуцирует клеточный апоптоз и атрофию клеток железы, что приводит к уменьшению размеров железы (12). Ингибиторы 5a-редуктазы в меньшей степени, чем a-блокаторы уменьшают симптомы гиперактивности у этой категории больных.
Альфа-блокаторы в сочетании с ингибиторами 5a-редуктазы являются эффективными препаратами в лечении симптомов «опорожнения» СНМП, однако в большинстве случаев не эффективны в лечении симптомов «наполнения». Ряд исследований показывает, что применение a-блокаторов в сочетании с ТУР простаты не приводят к избавлению больного от ургентности, учащенного мочеиспускания и ургентного недержания мочи (13, 14). Среди пациентов, страдающих СНМП и уродинамически подтвержденной инфравезикальной обструкцией и детрузорной гиперактивностью, только 35% отметили улучшение после 3 месяцев лечения доксазозином (13). Кроме того, у 87% больных с детрузорной гиперактивностью и инфравезикальной обструкцией сохраняются симптомы ГАМП в течение длительного времени после выполнения оперативного вмешательства (ТУР) (15).
В настоящее время, как показали многочисленные исследования, при наличии ГАМП урологи чаще всего назначают препараты для лечения СНМП, т.е a-блокаторы и ингибиторы 5a-редуктазы. Так пациентам с ГАМП без симптомов инфравезикальной обструкции в 61% случаев урологи не назначают лечения вообще, в 22% назначают только a-блокаторы или только ингибиторы 5a-редуктазы, в 11% пациенты получают только антимускариновые препараты, и 6% пациентов принимают как антимускариновые препараты, так и a-блокаторы и ингибиторы 5a-редуктазы (16). Основная причина такого ограниченного применения антимускариновых препаратов у больных с сочетанием симптомов обструкции и гиперактивности является снижение тонуса и контрактильной способности детрузора на фоне применения антихолинергических препаратов и сопутствующей инфравезикальной обструкции, что может привести к задержке мочеиспускания. Однако полученные результаты проведенных исследований по применению толтеродина, оксибутинина и т.д. у данной категории больных диктуют необходимость пересмотра этих положений.
Плацебо-контролируемые и сравнительные исследования показали, что добавление антихолинергических препаратов к традиционной терапии пациентов с сопутствующей инфравезикальной обструкцией (при небольшой и умеренной степени обструкции) безопасно и вероятность острой задержки мочеиспускания низка (19-21).
Abrams и соавт. в многоцентровом слепом двойном плацебо-контролируемом исследовании применения толтеродина немедленного высвобождения 2 мг два раза в день для лечения 221 мужчин в возрасте старше 40 лет, страдающих ГАМП в сочетании с подтвержденными уродинамически инфравезикальной обструкцией и гиперактивностью детрузора, показали, что за время наблюдения (12 недель) не было выявлено статистически значимых изменений скорости потока мочи, давления детрузора или объема остаточной мочи. Кроме того, ни у одного пациента не наступило острой задержки мочеиспускания (22).
Сходные результаты у аналогичной группы больных получили Kaplan и соавт., при применении толтеродина с замедленным высвобождением в течение 6 месяцев лечения, при этом частота мочеиспусканий уменьшилась с 9,8 до 6,3 раз в день, ноктурия – с 4,1 до 2,9 эпизодов за ночь, увеличение скорости потока мочи – с 9,8 до 11,2 мл/с., снижение объема остаточной мочи – с 97 до 75 мл, ни у одного пациента не развилась острая задержка мочеиспускания (23).
Значительное снижение количества мочеиспусканий и ургентности было достигнуто у пациентов с симптомами ГАМП и ноктурией в другом исследовании, и также ни у одного больного не наступило задержки мочеиспускания (24).
Д.Ю. Пушкарем и соавторами представлены данные исследования, включавшего 123 пациента с доброкачественной гиперплазией предстательной железы в сочетании с клиническими проявлениями гиперактивного мочевого пузыря. Комбинированная терапия a-адреноблокатором альфузозином (Дальфаз-СР, 10 мг/сут.) и холинолитиком оксибутинином (Дриптан, 15 мг/сут.), проводившаяся в течение 8-12 месяцев, значительно уменьшала у указанной категории больных проявления императивных расстройств мочеиспускания, что приводило к существенному улучшению качества их жизни. Полученные данные свидетельствуют, что при отсутствии выраженных признаков инфравезикальной обструкции у пациентов с ДГПЖ и клиническими проявлениями ГАМП может с успехом применяться комбинированная терапия a-адреноблокаторами и антихолинергическими препаратами (1).
Таким образом, ГАМП является достаточно часто встречаемым симптомокомплексом, проявления которого значительно снижают качество жизни больных, особенно при наличии сопутствующей инфравезикальной обструкции. Проведенные исследования показали, что применение антимускариновых препаратов для лечения симптомов ГАМП на фоне инфравезикальной обструкции не увеличивает риск развития острой задержки мочеиспускания. Однако требуется проведение многоцентровых рандомизированных исследований с более длительным сроком лечения и использованием других антимускариновых препаратов (оксибутинина, дарифенацина, солифенацина), которые позволят нам сделать окончательные выводы об эффективности и безопасности антимускариновых препаратов для лечения этой категории больных (25).
