Тревожные расстройства в общей медицинской практике: диагностика и терапия. 2-я НПК «Функциональные расстройства в общей медицинской практике». Симпозиум компании «Фармстандарт»
- Аннотация
- Статья
- Ссылки



Расстройства адаптации тревожного ряда – возможности терапии
Согласно DSM-III-R (Diagnostic and Statistical Manual of mental disorders — Руководство по диагностике и статистике психических расстройств, редакция третья, пересмотренная), расстройство адаптации является патологической реакцией на отчетливо обнаруживаемый психосоциальный стресс или стрессы, которая проявляется в течение трех месяцев после начала воздействия стресса. На дезадаптативный характер реакции указывают симптомы, выходящие за рамки нормы и ожидаемых реакций на стресс и расстройства в профессиональной деятельности, обычной социальной жизни или во взаимоотношениях с другими лицами. При этом расстройство не является реакцией на чрезвычайный стресс или обострением ранее существовавшего психического заболевания. Реакция дезадаптации длится не более 6 месяцев, если симптомы сохраняются и далее, то диагноз расстройства адаптации пересматривается.
Пациенты с расстройствами адаптации находятся в нервозном состоянии, у них постоянно возникают ощущения тревоги, напряжения, чувство угрозы. Они плаксивы, раздражительны, возбуждены, нетерпеливы, жалуются на быструю утомляемость и нарушения сна.
В качестве классического примера расстройства адаптации профессор Воробьева привела следующий клинический случай. Пациентка Ф., 35 лет, соматически здорова, в детстве были простые фобии (страх темноты, высоты). В дальнейшем боязнь высоты переросла в страх летать на самолете. В ноябре 2006 г. во время полета остро возникли подергивания в мышцах шеи и правой руки, которые в дальнейшем стали повторяться, локализуясь в различных участках тела, преимущественно в нижних конечностях. Невролог предположил у нее боковой амиотрофический склероз. Из СМИ пациентка узнала о фатальном прогнозе предполагаемого у нее заболевания, испугалась, много плакала, не могла заниматься привычной деятельностью, общаться с родственниками, знакомыми. У нее возникли нарушения сна, она засыпала только после приема снотворного, просыпалась от кошмарных сновидений. Было проведено обследование, диагноз «боковой амиотрофический склероз» был снят, но у пациентки сохранялись жалобы на общую слабость, нарушение ночного сна, снижение аппетита, чувство беспокойства, мышечные подергивания в правой руке и левой ноге. Пациентка была обследована, и в неврологическом статусе были определены классические проявления гипервентиляционного синдрома и скрытой нейрогенной тетании: симптом Хвостека 2-й степени, позитивная проба Труссо (манжеточная ишемическая проба), крампи, карпо-педальные спазмы, а также эквиваленты гипервентиляции (дополнительные вздохи во время беседы, предрасположенность к зевоте, периодическое ощущение нехватки воздуха). Таким образом, в представленном случае у пациентки – тревожной личности – в связи со специфическим триггером (полет на самолете) усилилась тревога. Соматические симптомы тревоги (мышечное напряжение, мышечные подергивания) были катастрофически оценены пациенткой и получили подкрепление со стороны врача (ошибочная диагностика заболевания с фатальным прогнозом), что явилось для пациентки высокозначимым стрессором и привело к развитию заболевания. Был поставлен диагноз – расстройство адаптации со смешанным тревожно-депрессивным настроением; гипервентиляционный синдром, скрытая нейрогенная тетания.
Профессор Воробьева подробно остановилась на медикаментозной терапии тревожных расстройств, в том числе расстройств адаптации, которая включает назначение антидепрессантов, растительных препаратов, барбитуратов, нейролептиков, транквилизаторов и других лекарственных средств. С начала 1990-х гг. препаратами первого выбора при лечении всех видов тревожных расстройств становятся селективные ингибиторы обратного захвата серотонина (СИОЗС). Однако на первых этапах терапии приходится использовать препараты-корректоры в связи с тем, что большинство антидепрессантов обладают отложенным эффектом и, кроме того, у пациентов часто возникает тревога ожидания, что ведет к усугублению симптоматики. Следует помнить, что фармакологические взаимодействия между бензодиазепинами и СИОЗС могут приводить к уменьшению скорости синтеза серотонина и его высвобождению, снижению электрической активности серотонинергических нейронов. Таким образом, бензодиазепины могут снижать терапевтический эффект антидепрессантов. Между тем анксиолитики небензодиазепинового ряда обладают определенными преимуществами, такими как быстрое развитие и мощность эффекта, узкий спектр побочных действий, отсутствие эффекта привыкания и зависимости и др. Именно поэтому в качестве препарата-корректора при назначении СИОЗС может применяться селективный анксиолитик, не относящийся к классу агонистов бензодиазепиновых рецепторов, – препарат небензодиазепинового ряда Афобазол.
Афобазол не связывается непосредственно с ГАМК-рецептором, а воздействует на сигма-1-рецепторы, стабилизируя ГАМК-бензодиазепиновые рецепторы и восстанавливая их чувствительность к эндогенным медиаторам торможения. Дополнительными мишенями его действия являются рецепторы мелатонина МТ1 и МТ3 и регуляторный участок моноаминооксидазы-А. Профессор Воробьева также отметила, что целевыми синдромами для назначения анксиолитиков небензодиазепинового ряда, таких как Афобазол, могут быть:
- «мягкое» тревожное расстройство (при отсутствии вторичных ассоциативных симптомов);
- расстройства адаптации;
- острая тревога;
- тревога, индуцированная приемом антидепрессантов или их отменой;
- нарушения сна, связанные с тревогой;
- предпочтения пациента.
Афобазол уменьшает выраженность вегетативных проявлений (повышенная потливость, учащенное сердцебиение, ощущение нехватки воздуха, учащенное дыхание, головные боли и головокружение) у пациентов, страдающих тревожными расстройствами.
Расстройства адаптации в дерматологической практике
«При дерматологических заболеваниях проявляются серьезные психические расстройства: начиная от психогенных расстройств, заканчивая психиатрическими», – отметил в начале своего выступления к.м.н., доцент кафедры психиатрии и психосоматики Первого МГМУ им. И.М. Сеченова И.Ю. ДОРОЖЕНОК. Психическая патология отмечается у 30–40% больных с кожной патологией, из них у 60–80% отмечаются депрессии, у 40–60% – расстройства личности, у 8–12% – органические, эндогенные и бредовые расстройства, у 6–8% – дисморфофобия. В свою очередь, нозогенные реакции сопровождают распространенные формы псориаза в 25–50% случаев, угревую сыпь – более 30%, генитальный герпес – 40–50%, тяжелые формы атопического дерматита – в 70% наблюдений. В дерматологической практике встречаются следующие психические расстройства: дерматозойный бред, невротические и соматоформные расстройства (патомимия, невротические экскориации, экскориированные акне, трихотилломания, онихофагия) и психические расстройства, коморбидные хроническим дерматозам (рекуррентные и психогенные депрессии, нозогенные реакции, ипохондрические расстройства). Нозогенные реакции (тревожно-депрессивные, сенситивные, социофобические) при хронических дерматозах возникают вслед за острым дебютом дерматоза на фоне гиперемии, мокнутия, шелушения, обезображивающих высыпаний, выраженного зуда. Они проявляются тревогой, избегающим поведением, сенситивными идеями физического недостатка, гипотимией с тревожно-ипохондрической симптоматикой.
И.Ю. Дороженок остановился на принципах лечения психодерматологических расстройств. При дерматозойном бреде, тяжелых формах патомимии, депрессии с высоким суицидальным риском в психиатрическом стационаре проводится терапия с использованием всего спектра психотропных средств (как традиционных, так и новых поколений) при консультативной помощи дерматолога. При невротических экскориациях, экскориированных акне, нозогенных тревожных, тревожно-депрессивных реакциях, коморбидных хроническим дерматозам непсихотических депрессиях в дерматологической клинике проводится психофармакотерапия препаратами первого ряда при консультативном участии психиатра.
В терапии психических расстройств в клинике кожных болезней используется сочетанное применение психотропных и соматотропных средств: современных антидепрессантов (СИОЗС, тианептин, пиразидол), производных бензодиазепина (альпрозолам, лоразепам, транксен), производных бензимидазола (Афобазол), атипичных нейролептиков (сульпирид, хлорпротиксен, кветиапин, рисперидон), антигистаминных препаратов, витаминов, кортикостероидов.
На базе межклинического психосоматического отделения при клинике кардиологии Первого МГМУ им. И.М. Сеченова (руководитель – акад. РАМН, проф. А.Б. Смулевич) и клиники кафедры кожных и венерических болезней лечебного факультета Первого МГМУ им. И.М. Сеченова (зав. кафедрой – проф. О.Л. Иванов) было проведено исследование с целью изучения эффективности и безопасности небензодиазепинового транквилизатора Афобазола в терапии тревожных расстройств у больных дерматологической клиники. Афобазол назначался курсами длительностью 42 дня (6 недель) в форме трехкратного суточного приема, независимо от приема пищи, 30 больным с хроническими дерматозами. Начальная доза Афобазола составляла 30 мг/сут. При неэффективности терапии допускалось увеличение дозы до 60 мг/сут. В ходе исследования исключалось назначение других психотропных средств. Все пациенты получали традиционную дерматологическую терапию: антигистаминные препараты, сорбенты, витамины, местное мазевое лечение и физиотерапевтические процедуры.
Психические расстройства в изученной выборке были представлены психогенными тревожными реакциями, которые, согласно критериям МКБ-10, относятся к расстройствам адаптации (F43.2). У 11 пациентов выявлялись психогенные тревожные реакции, провоцирующие обострение дерматоза. Тревожные симптомокомплексы развивались на фоне различных психогений и служили провоцирующим фактором в манифестации/экзацербации дерматоза. Обострения кожного заболевания чаще возникали сразу же после стрессовых ситуаций (ссора с близкими, сдача вступительных экзаменов, дорожно-транспортное происшествие, болезнь родственников). Клинические проявления другой части психогений (19 пациентов) были представлены тревожно-ипохондрическими, тревожными с выявлением социофобий и тревожно-депрессивными нозогенными реакциями. Изученные нозогении формировались у больных с острым дебютом или длительным, упорным, рецидивирующим течением хронических дерматозов на фоне выраженного зуда, распространенных высыпаний с островоспалительными изменениями кожи в виде яркой гиперемии, отека, мокнутия, обильного шелушения, в половине случаев с локализацией сыпи на лице и других открытых участках кожи.
В результате применения Афобазола произошла редукция общего уровня тревоги, дезактуализация стрессогенных переживаний, снижение интенсивности тревожно-ипохондрических опасений, редукция неглубокой социофобической симптоматики, нормализация когнитивных функций, улучшение кожного статуса у всех завершивших исследование пациентов. Побочные эффекты были незначительны.
И.Ю. Дороженок отметил, что Афобазол активно применяется в дерматологии в рамках комбинированной терапии расстройств адаптации:
- при психогенных тревожных реакциях, предшествующих обострению дерматоза (например, розацеа, экзема, атопический дерматит, псориаз): Афобазол (20–60 мг/сут) + сульпирид (100–200 мг/сут);
- тревожно-ипохондрических нозогенных реакциях (атопический дерматит, псориаз): Афобазол (20–40 мг/сут) + кветиапин (25–100 мг/сут);
- социофобических нозогенных реакциях с коморбидными ОФР: Афобазол (40–60 мг/сут) + СИОЗС (флювоксамин (150–200 мг/сут), пароксетин (20–40 мг/сут), циталопрам (20–40 мг/сут));
- тревожно-депрессивных нозогенных реакциях: Афобазол (20–40 мг/сут) + антидепрессанты двойного действия (венлафаксин (75–150 мг/сут), милнаципран (50–150 мг/сут)).
Таким образом, все вышесказанное свидетельствует, что Афобазол является эффективным средством монотерапии неглубоких расстройств адаптации тревожного спектра в дерматологической клинике. Выявлена эффективность Афобазола в сочетании с психотропными препаратами первого ряда различных фармакологических классов, применяемых при психосоматических расстройствах в рамках комбинированной терапии. Афобазол хорошо переносится пациентами (не вызывает аллергических реакций, не вступает в неблагоприятные интеракции с дерматологическими и психотропными средствами). На фоне применения препарата отмечается значительное улучшение кожного статуса.
Нозогенные реакции при сердечно-сосудистых заболеваниях
Спектр психических расстройств при сердечно-сосудистой патологии очень широк: чаще других распространены расстройства адаптации (54%), соматоформные расстройства (17%), расстройства депрессивного (12%) и астенического (7%) спектра и др. Д.м.н., профессор С.В. ИВАНОВ (Научный центр психического здоровья РАМН) обратил внимание, что речь идет не о нозологиях, а о состояниях, то есть фактически диагноз психического расстройства не ставится, однако симптомы присутствуют и требуют рациональной терапии. Классическая тревожная реакция включает стандартный набор симптомов. Это, в первую очередь, тревожные опасения, которые проявляются кардиофобией и танатофобией. Возникают соматизированные расстройства, связанные с функциями сердечно-сосудистой системы. Пациент фиксируется на сердечно-сосудистых нарушениях, в первую очередь на изменении артериального давления, проверке пульса (ипохондрическая рефлексия). Тревога проявляется лабильностью настроения, дисфорическими реакциями, инсомнией (ранней и средней), снижением аппетита. Тревожные реакции часто наблюдаются в предоперационный период (например, перед аортокоронарным шунтированием), когда ожидание и необходимые процедуры являются дополнительным стрессовым фактором.
Люди по-разному реагируют на основное заболевание, это зависит от темперамента, характера, воспитания и других факторов. Один из распространенных вариантов – «невроз ожидания», когда пациент опасается неблагоприятного исхода операции, неконтролируемого поведения во время/после наркоза, инвалидизации в будущем. Это состояние сопровождается соматоформными (функциональными) расстройствами: кардионеврозом (амплификация симптомов ИБС: кардиалгии, изменения ритма, колебания АД), синдромом гипервентиляции и др. Другой вариант – дезактуализация тревоги, частично неосознанная. Такой пациент оптимистичен, бодр, практически не обращается с жалобами, подчеркнуто снисходительно относится к проявлению своей болезни, поддерживает окружающих, он оптимист, который убежден, что все будет хорошо. Однако это состояние, которое тоже требует вмешательства. Врачу не следует обольщаться, потому что за этой бравадой кроются все те же тревожные расстройства, которые пациент старается не демонстрировать.
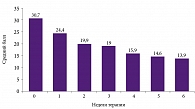
В большинстве случаев при подобных реакциях на стресс достаточно назначения анксиолитика, например такого препарата, как Афобазол. Афобазол – анксиолитик нового поколения, который принципиально отличается от бензодиазепиновых транквилизаторов. Афобазол не взаимодействует с большинством лекарственных средств, применяемых в терапии, и он очень редко вызывает побочные эффекты. Профессор Иванов привел результаты исследования, в котором принимали участие и кардиологи, и психиатры (В.Э. Медведев, А.П. Троснова, А.В. Добровольский, 2007). В исследование были включены 30 пациентов с ишемической болезнью сердца, стенокардией I, II ст., гипертонической болезнью I, II ст., аритмией, в том числе у 16 пациентов диагностировано 2 и более расстройств. Афобазол назначался в дозах от 30 до 60 мг в сутки (средняя суточная доза – 50 мг) в течение 6 недель на фоне соматотропной терапии. Выраженное клиническое действие Афобазола подтверждалось достоверной редукцией исходных баллов тревоги по шкале Гамильтона (HAМ-А) (рис. 1). Улучшение состояния больных отмечалось с 1-й недели терапии и нарастало к 42-му дню. При этом постепенно до полной редукции снижалась выраженность различных психических нарушений (фобических, соматизированных, тревожно-депрессивных).
Установлен кардиологически благоприятный профиль безопасности препарата. На момент окончания терапии у больных изученной выборки не зафиксировано возникновения жизнеопасных аритмий и/или внутрисердечных блокад. В ходе исследования не отмечено изменения АД (включая ортостатическую гипотензию), а также существенных изменений ЧСС. Не обнаружено и влияния препарата на показатели крови, не зарегистрированы клинически значимые взаимодействия между Афобазолом и средствами для лечения сердечно-сосудистой патологии. Прекращение приема Афобазола не сопровождалось развитием признаков синдрома отмены (физический дискомфорт, головные и мышечные боли, раздражительность, нарушение сна, усиление тревоги). Таким образом, в результате проведенного исследования получены достоверные доказательства эффективности и безопасности Афобазола в терапии тревожных расстройств у больных с коморбидной сердечно-сосудистой патологией.
Профессор С.В. Иванов познакомил слушателей с результатами еще двух исследований. Б.А. Татарский и И.Н. Бисерова в 2007 г. провели исследование эффективности Афобазола при тревожных нозогенных реакциях у пациентов с пароксизмальной формой фибрилляции предсердий. В исследовании принимали участие 45 человек со следующими показателями:
- пароксизмы сердцебиения с внезапным началом, менее одного или один раз в месяц, длительностью менее или равной 48 часам;
- субъективно хорошая переносимость пароксизмов;
- отсутствие гемодинамических нарушений во время пароксизмов (одышка, пресинкопальные и синкопальные состояния);
- отсутствие протекторной антиаритмической терапии.
Пациенты были разделены на 2 группы: первая (n = 23) принимала Пропанорм по необходимости, вторая (n = 22) кроме этого получала Афобазол 30 мг/сут. Длительность терапии составила 17 недель. Исследование показало, что в результате терапии Афобазолом улучшились соматические показатели, уменьшились проявления тревоги, астении, раздражительности, препарат продемонстрировал стабильность эффекта на протяжении всего курса терапии. Кроме того, была отмечена позитивная динамика кардиологических симптомов: уменьшение частоты и улучшение переносимости пароксизмов, сокращение длительности эпизодов аритмии, наметилась тенденция к трансформации аритмии в бессимптомную форму. Побочных эффектов в ходе терапии, признаков зависимости или синдрома отмены зафиксировано не было. Таким образом, можно сказать, что Афобазол не только уменьшает проявления тревоги, но и улучшает течение основного заболевания.
Б.Д. Жидких и соавт. в 2007 г. провели исследование, в которое были включены 20 пациентов с гипертонической болезнью II ст. Им в качестве дополнения к стандартной терапии (бета-блокаторы, ингибиторы АПФ, статины) был назначен Афобазол 30 мг/сут, курс – 10 дней. Для объективной оценки была использована шкала общего опросника оценки качества жизни SF-36. Исследование показало, что в результате применения Афобазола у больных с гипертонической болезнью произошло достоверное улучшение по следующим подшкалам SF-36:
- «боль» – увеличение способности больных заниматься повседневной деятельностью;
- «общее здоровье» – улучшение самочувствия и оценки перспектив лечения;
- «жизнеспособность» – увеличение активности.
Таким образом, заключил С.В. Иванов, Афобазол – это селективный анксиолитик нового поколения, который не уступает по эффективности производным бензодиазепина при пограничных психических расстройствах (тревожных, коэнестезиопатических, ситуационных и конституциональных реакциях). В сравнении с бензодиазепинами Афобазол обладает значимыми преимуществами по профилю безопасности, которые имеют значение для психиатрической и общемедицинской практики. Еще одним достоинством Афобазола можно назвать простоту схемы титрации дозы, а главное, отсутствие неблагоприятного лекарственного взаимодействия с психотропными и соматотропными средствами.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.