Цераксон. Применение, эффективность и безопасность у больных ОНМК в условиях скорой медицинской помощи
- Аннотация
- Статья
- Ссылки

Инсульт является лидирующей причиной инвалидизации и занимает первое место среди всех причин первичной инвалидности в России.
Внезапное возникновение любой очаговой неврологической симптоматики в сочетании с общемозговой у больного, имеющего факторы риска развития инсульта, в основном свидетельствует о возникновении острого нарушения мозгового кровообращения.
Согласно современным представлениям, инсульт следует рассматривать не как одномоментное событие, а как процесс, развивающийся постепенно с эволюцией очаговой церебральной ишемии от незначительных функциональных изменений до необратимого структурного поражения мозга – некроза [1]. На этом основана концепция «терапевтического окна» – периода времени, в течение которого правильная тактика лечения способна уменьшить степень повреждения головного мозга и улучшить исход заболевания.
Благодаря новым методам нейровизуализации (КТ, МРТ) стало возможным дифференцировать характер инсульта, так как ОНМК может протекать с наличием и/или отсутствием неврологического дефицита в острейший период.
Разработка методов лечения ОНМК является приоритетным направлением современной ангионеврологии. Основными принципами лечения ОНМК является экстренность, интенсивность, патогенетическая направленность и комплексность, а важнейшей задачей лечения – назначение медикаментозных средств, устраняющих изменения реологических свойств крови. Своевременно и грамотно проведенная базисная и нейропротективная терапия в условиях скорой медицинской помощи имеет важное значение. Следует применять препараты, которые не угнетают ауторегуляцию мозгового кровообращения.
В настоящее время цитопротекция остается важной составляющей лечения инсульта в острейший период, в том числе и на догоспитальном этапе, так как позволяет расширить пределы «окна терапевтических возможностей» для проведения тромболизиса и снизить процент осложнений после него.
Цераксон (цитиколин) – известный лекарственный препарат, который разработан и впервые произведен в Японии. Первоначально цитиколин использовался для лечения острых сосудистых заболеваний головного мозга.
Цитиколин (цитидинфосфодихолин, комплекс цитидина и холина) – соединение, присутствующее во всех клетках человеческого организма и являющееся промежуточным звеном в синтезе фосфатидилхолина – одного из компонентов клеточных мембран (в том числе и нейрональных). При экзогенном применении после прохождения через гематоэнцефалический барьер компоненты цитиколина действуют непосредственно в зоне патологического очага. Действуя синергично, цитидин и холин проявляют нейропротективный эффект, связанный с активацией биосинтеза структурных фосфолипидов мембран нейронов, оптимизируют мозговой метаболизм и воздействуют на уровень различных нейромедиаторов, в первую очередь ацетилхолина [10].
Эффекты Цераксона:
- активация биосинтеза фосфатидилхолина, предотвращение его катаболизма из мембран;
- поддержание нормальных уровней кардиолипина (основной компонент метохондриальных мембран) и сфингомиелина;
- участие в синтезе ацетилхолина;
- стимуляция синтеза глутатиона и ослабление процессов пероксидации липидов (антиоксидантный эффект);
- нормализация активности калий-натриевого насоса и АТФ;
- ослабление активности фосфолипазы А2;
- активация энергетических процессов в нейронах;
- активация нейрональных митохондриальных цитохромоксидаз (нормализация процессов тканевого дыхания);
- ингибирование глутамат-индуцированного апоптоза.
С 1980 года проведено большое количество клинических исследований (мультицентровых, рандомизированных, двойных слепых плацебо-контролируемых) применения Цераксона при инсульте. В европейских клинических исследованиях установлено, что цитиколин вызывает улучшение общего состояния и неврологического дефицита, способствует раннему восстановлению двигательной и когнитивной функций. В Японии при многоцентровом исследовании обнаружено, что цитиколин улучшает состояние, которое оценивалось по общей рейтинговой шкале исходов. Получены обнадеживающие результаты в США, и это лекарственное средство остается перспективным в терапии ишемического инсульта.
В исследованиях Цераксона (Trial 001а, Trial 007, Trial 010, Trial ЕССО 2000 и др.) принимали участие более 12 000 пациентов и добровольцев. В результате исследований была доказана клиническая эффективность препарата в лечении острого ишемического инсульта (ИИ). Установлено, что он увеличивает вероятность полного восстановления функции через 3 месяца после перенесенного ИИ и уменьшает объем церебрального инфаркта.
Исследование ЕССО 2000, которое проводилось в США, показало, что при лечении Цераксоном в течение 6 недель в дозе 2000 мг в сутки достигалась более высокая частота полного выздоровления, лучшие показатели по шкалам NIHSS и Рэнкина, уменьшение объема инфаркта на 30% по данным МРТ.
При достаточно обширном клиническом опыте применения Цераксона не зафиксировано случаев отказа от лечения в связи с непереносимостью и/или развитием побочных эффектов, что свидетельствует о высокой степени комплаенса при лечении. В одном американском пилотном исследовании изучался профиль безопасности цитиколина [11]. Выявлено, что Цераксон не оказывал побочных эффектов, его профиль безопасности обеспечивает благоприятное отношение «риск/польза».
Таким образом, Цераксон (цитиколин) является новым нейропротектором широкого спектра действия, который действует на все звенья «ишемического каскада» и может применяться с эффективностью при острой ишемии головного мозга. В настоящее время Цераксон является единственным нейропротектором, эффективность которого доказана в клинических испытаниях.
Материалы и методы
В исследование включены 100 больных ОНМК за период с февраля по сентябрь 2009 года. Возраст пациентов варьировал от 24 до 81 года, составив в среднем 59,4 лет.
Критериями отбора больных были наличие верифицированного инсульта на госпитальном этапе методом КТ и/или инсульта, установленного неврологом при выписке из стационара.
Обследованные больные разделены на две группы. Первая группа (n = 50, 30 мужчин, 20 женщин) получала Цераксон на догоспитальном этапе в дозе 1000 мг внутривенно медленно; вторая группа (n = 50, 20 мужчин, 30 женщин) – группа сравнения – получала традиционную базисную терапию. Отбор больных второй группы проводился путем случайной выборки карт вызовов (форма № 110/У).
В первой группе в исследование не включались пациенты, которым назначался Цераксон в стационаре; оперированные по поводу геморрагического инсульта; находившиеся в стационаре короткий период (2–3 дня) и отказавшиеся от дальнейшего лечения; с энцефалопатиями. Во второй группе – больные, которые получали в стационаре Цераксон; отказавшиеся от дальнейшего лечения через 1–2 дня; с объемным образованием головного мозга и энцефалопатиями.
По форме нарушения мозгового кровообращения, по выраженности неврологического дефицита, тяжести общего состояния и среднему возрасту пациенты обеих групп существенно не различались.
Анализ и обсуждение результатов лечения проводились в каждой группе отдельно (в сравнении). Была разработана анкета о применении Цераксона, включающая следующие сведения: анамнез; жалобы больного; объективные симптомы; артериальное давление (привычное для больного, «офисное» и через 15 минут); ЧСС (привычная для больного, при первичном осмотре и через 15 минут); дополнительные методы обследования: стандартная ЭКГ, глюкозометрия (особенно при сахарном диабете); прием лекарственных препаратов, назначенных участковым врачом (регулярно, нерегулярно); субъективные данные после лечения (жалобы больного); объективную симптоматику после лечения и вывод врача (с указанием побочных эффектов, если таковые были); диагноз (включая сопутствующую патологию). Данные второй группы заносили в идентичную анкету.
Измерение АД проводилось по методу Короткова на плечевой артерии, после чего фиксировались значения САД и ДАД. Проводился анализ важнейших факторов риска инсульта. Особое внимание уделяли артериальной гипертензии, ИБС и СД.
После получения устного согласия больного Цераксон вводили внутривенно струйно медленно, разведенный в 20 мл физиологического раствора в дозе 1000 мг (4 мл). Наблюдение велось до момента передачи больного неврологу стационара.
Дополнительно допускалось применение лекарственных препаратов, предусмотренных Рекомендациями по оказанию скорой медицинской помощи в Российской Федерации больным с острыми и хроническими сосудистыми заболеваниями головного мозга.
Исследование госпитального этапа заключалось в оценке неврологического дефицита при поступлении, артериального давления, диагноза при поступлении; верификации инсульта методом КТ; количества проведенных койко-дней, состояния при выписке из стационара; числа выписанных больных; летальных случаев; числа направленных на долечивание в амбулаторно-поликлиническое учреждение (наблюдение невролога) и/или санаторий.
Кроме того, проводился анализ объективной симптоматики при первичном обследовании (врачом ССМП) и при поступлении в стационар (врачом-неврологом) с оценкой неврологического статуса.
Статистический анализ проводился с использованием анкеты о применении Цераксона на догоспитальном этапе, карты вызова и истории болезни (форма № 003/у).
Статистическая обработка результатов проводилась простыми среднеаримфетическими методами, достоверность различий определялась по критерию Стьюдента.
В литературе отсутствует информация о применении Цераксона в условиях скорой медицинской помощи для лечения острой сосудистой патологии головного мозга.
Цель настоящего исследования – объективизация применения инъекционной формы Цераксон (цитиколин), его эффективность и безопасность у больных с ишемическим инсультом в условиях скорой медицинской помощи.
Результаты и обсуждение
Догоспитальный этап
За период с февраля по сентябрь 2009 года в исследование включено 100 больных ОНМК. Обследованные пациенты разделены на две группы. Лица первой группы (n = 50) получали Цераксон в дозе 1000 мг внутривенно медленно; пациенты второй группы (n = 50) – группа сравнения, получали традиционную базисную терапию. По форме нарушения мозгового кровообращения, по выраженности неврологического дефицита, тяжести общего состояния и среднему возрасту больные обеих групп существенно не различались. Пациентов обслуживали врачи бригад интенсивной терапии. Средний возраст больных составил: первая группа: 61,5 лет (от 24 до 81 г.);вторая группа – 57,8 лет (от 29 до 75 лет).
В первой группе наибольшее количество больных в возрастной группе 41–70 лет (84%); во второй группе наибольшее количество пациентов в возрасте 51–70 лет (66%).
Известно, что факторы риска играют ведущую роль в развитии как первичного, так и повторного инсульта, при этом кардиогенные факторы имеют важное, а часто и решающее значение.
Из ассоциированных заболеваний в анамнезе выявлено наличие артериальной гипертензии у 100 процентов больных с инсультом как первой, так и второй группы.
Среди пациентов ОНМК сочетание АГ с другими факторами риска также оказалось высоким.
Первая группа: ДЭ – 16 чел. (32%); ИБС – 17 чел. (34%); СД – 5 чел. (10%); ОНМК – 8 чел. (16%); хроническая фибрилляция предсердий – 7 чел. (14%); ожирение – 3 чел. (6%).
Вторая группа: ДЭ – 22 чел. (44%); ИБС – 6 чел. (12%); СД – 6 чел. (12%); ОНМК – 13 чел. (26%); хроническая фибрилляция предсердий – 4 чел. (8%).
Отягощенный наследственно-семейный анамнез отмечен в первой группе у 37 (74%), во второй – у 44 (88%) пациентов.
Представленные данные свидетельствуют о первоочередной значимости артериальной гипертензии и влиянии других модифицируемых факторов риска на формирование ОНМК.
В амбулаторных условиях принимали лекарственные препараты:
- I группа: 1 препарат – 16 чел. (32%), 2–3 препарата – 11 чел. (22%); регулярно принимали медикаменты – 15 чел. (30%); нерегулярно – 12 чел. (24%); не принимали лекарственные средства – 23 чел. (46%);
- II группа: 1 препарат – 14 чел. (28%), 2–3 препарата – 11 чел. (22%); регулярно принимали лекарственные средства – 12 чел. (24%); нерегулярно – 13 чел. (26%); не принимали медикаменты – 25 чел. (50%).
Таким образом, в амбулаторных условиях больные получали медикаментозную терапию (регулярно и эпизодически): в первой группе – 27 чел. (54%), чаще эналаприл (18%), моноприл (10%); во второй – 25 чел. (50%), чаще эналаприл (32%), конкор (16%).
В острейшей стадии ОНМК, в течение первых его часов, самыми частыми жалобами больных были:
- в первой группе: головная боль (19 чел., 15,5%), головокружение (26 чел., 21,4%), тошнота, рвота (11 чел., 8,8%), нарушение речи (17 чел., 14%), слабость в руке и ноге (19 чел., 15,5%);
- во второй группе: головная боль (17 чел., 15,2%), головокружение (16 чел., 14,2%), тошнота, рвота (7 чел., 6,3%), нарушение речи (25 чел., 22,2%), онемение руки и ноги (7 чел., 6,3%), слабость в руке и ноге (16 чел., 14,2%).
Суммарное количество жалоб до и после лечения составило в первой группе: до лечения – 123 (100%), после лечения – 29 (23,4%); во второй группе: до лечения – 112 (100%), после лечения – 52 (46,5%).
Полученные данные позволяют констатировать, что после введения Цераксона у больных первой группы количество жалоб значительно уменьшилось и составило 23,4%, а у пациентов второй группы – 46,5%.
При первичном осмотре АД зафиксировано в пределах:
- в первой группе: САД – от 100 до 260 мм рт. ст.; ДАД – от 80 до 130 мм рт. ст.;
- во второй группе: САД – от 110 до 230 мм рт. ст.; ДАД – от 60 до 180 мм рт. ст.
После лечения уровень АД:
- в первой группе: САД – от 110 до 190 мм рт. ст.; ДАД – от 80 до 120 мм рт. ст.;
- во второй группе: САД – от 110 до 220 мм рт. ст.; ДАД – от 60 до 120 мм рт. ст.
Таким образом, отмечается корреляция между значениями АД в первые часы инсульта и уровнем обычных показателей систолического и диастолического АД до инсульта как в первой, так и во второй группе. Однако разовое измерение АД создает ошибочное представление о высоких уровнях АД. На фоне терапии среднее САД в I группе снизилось на 11,6%, а во II группе на 6,8%.
Введение Цераксона не вызывает резкого снижения АД.
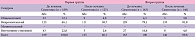
Состояние ритма сердца в острейшем периоде инсульта зависит от вегетативной регуляции (таблица 1). Средняя ЧСС составила:
- Первая группа: привычная для больного – 71,9 уд. в мин. (от 60 до 80); при первичном осмотре – 86,3 уд. в мин. (от 60 до 150); через 15 минут после лечения – 80,5 уд. в мин (от 60 до 120).
- Вторая группа: привычная для больного – 72,2 уд. в мин. (от 62 до 80); при первичном осмотре – 86,4 уд. в мин. (от 60 до 160); через 15 минут после лечения – 82,3 уд. в мин (от 60 до 100).
В первой группе тахикардия зарегистрирована: до лечения у 20 (40%) пациентов; после лечения – у 12 (24%), во второй группе – до лечения у 18 (36%) , после лечения – у 10 (20%) человек.
Таким образом, Цераксон на догоспитальном этапе не влияет на ЧСС, которая после лечения составила в первой группе 80,5 уд. в мин., а во второй – 82,3 уд. в мин.
По нашим данным, наиболее частыми симптомами, характеризующими ОНМК, были острый неврологический дефицит и/или общемозговые нарушения (таблица 2).
Наши данные показывают, что после лекарственной терапии уменьшились клинические проявления в первой группе за счет общемозговых симптомов на 7,3%, вегетативно-стволовых нарушений – на 20,2%; во второй группе было уменьшение общемозговой симптоматики на 9,4%; вегетативно-стволовой – на 18,6%. Следует отметить, что неврологический дефицит в первой группе уменьшился на 6,4%, а во второй увеличился на 2,3%. Следовательно, Цераксон действует на все звенья «ишемического каскада».
ЭКГ-исследования позволяют диагностировать сердечную патологию, которая играет решающую роль в развитии инсульта. По данным электрокардиограммы выявлены:
- В 1-й группе: синусовый ритм (41 чел., 82%); фибрилляция предсердий (9 чел., 18%); экстрасистолия (7 чел., 14%);
- Во 2-й группе: синусовый ритм (42 чел., 84%); фибрилляция предсердий (8 чел., 16%).
Выявленные нарушения ритма потребовали соответствующей дополнительной терапии.
По данным исследований и литературы, гипертрофия левого желудочка (ГЛЖ) ассоциирована с желудочковыми нарушениями ритма, а при наличии ее на ЭКГ риск инсульта увеличивается в 6–12 раз. В нашем исследовании ГЛЖ зарегистрирована в 1 группе у 48 чел. (96%); во 2 группе – у 45 чел. (90%).
Глюкозометрия проводилась с целью дифференциальной диагностики коматозных состояний, выявления латентного СД. Среднее содержание глюкозы в крови в 1 и 2 группах составило 7 ммоль/л и 8,5 ммоль/л соответственно. Глюкоза крови больше 6 ммоль/л определена в первой группе у 28 (56%), во второй группе – у 29 (58%) больных.
За медицинской помощью обратились:
- 1 группа: в первый час – 17 чел. (34%); в первые 3 часа – 33 чел. (66%); до 6 часов – 45 чел. (90%);
- 2 группа: в первый час – 11 чел. (22%); в первые 3 часа – 26 чел. (52%); до 6 часов – 50 чел. (100%).
Следовательно, практически всем больным оказана помощь в период «окна терапевтических возможностей».
На догоспитальном этапе основным лекарственным препаратом у больных первой группы являлся Цераксон. На фоне лечения Цераксоном побочных эффектов не зарегистрировано, подтверждена хорошая его переносимость.
Врачами ССМП назначалась дополнительная терапия: в первой группе больным 28 (56%) сернокислая магнезия – 27 чел. (54%); глицин – 12 чел. (24%); ЭНАП-Р – 3 чел. (6%); церукал – 1 чел. (2%). Во второй группе чаще всего применялись сернокислая магнезия – 16 чел. (32%); глицин – 20 чел. (40%), а также симптоматическая терапия.
Гипотензивная терапия на догоспитальном этапе проводилась осторожно. В I группе: ЭНАП-Р (6%), клофелин (6%); сернокислая магнезия (54%). Во II группе для снижения уровня АД использовались таблетированные препараты (каптоприл, нифедипин) (14%), ЭНАП-Р (2%), сернокислая магнезия (32%).
Для купирования пароксизма фибрилляции предсердий и/или урежения ЧСС при постоянной форме в первой группе (11 чел., 22%) применяли верапамил, панангин, калия хлорид, дигоксин; во второй (6 чел., 12%) – верапамил, калия хлорид, дигоксин. Судорожный синдром купировали реланиумом и феназепамом как в первой, так и во второй группе.
Итак, коррекция уровня АД в первые часы ОНМК должна быть предельно осторожной, а нейропротективную терапию надо начинать как можно раньше (защита мозговой ткани от ишемического поражения).
Госпитальный этап
В неврологическое отделение (реанимационное) МУЗ «Вологодская городская больница № 1» по направлениям врачей ССМП доставлены все больные, которые включены в исследование. В приемном отделении пациенты осмотрены врачом-неврологом. Средние показатели центральной гемодинамики при поступлении в стационар существенно не отличались от показателей догоспитального этапа (после проведенной медикаментозной терапии) и составили:
- I группа: САД – 161,7 мм рт. ст.; ДАД – 90,3 мм рт. ст.;
- II группа: САД – 159,4 мм рт. ст.; ДАД – 89,4 мм рт. ст.
Частота сердечных сокращений – 82,7 уд. в мин и 81,6 уд. в мин. соответственно.
При поступлении в стационар после осмотра врачом-неврологом выявлена общесоматическая и неврологическая симптоматика.
- Первая группа. Суммарная симптоматика на догоспитальном этапе составила 189 симптомов, а при поступлении в стационар – 149 (78,8%), т. е. на 21,2% меньше.
- Вторая группа. Суммарная симптоматика на догоспитальном этапе составила 163 симптома, а при поступлении в стационар – 151 (92, 6%), т. е. на 7,4% меньше.
Таким образом, уменьшилась объективная симптоматика при поступлении в стационар в первой группе по сравнению со второй: 21% и 7,4%.
Современные методы нейровизуализации позволяют с минимальным риском для больного объективизировать как ишемический, так и геморрагический инсульт, которые нередко протекают со сходным неврологическим дефицитом. КТ позволила уточнить характер инсульта и своевременно начать дифференцированную терапию, которая наиболее эффективна в первые минуты и часы развития инсульта.
Первая группа. Ишемический инсульт – 45 (90%) больных; геморрагический инсульт – 3 (6%) пациентов; КТ не сделана 2 (4%) больным.
Вторая группа. Ишемический инсульт – 44 (88%) пациентов; геморрагический инсульт – 5 (10%) больных. КТ не сделана одной больной.
В стационаре больные 1 и 2 групп провели в среднем 17,9 и 18,4 койко-дней, после лечения выписано 44 (88%) и 42 (84%) пациентов соответственно.
Выписаны в удовлетворительном состоянии 44 (88%) и 35 (70%) больных, направлены на реабилитацию в санаторий 6 (12%) и 3 (6%) пациента 1 и 2 групп соответственно.
Летальные исходы в стационаре составили: 6 (12%) больных в первой группе; 8 (16%) – во второй.
Таким образом, у пациентов первой группы показатели госпитального этапа лучше, чем у больных второй группы. Есть основания утверждать, что назначение Цераксона на догоспитальном этапе улучшает исход инсульта.
Выводы
- Назначение Цераксона на догоспитальном этапе улучшает течение инсульта (снижение показателей: проведено койко-дней в стационаре, выписано в удовлетворительном состоянии, летальные случаи).
- Применение цераксона не влияет на основные параметры сердечной деятельности (АД, ЧСС) и не препятствует проведению адекватной гипотензивной терапии.
- Оценка действия препарата врачами ССМП была положительной, отмечена его хорошая переносимость и отсутствие побочных эффектов.
- Полученные результаты позволяют рекомендовать применение препарата Цераксон для лечения ОНМК на догоспитальном этапе.
Заключение
Задача врача догоспитального этапа – своевременно поставить диагноз, оказать адекватную помощь, начать базисную и нейропротективную терапию, обеспечить быструю транспортировку в специализированный стационар 100% больных.
Раннее применение современных нейропротекторов в условиях скорой медицинской помощи позволяет расширить пределы «окна терапевтических возможностей» (до 4,5 ч), в том числе для проведения тромболизиса (если есть показания). Таким современным препаратом, обладающим нейропротективным действием, является Цераксон (цитиколин).
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.