Варианты непереносимости местных анестетиков: алгоритм действий врача аллерголога-иммунолога
- Аннотация
- Статья
- Ссылки
- English
В практике врачей разных специальностей встречаются пациенты с отягощенным фармакологическим анамнезом. Считается, что более чем у 1/10 части населения планеты развиваются нежелательные побочные реакции на фоне применения лекарственных или диагностических средств, причем 10% из них обусловлены лекарственной гиперчувствительностью [1].
Врачам не всегда понятен механизм реакций, обусловленных приемом лекарственных препаратов, и возможные риски при их дальнейшем использовании.
Основными критериями успешного использования лекарственных средств являются их эффективность и безопасность. Местные анестетики (МА), широко применяемые в разных областях медицины, в частности стоматологии, офтальмологии, хирургии, травматологии, косметологии, гинекологии, урологии, у ряда пациентов вызывают побочные реакции.
Побочные эффекты лекарственных средств
Побочное действие лекарственного средства непреднамеренно, обусловлено его фармакологическими свойствами и наблюдается при использовании в терапевтических дозах.
Побочное действие препарата может быть прогнозируемым и зависит от его дозы, связано с его фармакологическими свойствами, но не зависит от реактивности организма и составляет до 75% всех побочных реакций на препарат.
В фармакологических справочниках содержатся указания на возможность развития подобных реакций.
К прогнозируемым побочным реакциям относят:
- токсичность препарата (гепатотоксичность, нефротоксичность, ототоксичность и др.);
- токсические реакции, связанные с передозировкой, кумуляцией препарата.
Ряд реакций обусловлен фармакологическими свойствами лекарственных средств. Например, антигистаминные препараты (АГП) первого поколения вызывают не только антигистаминный, но также седативный и антихолинергический эффекты. Одно из побочных действий адреналина – тахикардия.
При использовании нескольких препаратов может наблюдаться лекарственное взаимодействие. В результате эффект одного препарата меняется под влиянием другого, применяемого одновременно с первым или ранее. Такая реакция является следствием взаимного влияния препаратов на процессы всасывания, распределения, биотрансформациии, выведения из организма [2].
Непрогнозируемыми побочными реакциями являются:
- неаллергическая врожденная гиперчувствительность. Обусловлена недостатком или неполной активацией фермента, участвующего в метаболизме лекарственного средства (глюкозо-6-фосфатдегидрогеназа, псевдохолинэстераза и др.);
- реакции лекарственной гиперчувствительности (РЛГ) – побочный эффект лекарственных препаратов. РЛГ, в формировании которой задействован иммунологический механизм, – это истинная аллергическая реакция (лекарственная аллергия). РЛГ, протекающую без участия иммунологических механизмов, называют неаллергической гиперчувствительностью. Развитие такой реакции может быть связано с прямым или опосредованным высвобождением гистамина из тучных клеток и базофилов под влиянием лекарственного препарата. Некоторые лекарственные средства способны неиммунологическим путем активировать систему комплемента по альтернативному пути. Как следствие – накопление промежуточных продуктов активации, обладающих свойствами анафилатоксинов, повышение проницаемости мембран, дегрануляция тучных клеток и высвобождение гистамина;
- лекарственная аллергия к МА. Может быть немедленного типа, протекать с участием IgE-антител и развиваться от нескольких минут до одного часа. Клинически проявляется анафилаксией, анафилактическим шоком, крапивницей, бронхоспазмом. В основе формирования гиперчувствительности замедленного типа лежит клеточно-опосредованный механизм с участием Т-лимфоцитов, других эффекторных клеток иммунной системы, их цитокинов, хемокинов [2]. Подобные реакции развиваются спустя несколько часов после контакта с препаратом. Клинически проявляются контактными реакциями в месте введения МА. В развитии лекарственной аллергии к другим препаратам могут быть задействованы иные механизмы – цитотоксический и иммунокомплексный.
Характеристика МА
Местные анестетики – это лекарственные средства, которые обратимо угнетают возникновение и проведение импульсов в периферических нервах и нервных окончаниях, что приводит к потере чувствительности в ограниченных участках тела [3, 4]. МА используют для аппликационной, инфильтрационной, проводниковой и спинномозговой анестезии.
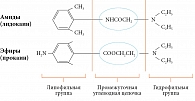
Все МА схожи по химическому строению. Они состоят из гидрофобной (липофильной) ароматической группы, промежуточной эфирной или амидной цепи и гидрофильной вторичной или третичной аминогруппы. В зависимости от типа промежуточной цепи МА подразделяют на эфирные и амиды (рисунок).
Первую группу составляют:
- сложные эфиры бензойной кислоты (кокаин, бенкаин);
- сложные эфиры парааминобензойной кислоты (прокаин, бутамбен);
- сложные эфиры аминобензойной и бензойной кислот (тетракаин).
Представители этой группы: бензокаин (Анестезин), кокаин, прокаин (новокаин), тетракаин (Дикаин). Эфирные МА быстро гидролизуются в кровяном русле псевдохолинэстеразой и другими эстеразами. Одним из продуктов гидролиза является парааминобензойная кислота. Небольшая доля эфирных МА элиминируется с мочой в неизмененном виде.
Во вторую группу входят:
- амиды гетероциклической и ароматической кислот (совкаин, новокаинамид);
- амиды ароматических аминов – анилиды (лидокаин, бупивакаин, мепивакаин, ропивакаин и др.).
Амидные МА относительно стабильны в растворе, активно расщепляются ферментами печени (в основном амидазами цитоплазмы и эндоплазматического ретикулума). Они могут вызывать токсические эффекты у пациентов с нарушением функции печени (удлиняется период полувыведения препарата). У пациентов с уменьшенным печеночным кровотоком следует ожидать замедления инактивации МА.
В печени и плазме МА приобретают большую гидрофильность, выводятся с мочой. Небольшое количество препаратов выводится в неизмененном виде [4]. Классификация МА представлена в таблице.
Перекрестные реакции МА
Среди МА эфирной группы перекрестные аллергические реакции встречаются достаточно часто. Пациенту с аллергией к новокаину противопоказаны Анестезин и Дикаин. Перекрестные аллергические реакции между препаратами группы амидов и анилидов возникают редко [5].
Результаты исследований, в которых применялись аппликационные тесты, свидетельствуют о возможности развития перекрестных аллергических реакций между лидокаином, прилокаином, мепивакаином [5]. Перекрестные аллергические реакции между препаратами первой (эфирной) и второй (амидной) групп отсутствуют [2, 5]. МА группы амидов и анилидов значительно реже вызывают побочные реакции, как аллергические, так и неаллергические.
Поскольку МА эфирной группы относятся к производным бензойной, аминобензойной и парааминобензойной кислот, они имеют общие антигенные свойства с препаратами, содержащими парааминогруппу и бензолсульфонамидную группу. Речь идет о сульфаниламидах, производных сульфонилмочевины, ПАСК, производных парааминосалициловой и парааминобензойной кислот, тиазидных диуретиках (Гипотиазид, Альдактон, Метопресс, Адельфан-Эзидрекс и др.), диуретиках, содержащих сульфонамидную группу, связанную с бензойным кольцом (фуросемид, Кристепин, Бринердин), ингибиторах карбоангидразы (Диакарб), соталоле (Соталекс) – бета-блокаторе длительного действия, сульфокарбамиде (Уросульфан).
Важный момент: при аллергии к препаратам указанных групп использовать местные анестетики эфирной группы недопустимо.
Побочные эффекты МА
Токсические реакции
Токсический эффект МА проявляется воздействием на центральную нервную (ЦНС), периферическую нервную и сердечно-сосудистую системы, кровь. Подобная реакция обычно возникает при абсолютной передозировке, когда доза препарата превышена, или относительной передозировке, когда нарушен его метаболизм [3, 4, 6].
Местные анестетики характеризуются узким терапевтическим диапазоном: интервал между максимальной терапевтической и минимальной токсической дозой незначителен. Токсический эффект может развиваться при патологии печени, почек, влияющей на метаболизм и выведение местных анестетиков.
Интенсивность токсических реакций подразделяют по степени тяжести:
- легкая: угнетение ЦНС, заторможенность, головокружение, сонливость, тошнота, тахикардия, повышение артериального давления;
- выраженная: повышение рефлекторной возбудимости, двигательное беспокойство, рвота, нистагм, дрожь, зрительные и слуховые нарушения;
- тяжелая: возможно нарушение сердечного ритма, приступы стенокардии, судороги, паралич дыхательного и сосудодвигательного центров.
Местные анестетики подавляют корковые тормозящие пути, в результате чего возникает бесконтрольная активность возбуждающего компонента. Стадия несбалансированного возбуждения при дальнейшем повышении концентрации препарата может перейти в генерализованное торможение ЦНС.
Влияние МА на сердечно-сосудистую систему связано с прямым действием на миокард и непрямым – на вегетативные нервные окончания.
Ферментопатия
Недостаток ферментов, участвующих в метаболизме препаратов, или их неполная активация может привести к развитию побочных реакций. Недостаточная активность псевдохолинэстеразы способна нарушить метаболизм эфирных МА.
Неаллергическая гиперчувствительность
Медиаторы реакций неаллергической гиперчувствительности такие же, как и при истинной аллергии. Клинические проявления имитируют аллергию, но иммунологические механизмы не участвуют в их формировании [7]. Механизм таких реакций может быть связан с прямым неспецифическим высвобождением гистамина из базофилов и тучных клеток или активацией системы комплемента по альтернативному пути. Клинически подобные реакции проявляются высыпаниями, неаллергической анафилаксией, покраснением кожи, генерализованным зудом, острым ринитом, бронхоспазмом, нарушением функции желудочно-кишечного тракта. Тяжесть реакций неаллергической гиперчувствительности (в отличие от аллергических) зависит от скорости и способа введения препарата, его концентрации, а также содержания тучных клеток в месте введения: чем выше доза препарата и скорость его введения, тем выше риск и тяжесть реакции.
Аллергические реакции
Истинные аллергические реакции на МА встречаются редко. Реакции немедленного типа, IgE-опосредованные реакции, наблюдаются нечасто (менее 1%) и проявляются крапивницей, ангиоотеком, симптомами ринита, бронхоспазма, конъюнктивита, анафилактическим шоком [7–9]. Реакции замедленного типа развиваются в виде контактных реакций в месте введения МА (отек, гиперемия) [7, 8]. Известны случаи развития отсроченных реакций, возникающих через несколько часов после введения препарата и проявляющихся в виде различных экзантем, эритродермии, узловатой эритемы, аллергического васкулита.
Вегетативно-сосудистые реакции
К таким реакциям относятся вазовагальный обморок и приступ гипервентиляции.
Психогенные реакции
Под психогенными реакциями понимают, в частности, реакции страха, панические атаки.
Группы риска по развитию побочных реакций на МА
В группу риска по развитию побочных реакций на МА входят пациенты:
- перенесшие ранее реакции на введение таких препаратов;
- с аллергическими заболеваниями (фактор риска по развитию неаллергической анафилаксии);
- ишемической болезнью сердца, нестабильной стенокардией, получающие бета-блокатор;
- с предполагаемым введением большого объема МА;
- часто применяющие МА (например, через короткие интервалы времени, обычно при санации полости рта, протезировании и др.);
- с выраженной реакцией страха перед оперативным вмешательством.
Группу риска составляют также беременные и кормящие женщины. Кроме того, побочные реакции часто возникают у пожилых пациентов. У них уменьшается объем распределения лекарственных средств. С возрастом замедляется кровоток в жизненно важных органах, снижаются связывающая способность плазмы крови, метаболизирующая функция печени, скорость клубочковой фильтрации, функция почечных канальцев, появляются сопутствующие заболевания, а следовательно, нарушаются метаболизм и экскреция препаратов. Гипоальбуминемия приводит к снижению связывающей способности лекарственных средств с белком и повышению свободной активной фракции [10, 11].
Компоненты современных МА
К местным анестетикам, применяемым в стоматологии, относятся четыре группы веществ. Для блокады проведения импульсов по нервным волокнам достаточно одного МА, но для пролонгирования его действия и усиления эффекта используют вазоконстрикторы: адреналин (эпинефрин), норадреналин (норэпинефрин), Мезатон, Фелипрессин (октапрессин). Практически все современные МА оказывают сосудорасширяющее действие, правда в разной степени. Добавление вазоконстриктора необходимо для сокращения сосудов, замедления всасывания МА, создания высокой концентрации последнего в месте введения и, как следствие, усиления эффекта анестезии и уменьшения токсического влияния [3, 4, 6].
Адреналин – самый сильный вазоконстриктор. Он способен оказывать нежелательное воздействие на адренорецепторы сердца (тахикардия), сосудов (выраженная вазоконстрикция), печени, вызывать повышение уровня сахара в крови, сокращение мышц матки. Опасны повышение внутриглазного давления при узкоугольной форме глаукомы, декомпенсация сердечной деятельности у пациентов с сердечно-сосудистыми заболеваниями. Некоторые формы МА не содержат вазоконстрикторов (лидокаин, мепивакаин, этидокаин, прилокаин, бупивакаин). Это важно учитывать при выборе анестетика для пациентов группы риска по применению вазоконстрикторов.
Группу риска по развитию побочных реакций на вазоконстриктор составляют:
- пациенты с сердечно-сосудистыми заболеваниями;
- беременные;
- пожилые;
- пациенты, получающие длительно глюкокортикостероиды (ГКС), ингибиторы моноаминоксидазы;
- больные сахарным диабетом, узкоугольной глаукомой [11].
Консерванты (парагидроксибензоаты) и стабилизаторы (дисульфиты натрия и калия), входящие в состав МА, увеличивают срок их хранения. Наличие этих компонентов в препарате также требует анализа их переносимости. Родственное химическое соединение – парааминобензойная кислота является метаболитом эфирных анестетиков. У лиц с аллергией к эфирным МА может наблюдаться аллергия к консервантам – эфирам парагидроксибензойной кислоты. Риск развития аллергических реакций на консерванты имеется и у лиц с аллергией к препаратам, содержащим парааминогруппу и бензолсульфонамидную группу.
Стабилизаторы (дисульфит натрия или калия) могут быть причиной реакций при повышенной чувствительности к сульфитам (крапивница, ангиоотек) и бронхоспазма у больных бронхиальной астмой (БА). Наличие или отсутствие консервантов в препарате указывается производителем. В современных карпулированных препаратах консерванты отсутствуют.
Таким образом, при решении вопроса об использовании МА необходимо учитывать сведения о препарате, соматическом статусе больного и всех применяемых им лекарственных средствах, в том числе топических.
Меры предосторожности
Если в прошлом наблюдалась аллергическая реакция на МА, следует использовать препарат другой группы. Так, если аллергическая реакция возникла на лекарственное средство, относящееся к производным эфиров, можно применять препараты амидной группы. При реакции на МА, содержащие амидную группу, используется другое амидное соединение (не исключены перекрестные реакции между лидокаином, прилокаином и мепивакаином).
Если предшествующие реакции были тяжелыми (как аллергические, так и неаллергические), от использования МА следует отказаться.
Необходимо определить степень риска не только собственно оперативного вмешательства, но и применения местной анестезии.
Не следует использовать препараты, переносимость которых вызывает сомнение.
Премедикация проводится по показаниям.
Перед оперативным вмешательством у больных аллергическими заболеваниями в фазе обострения парентерально вводят АГП и ГКС.
Лицам с выраженной реакцией страха перед манипуляцией рекомендуют прием седативных средств.
Диагностические тесты с МА
Когда требуется выполнение диагностических тестов? В ряде случаев точно идентифицировать подозрительный МА и характер прошлой реакции не удается. Например, МА, неоднократно применявшиеся ранее, вызывали побочную реакцию. Однако медицинских документов с ее описанием нет, какие проводились мероприятия для ее купирования, неизвестно, пациент не помнит, какие препараты для местной анестезии использовались и получал ли он в тот период сопутствующую терапию.
Принципы прецизионной медицины должны применяться и при РЛГ. Важно выявлять пациентов с высоким риском развития РЛГ [12]. В настоящее время стандартизованных препаратов для диагностики лекарственной аллергии не существует, арсенал диагностических методов с высокой диагностической ценностью узок.
До сих пор не разработаны лабораторные тесты, результатам которых можно было бы доверять безоговорочно. В ГНЦ «Институт иммунологии» ФМБА России на первом этапе диагностики in vivo успешно применяют тест торможения естественной эмиграции лейкоцитов in vivo по А.Д. Адо.
Обратите внимание: кожные и провокационные тесты с МА проводят только по показаниям [13].
Правила проведения кожных тестов с МА сводятся к следующему:
- тесты не проводят с препаратом, вызывавшим побочные реакции ранее;
- для кожных проб выбирают МА другой группы;
- диагностические тесты выполняет только врач аллерголог-иммунолог непосредственно перед применением МА в процедурном кабинете с готовым противошоковым набором;
- перед процедурой подбора препарата больной подписывает информированное согласие. На момент обследования он не должен применять АГП (рекомендуется отмена препарата за 5–7 дней);
- местный анестетик не должен содержать вазоконстриктор и обладать перекрестными аллергенными свойствами с препаратом, который ранее вызывал побочную реакцию;
- выдерживая 15-минутные интервалы, проводят тест уколом или скарификационный тест с неразведенным МА. Если реакция отрицательная, подкожно вводят 0,1 мл препарата, разведенного в соотношении 1:100, в отсутствие реакции следующая доза препарата 0,1 мл разводится в соотношении 1:10. Затем вводят 0,1 мл неразведенного препарата. В отсутствие реакции пациент получает дозу 1,0 и 2,0 мл с 15-минутными интервалами [2];
- при реакциях замедленного типа используют аппликационные тесты;
- после оценки результатов тестов в заключении уточняют, что в настоящее время аллергии к данному препарату не выявлено. Обязательно указывается общая доза введенного МА;
- период от момента подбора препарата до его использования не должен быть длительным. Зная особенности формирования лекарственной аллергии, нельзя исключать возможность сенсибилизации за длительный период.
Таким образом, перед применением МА врач должен не только оценить объем операции, ее риск для пациента, но и ответить на ряд вопросов.
Какой препарат использовать в конкретном случае? При выборе препарата необходимо принимать во внимание его токсичность, длительность действия, химическую группу, к которой он относится.
Можно ли использовать местный анестетик, содержащий вазоконстриктор, с каким именно вазоконстриктором и в какой дозе? Содержит ли данный местный анестетик консерванты и стабилизаторы? Можно ли использовать их у данного пациента с учетом фармакологического анамнеза? Требуется ли данному больному консультация аллерголога? Нуждается ли пациент в премедикации? Тщательный анализ ответов на эти и другие вопросы помогает избежать осложнений.
Клинические ситуации и алгоритм действий врача аллерголога-иммунолога
Клиническая ситуация 1
Пациент обратился к аллергологу-иммунологу с вопросом: можно ли ему использовать МА (на всякий случай)?
В анамнезе нет указаний на аллергическое заболевание, фармакологический анамнез не отягощен, серьезные сопутствующие заболевания и лекарственная терапия отсутствуют.
Такой пациент не нуждается в обследовании. Риск развития побочной реакции у него не отличается от риска в общей популяции.
Клиническая ситуация 2
Пациент с поллинозом и клиническими проявлениями в виде аллергического риноконъюнктивита посетил врача аллерголога-иммунолога вне сезона пыления. Фармакологический анамнез не отягощен. Медикаментов не получает. Планируется использование МА.
Каковы действия врача?
Пациент страдает аллергическим заболеванием, вероятность гистаминолиберации при использовании МА выше, чем у здоровых лиц. Следовательно, необходима премедикация с применением АГП парентерально перед оперативным вмешательством. Важно не превышать дозу МА.
Клиническая ситуация 3
Пациент с атопической БА средней тяжести, частично контролируемой, и аллергическим персистирующим ринитом. Получает терапию ингаляционным ГКС и пролонгированным бета-2-агонистом, эпизодически использует бета-2-агонист короткого действия. Фармакологический анамнез не отягощен.
Каков алгоритм действий?
- Бронхиальная астма не поддается контролю. Если операция плановая, необходимо достижение контроля БА.
- В экстренной ситуации требуется премедикация ГКС и АГП парентерально.
- Важно не превышать дозу МА.
- После оперативного вмешательства должен быть проведен осмотр. Скорее всего терапия БА должна быть пересмотрена (ступень вверх).
Клиническая ситуация 4
Пациент страдает хронической спонтанной крапивницей. Получает АГП в терапевтической дозе. В анамнезе – фиксированный дерматит на применение сульфаниламидов.
Действия врача аллерголога-иммунолога следующие.
- В анамнезе – реакция лекарственной гиперчувствительности на сульфаниламиды. Следовательно, МАэфирной группы надлежит исключить.
- Возможно использование МА амидной группы без консерванта парагидроксибензоата, поскольку он имеет общую антигенную детерминанту с сульфаниламидами.
- Необходима премедикация ГКС и АГП парентерально.
- Важно не превышать дозу МА.
Клиническая ситуация 5
Пациент страдает персистирующим аллергическим ринитом средней тяжести. Получает интраназальные ГКС. Фармакологической анамнез отягощен. При использовании МА (пациент не знает какого) при экстракции зуба потерял сознание. Госпитализации не было. Зуб удалили. Через десять лет при лечении зуба с применением МА возникли головокружение, тошнота, боль в области сердца. После приема корвалола состояние улучшилось. Лечение было продолжено. Через четыре часа отмечалось повышение температуры до субфебрильных цифр, появились боли, отек в области стоматологической манипуляции. Пациент принимал АГП и жаропонижающие средства. Планируется применение МА при проведении стоматологической манипуляции.
Каков порядок действий врача аллерголога-иммунолога?
- В анамнезе – нежелательная реакция при использовании МА. Препарат неизвестен, природа реакции неясна.
- Пациент страдает аллергическим заболеванием, получает базисную терапию.
- Рекомендованы госпитализация, кожное тестирование с МА амидной группы, при необходимости – провокационный дозируемый тест с МА.
- Целесообразно рассмотреть вопрос о проведении оперативного вмешательства с применением общей анестезии.
Заключение
При выборе препарата для местной анестезии следует учитывать не только риск и объем операции, но и химическую группу МА, возможность их использования с вазоконстриктором, консервантом, стабилизатором, наличие аллергических заболеваний, сопутствующей патологии, применяемую базисную терапию, фармакологический анамнез. Необходимо принимать во внимание клиническую ситуацию и особенности пациента. Такой подход позволит предотвратить потенциальные нежелательные реакции на МА.
Ye.V. Peredkova, PhD
Russian Medical Academy of Continuing Professional Education
Contact person: Yelena V. Peredkova, 7557437@gmail.com
The main criteria for successful use of medicine are effectiveness and safety. Local anesthetics (LA) are widely used in various fields of medicine (dentistry, ophthalmology, surgery, traumatology, cosmetology, gynecology, urology, etc.) and a number of patients develop undesirable side reactions to them. The classification, cross-reactivity, the components of modern LA and types of adverse reactions to LA are presented here with special emphasis on allergic reactions and non-allergic hypersensitivity. Indications and rules of diagnostic tests with LA are discussed. An important section are the specific recommendations in various clinical situations associated with the risk of developing unwanted adverse reactions to LA.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.