VI Национальный конгресс терапевтов: Что может скрываться за болью в спине?
- Аннотация
- Статья
- Ссылки



Современные подходы к ведению пациентов с болью в спине
Профессор О.С. ЛЕВИН (зав. кафедрой неврологии РМАПО, д.м.н.) подчеркнул, что боль в спине – это серьезная медицинская и социо-экономическая проблема, с которой сталкиваются 60–90% населения. Болевой синдром является второй по частоте причиной временной нетрудоспособности и пятой по частоте причиной госпитализации. Боль в спине классифицируется на основе нескольких принципов. Первый принцип классификации – длительность течения. Боль, которая длится до 6 недель, определяется как острая, от 6 до 12 недель – подострая, свыше 12 недель – хроническая, которую разделяют на персистирующую и рецидивирующую. У 50% пациентов с острой болью функциональное восстановление происходит в течение 2 недель. Второй подход к структуризации боли в спине основывается на клинических проявлениях и патогенезе боли. Выделяют:
- боль, вызванную специфическими причинами (вертеброгенная, отраженная);
- преимущественно аксиальную боль (люмбалгия/люмбоишиалгия), вызванную миофасциальным синдромом, протрузией диска, фасеточным синдромом и др.;
- радикулопатию (преимущественно в конечности), вызванную протрузией диска или стенозом корешкового отверстия;
- стеноз позвоночного канала.
Профессор О.С. Левин отметил, что при диагностике болевого синдрома врачу следует сначала обратить внимание на так называемые «красные флажки» – признаки, которые могут указывать на специфические причины боли. Наиболее важный из них, который должен насторожить врача, – немеханический характер боли. В таких случаях пациент испытывает боль не только при движении, но и в покое, когда она не только не проходит, а, наоборот, может даже усиливаться. Опасными симптомами являются также нарушение тазовых функций, анестезия промежности, нижний парапарез (может говорить о синдроме конского хвоста), лихорадка и иммуносупрессия (проявления инфекции), начало боли после 50 лет, необъяснимое снижение веса, что может быть вызвано опухолевыми процессами в организме.
«Красные флажки» указывают на необходимость назначения дополнительного обследования. Если есть подозрение на онкологическое заболевание или инфекцию, то следует срочно провести рентгенологическое или компьютерно-томографическое исследование позвоночника; при наличии симптомов сдавления конского хвоста или иной прогрессирующего неврологического дефицита – магнитно-резонансную томографию. Во всех других случаях сначала следует назначить одномесячную пробную терапию и только после этого решить, нужна ли больному визуализация. Если «красные флажки» отсутствуют, боль уменьшилась после пробной терапии или изменился статус больного после предшествующей визуализации, в проведении магнитно-резонансной, компьютерной томографии или рентгенологического исследования нет необходимости.
Одной из наиболее частых причин боли в спине является грыжа межпозвонкового диска. При этом следует помнить, что размеры грыжи диска не коррелируют с интенсивностью боли. Данные МРТ не позволяют дифференцировать скелетно-мышечную боль в спине от радикулопатии или прогнозировать эффективность консервативного лечения. Таким образом, ни по размерам грыжи, ни по направлению выпячивания врач не может определить, чем вызвана боль – скелетно-мышечной патологией или давлением на корешок. С радикулопатией четко коррелирует лишь экструзия диска – когда длина выпячивания превышает ширину его основания, только в этом случае можно с уверенностью говорить о радикулопатии. Кроме того, по меньшей мере у 60% здоровых взрослых людей на МРТ выявляется протрузия и грыжа хотя бы одного диска.
Что касается терапии боли в спине, то главным методом лечения болевого синдрома является использование нестероидных противовоспалительных препаратов (НПВП). Высокую степень доказательности имеет также применение миорелаксантов. Профессор О.С. Левин подчеркнул, что при боли в спине лечебный эффект оказывает движение, поэтому больным необходимо максимально сохранять активность. Прием НПВП купирует боль и воспаление и обеспечивает возможность сохранения двигательной активности.
Профессор О.С. Левин привел следующий алгоритм лечения острой боли в спине. В 1–3-й дни рекомендуется постельный режим, применение НПВП и миорелаксантов, 2–10-й день – полупостельный режим, применение НПВП и миорелаксантов/проведение блокад, умеренные физические упражнения/физиотерапия. В 10–20-й день – активный режим с частичными ограничениями, купирование боли по необходимости, упражнения/массаж/мануальная терапия. В 20–40-й день – активный режим, купирование боли по необходимости, специфические восстановительные упражнения.
Экспериментальные данные свидетельствуют о противоболевом эффекте витаминов группы В, которые способствуют более быстрому купированию боли и усилению эффекта НПВП. Профессор О.С. Левин привел результаты собственного (в соавт. с И.А. Мосейкиным) открытого контролируемого исследования эффективности нейротропного комплекса витаминов группы В (Мильгамма) в лечении дискогенной пояснично-крестцовой радикулопатии. Пояснично-крестцовая радикулопатия – один из наиболее тяжелых вариантов вертеброгенных болевых синдромов, который характеризуется особенно интенсивной и стойкой изнуряющей болью, обычно сопровождающейся резким ограничением подвижности и длительной нетрудоспособностью. В проспективное исследование были включены 38 пациентов. Пациенты были разделены на 2 группы: основная группа (19 больных) получала инъекции Мильгаммой в комбинации с диклофенаком, в контрольной (19 больных) проводилась только монотерапия диклофенаком.
В основной группе Мильгамма назначалась в течение 10 дней внутримышечно по 1 ампуле ежедневно, далее пациенты принимали драже Мильгамма композитум в течение 2 недель. Одновременно пациентам был назначен диклофенак, который в первые 10 дней вводился внутримышечно в фиксированной дозе 75 мг в сутки, а далее назначался внутрь по потребности. В контрольной группе лечение ограничивалось применением диклофенака, который в первые 10 дней также вводился внутримышечно в фиксированной дозе 75 мг в сутки, а далее назначался внутрь по потребности. Физиотерапевтические методы, рефлексотерапия, массаж или мануальная терапия в первые 24 дня исследования не проводились. Эффективность лечения оценивалась на 10-й и 24-й дни по клиническим шкалам, а также через 3 и 6 месяцев – по результатам телефонного интервью.
В течение всего исследования по данным визуальной аналоговой шкалы (ВАШ) отмечалась тенденция к более высокой эффективности комбинации Мильгаммы и диклофенака по отношению к монотерапии диклофенаком, однако уровня статистической достоверности это различие достигло лишь к 24-му дню. С помощью шкалы невропатической боли показано, что только на фоне комбинированной терапии достоверно уменьшились такие характеристики боли, как интенсивность и острота, улучшилась переносимость боли. Значительный и умеренный эффект на фоне введения Мильгаммы отмечен у 66% пациентов, в контрольной группе – у 34% (р < 0,05). Как показал телефонный опрос, спустя 3 месяца болевой синдром отсутствовал или был минимальным у 63% больных основной группы и у 50% пациентов контрольной группы (р < 0,05). Полученные результаты свидетельствуют о том, что комплекс витаминов группы В потенцирует обезболивающий эффект НПВП и способствует более быстрому и стойкому регрессу болевого синдрома.
В заключение профессор О.С. Левин рассмотрел вопрос о том, можно ли предупредить хронизацию боли в спине. Он отметил, что это возможно при быстром купировании острой боли, раннем возвращении к повседневной двигательной активности (но при этом следует избегать длительной и/или чрезмерной физической нагрузки), может помочь проведение в подострый период лечебной гимнастики, массажа, мануальной терапии и бальнеотерапии.
Диагностика и терапия корешкового болевого синдрома
Как отметила профессор О.В. ВОРОБЬЕВА (д.м.н., кафедра нервных болезней ФППО ГОУ ВПО «Первый МГМУ им. И.М. Сеченова»), 85% в структуре болей в спине составляют мышечно-скелетные боли, 10–15% – корешковые боли, 1–5% – специфические боли. Свое выступление профессор О.В. Воробьева посвятила терапии корешкового болевого синдрома. Она отметила, что основными причинами компрессии могут быть:
- грыжа диска (у относительно молодых людей);
- остеофит (у пожилых людей);
- гипертрофированная желтая связка;
- позвоночный стеноз.
Докладчик еще раз подчеркнула, что корреляции между наличием грыжи диска и болевым синдромом нет, поскольку у пациента может быть асимптомная грыжа диска. Это подтверждают данные зарубежного исследования, в котором приняли участие люди старше 45 лет, не испытывавшие раньше болевого синдрома. У большого числа испытуемых и в шейном, и поясничном отделе при проведении МРТ была выявлена дегенерация, протрузия или грыжа диска.
Как отметила профессор О.В. Воробьева, боль при корешковом синдроме имеет свои особенности: ноющий, стреляющий характер, иррадиация до пальцев кисти или стопы («длинная» боль). Боль также может провоцироваться движением в соответствующем отделе позвоночника (при натуживании, подъеме тяжести, сидении в глубоком кресле, кашле, чихании) или ослабевать в покое, при лежании на здоровом боку, при согнутой больной ноге. Кроме того, боль может сочетаться с парестезиями. При осмотре спина фиксирована в согнутом положении, резко ограничен наклон в больную сторону и вперед, при пальпации обнаруживаются напряжение и болезненность паравертебральных мышц. О корешковом болевом синдроме также можно говорить, если у пациента есть симптомы выпадения функций корешка (гипостезия, слабость, гипотрофия мышц, снижение или выпадение рефлексов).
Профессор О.В. Воробьева также отметила, что эффективность консервативной терапии и хирургического лечения при корешковом болевом синдроме приблизительно одинакова. По данным зарубежного исследования, по сравнению с больными, лечившимися консервативными методами, большее количество оперированных пациентов избавляются от боли в первые недели после операции, однако через год число пациентов «без боли» при обоих видах терапии одинаково.
Радикулопатия характеризуется смешанной болью, которая включает нейропатический и ноцицептивный компонент. Ноцицептивный механизм связан с раздражением ноцицепторов в наружных слоях поврежденного диска и окружающих его тканях, в том числе в спазмированных мышцах. Нейропатический компонент болевого синдрома связан с повреждением и ирритацией нервных волокон корешка вследствие его компрессии, воспаления, отека, ишемии, демиелинизации и аксональной дегенерации. В период острой корешковой боли, безусловно, огромную роль играют воспалительные или иммунно-воспалительные изменения в компримированном корешке и спинномозговом ганглии, связанные с выделением биологически активных веществ, в том числе простагландина Е2, из поврежденного диска, а также иммунные реакции, инициированные контактом чужеродных тканей (диск и периневрий). Купирование болевого синдрома начиная с первого дня острого периода является первостепенной задачей. Именно поэтому назначение в начальный острый период НПВП является обязательным. Для пациентов, которые плохо переносят нестероидные противовоспалительные или имеют к ним какие-либо противопоказания, альтернативой является прием трамадола.
Усилить схему рационального обезболивания возможно, включив в нее препараты витаминов группы В, которые используются для терапии радикулопатии приблизительно с 1950-х гг. На сегодняшний день имеется достаточно высокий уровень экспериментальной доказательной базы в отношении нейротропных свойств витаминов группы В. Профессор О.В. Воробьева привела результаты открытого сравнительного исследования эффективности Мильгаммы и диклофенака, которое проводилось на кафедре неврологии Первого МГМУ им. И.М. Сеченова д.м.н., профессором А.Б. Даниловым. 90 пациентов были разделены на 3 группы: в первую вошли 40 пациентов, которые получали в течение до 10 дней по 2,0 мл препарата Мильгамма, во вторую группу – 30 больных, принимавших диклофенак внутримышечно по 75 мг в сутки курсом до 10 дней, в третью группу – 20 больных, получавших ежедневно инъекции Мильгаммы (2,0 мл) и диклофенака (75 мг).
Эффект Мильгаммы – препарата, не относящегося к группе обезболивающих средств, – оказался сопоставимым с диклофенаком, что свидетельствует о том, что комбинация витаминов группы В в препарате Мильгамма оказывает анальгетическое действие. Достоверно наиболее эффективной оказалась комбинированная терапия, которая позволяет сократить сроки лечения, а также снизить дозы НПВП для предупреждения нежелательных побочных явлений при достижении максимального обезболивания. Таким образом, проведенное исследование подтверждает эффективность клинического применения Мильгаммы в терапии острых болей в спине.
Профессор О.В. Воробьева также обратила внимание слушателей на то, что при лечении острой радикулопатии, как правило, назначают инъекции Мильгаммы, которая в большей степени воздействует на ноцицептивный компонент боли. Мильгамма композитум в большей степени влияет на нейропатический компонент и может быть рекомендована при последующем лечении. Таким образом, подвела итог профессор О.В. Воробьева, в острый период рекомендуется назначение сильных НПВП, трамадола, блокады с глюкокортикоидами, антиконвульсантов, венотоников и препарата Мильгамма в/м; в период долечивания – НПВП или альтернативного препарата, антидепрессантов, антиконвульсантов, миорелаксантов и Мильгаммы композитум. В заключение профессор О.В. Воробьева привела возможные схемы терапии Мильгаммой и Мильгаммой композитум:
- Мильгамма в/м № 10 с последующим переходом на Мильгамму композитум по 1 драже 3 раза в день 6 недель;
- Мильгамма в/м № 10 с последующим переходом на более редкие инъекции (2–3 инъекции в течение 2–3 недель);
- Мильгамма композитум по 1 драже 3 раза в день 6 недель.
Профессор П.Р. КАМЧАТНОВ (д.м.н., кафедра неврологии и нейрохирургии РНИМУ им. Н.И. Пирогова) привел следующее определение боли в нижней части спины (поясничной боли): это болевой синдром с локализацией между реберными дугами и межъягодичной областью, возникший, предположительно, вследствие нарушения функции опорно-двигательного аппарата. Клинические варианты боли в спине – неспецифическая боль в спине, корешковый синдром или вторичный болевой синдром (травма, новообразования, инфекции, остеопороз и т.п.). Причины возникновения неспецифической боли в нижней части спины различны: это и спондилоартроз, и артроз фасеточных суставов, остеоартроз, остеохондроз, остеопороз, аномалии/патология дисков, сакроилиальный артроз и др.
При спондилогенной дорсалгии боль провоцируется нагрузкой и движением, возникает мышечный спазм, в результате чего нарушается осанка, человек принимает «вынужденную» позу. Локальная болезненность выявляется при надавливании в области проекции позвонков, межпозвонковых щелей, паравертебральных мягких тканей, сакроилиального сочленения. Радикулопатия вследствие грыжи диска или стеноза межпозвонкового отверстия проявляется болью в спине и в ноге, которая усиливается при движении или изменении положения тела; интенсивной простреливающей болью с иррадиацией в дистальную часть дерматома, сопровождаемой симптомами выпадения. Источниками болевой импульсации при болях в спине являются:
- мышцы, связки, фасции;
- фасеточные суставы;
- нервы, спинномозговые узлы, периневральная соединительная ткань;
- межпозвонковые диски, позвонки, твердая мозговая оболочка.
Скрытые симптомы радикулопатии
Профессор П.Р. Камчатнов также подчеркнул, что в формировании болевого синдрома участвует и мышечная ткань. Это универсальная реакция организма, когда в ответ на любое болевое раздражение возникает мышечный спазм, ограничивающий двигательную активность с целью уменьшения болевых ощущений. Боль в спине может проявляться также следующими сенсорными симптомами:
- парестезии – спонтанные или вызванные сенсорные необычные ощущения;
- дизестезии – неприятные спонтанные или вызванные ощущения;
- гиперестезия – повышенная чувствительность на обычный неболевой стимул;
- аллодиния – восприятие неболевого раздражения как болевого;
- гипералгезия – повышенная болевая реакция на болевой раздражитель.
Согласно данным международных исследований, боль в спине – это самоограничивающееся состояние (в 90% случаев проходит в течение 6 недель). Хронический характер боль приобретает, по разным данным, в 2–7% и до 30% случаев. Предикторами хронизации боли могут быть наличие корешковых нарушений, длительный постельный режим, избыточные физические нагрузки, психосоциальные (эмоциональные) факторы. Большое значение в формировании благоприятного исхода имеет своевременная обезболивающая терапия. Существуют убедительные доказательства эффективности комплекса витаминов группы В Мильгамма и Мильгамма композитум при боли в спине. По данным А.П. Рачина и соавт. (2009), применение в комплексной терапии витаминов группы В обеспечивало сокращение сроков лечения и сопровождалось более полным и ранним купированием болевого синдрома. По данным ряда рандомизированных клинических исследований, применение витаминов группы В в комплексе с НПВП увеличивало противоболевой эффект, позволяло сократить сроки лечения и уменьшить дозу НПВП.
Так, профессор П.Р. Камчатнов привел результаты международного (G.L. Mauro) двойного слепого плацебоконтролируемого исследования эффективности витамина В12, которое включало 60 пациентов с люмбалгией в возрасте 18–65 лет, с продолжительностью боли от 6 месяцев до 5 лет и интенсивностью по шкале ВАШ от 60 мм. У пациентов не было дефицита витамина В12. Первичная конечная точка – оценки боли по шкале ВАШ и шкале нетрудоспособности. Вторичная конечная точка – потребление парацетамола в процессе исследования (при необходимости). У пациентов основной группы отмечалось достоверное улучшение общего состояния после 2 недель терапии В12 по сравнению с плацебо (р = 0,0001); потребность в НПВС (парацетамол) у пациентов основной группы была значительно ниже, чем в группе плацебо.
Возможными механизмами анальгетического действия препаратов Мильгамма и Мильгамма композитум являются собственный антиноцицептивный эффект, потенцирование действия анальгетиков и НПВП, активация процессов регенерации, в частности, восстановление миелиновой оболочки нерва. Это особенно важно в связи с тем, что у 35% пациентов с неспецифической болью в спине преобладает нейропатический компонент болевого синдрома, основной причиной которого является поражение корешков, которое может иметь клинические проявления или протекать латентно. Без восстановления структуры нерва невозможно добиться полной ремиссии у больного с радикулопатией.
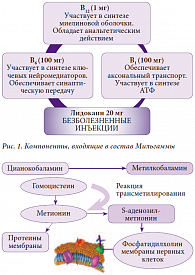
Препарат Мильгамма выпускается в ампулах по 2,0 мл. В одной ампуле Мильгаммы содержится 100 мг тиамина, 100 мг пиридоксина, 1000 мкг цианокобаламина и 20 мг лидокаина. Отличием Мильгаммы от других витаминных препаратов является форма выпуска: в одной ампуле содержатся высокие дозы витаминов В1, В6 и В12 в сочетании с местным анестетиком, что делает внутримышечные инъекции практически безболезненными (рис. 1). Одно драже Мильгаммы композитум содержит 100 мг бенфотиамина и 100 мг пиридоксина. Компоненты Мильгаммы обладают нейротропными свойствами. Бенфотиамин (витамин В1) подавляет нейропатическую боль, улучшает энергетические процессы в нервной ткани (синтез АТФ). Пиридоксин (витамин В6) усиливает действие антиноцицептивных медиаторов (норадреналина и серотонина), улучшает синтез протеинов – структурных элементов нервного волокна. Цианокобаламин посредством реакции трансметилирования участвует в синтезе фосфатидилхолина – важнейшего структурного компонента миелиновой оболочки (рис. 2). Профессор П.Р. Камчатнов подчеркнул, что Мильгамма назначается на начальном этапе терапии, а Мильгамма композитум предназначена для длительного применения с целью коррекции метаболизма и восстановления поврежденных нервов.
Заключение
Все докладчики подчеркнули социоэкономическое значение проблемы боли в спине, которая широко распространена в популяции. При диагностике болевого синдрома особое внимание следует уделять наличию «красных флажков» – симптомов, указывающих на специфические причины боли в спине. По мнению докладчиков, эффективному результату лечения способствует своевременно начатая терапия, в которой основная роль отводится обезболиванию. Доказанным антиболевым эффектом обладают препараты витаминов группы В, такие как Мильгамма и Мильгамма композитум.
Мильгамма – нейротропный препарат, восстанавливающий структуру и функции нервных волокон и обладающий анальгетическим действием, что было доказано в многочисленных клинических исследованиях, в том числе проведенных в России. Инъекции препарата Мильгамма назначаются на начальном этапе терапии, а Мильгамма композитум предназначена для дальнейшей терапии. Эффективность нейротропных комплексов, подтвержденная опытом клинического применения, создает предпосылки для их широкого использования в лечении пациентов с болью в спине.

