количество статей
7261
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
XX конгресс «Амбулаторно-поликлиническая помощь – в эпицентре женского здоровья». Эндометриоз и аномальные маточные кровотечения – современная стратегия сохранения здоровья женщины
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Акушерство и гинекология" № 4 (45)
- Аннотация
- Статья
- Ссылки
Аномальные маточные кровотечения – одна из самых частых проблем половой сферы у женщин. Кровотечения могут свидетельствовать о различных нарушениях в женском организме, значительно снижать работоспособность и качество жизни, способствовать социальной и психологической дезадаптации. В том числе аномальные маточные кровотечения являются одним из признаков эндометриоза – хронического рецидивирующего, значительно снижающего качество жизни заболевания с множеством симптомов. Данное заболевание предполагает разработку индивидуального плана долговременного ведения пациенток с целью эффективного лечения и профилактики рецидивов. В ходе симпозиума, состоявшегося в рамках XX конгресса «Амбулаторно-поликлиническая помощь – в эпицентре женского здоровья», ведущие отечественные эксперты обсудили современные методы диагностики и лечения маточных кровотечений репродуктивного и пубертатного периода. На конкретных примерах были рассмотрены алгоритм и тактика ведения женщин с аномальными маточными кровотечениями и эндометриозом.

Профессор Е.Н. Андреева
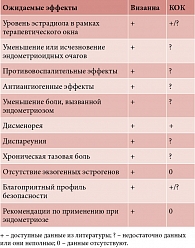
Таблица. Данные литературы, свидетельствующие об эффективности препарата Визанна и КОК при генитальном эндометриозе
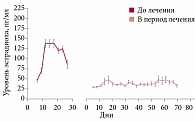
Рис. 1. Уровень эстрадиола в плазме крови на фоне применения 2 мг диеногеста

Профессор Е.В. Уварова
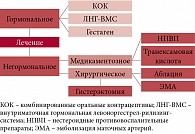
Рис. 2. Алгоритм лечения аномальных маточных кровотечений
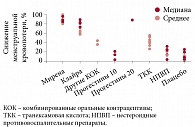
Рис. 3. Динамика снижения менструальной кровопотери при обильных менструальных кровотечениях по данным различных исследований

Н.Н. Стеняева
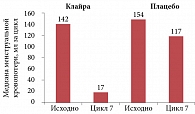
Рис. 4. Динамика менструальной кровопотери на фоне применения контрацептива Клайра
Введение
Аномальные маточные кровотечения являются одним из частых симптомов многих гинекологических или онкогинекологических заболеваний. Под аномальными маточными кровотечениями подразумевают любое маточное кровотечение, не отвечающее параметрам нормальной менструации. Понятие «аномальные маточные кровотечения» включает в себя такие термины, как обильное менструальное кровотечение, нерегулярные и длительные менструальные кровотечения1.
В зависимости от степени нарушения выделяют полименорею (очень частые менструации, которые имеют интервал менее 21 дня), метроррагии (межменструальные, нерегулярные кровянистые выделения из матки), меноррагии (длительные или чрезмерные менструации с регулярным интервалом), менометроррагии (длительные, нерегулярные маточные кровотечения).
Эксперты Международной федерации акушеров-гинекологов (International Federation of Gynecology and Obstetrics – FIGO) разработали универсальную классификацию причин аномальных маточных кровотечений у небеременных женщин репродуктивного возраста2. Базовая система включает четыре категории, которые можно определить визуально при выявлении структурных изменений (PALM): P (polyp) – полип; А (adenomyosis) – аденомиоз; L (leiomyoma) – лейомиома; M (malignancy/hyperplasia) – малигнизация/гиперплазия. Другие пять категорий не связаны со структурными аномалиями (COEIN): C (coagulopathy) – коагулопатия; O (ovulatory dysfunction) – овуляторная дисфункция; E (endometrial) – эндометриальные факторы; I (iatrogenic) – ятрогении, N (not yet classified) – неясной этиологии.
С одной стороны, данная классификационная система позволяет распознать у конкретной пациентки одну или несколько причин, вызывающих аномальные маточные кровотечения или способствующих их появлению. С другой стороны, такие объективно выявляемые патологические состояния, как аденомиоз, субсерозная лейомиома и полип цервикального канала/полип эндометрия, часто могут оставаться бессимптомными.
Эндометриоз как одна из причин аномальных маточных кровотечений
В структуре гинекологических заболеваний эндометриоз занимает третье место после воспалительных процессов и миомы матки3. Это хроническое заболевание с различной локализацией эндометриоидных очагов, отличающихся автономным и инвазивным ростом, изменением молекулярно-биологических свойств клеток как эктопического, так и эутопического эндометрия4. Известно, что для эндометриоза помимо длительных, нерегулярных маточных кровотечений характерны такие симптомы, как болевой синдром (дисменорея, диспареуния, дисхезия), сексуальная дисфункция, психоэмоциональные нарушения.
Профессор Елена Николаевна АНДРЕЕВА (Эндокринологический научный центр) ознакомила участников симпозиума с самой актуальной информацией по эпидемиологии, клиническим проявлениям, методам диагностики и лечения эндометриоза, которая была недавно обобщена в отечественных клинических рекомендациях5.
Эпидемиология эндометриоза относительно мало изучена, что обусловлено трудностями в диагностике заболевания и его бессимптомным течением в ряде случаев. Тщательный анализ жалоб и традиционный гинекологический осмотр позволяют лишь предположить наличие эндометриоза. Для подтверждения диагноза в большинстве случаев требуется углубленное обследование. Благодаря минимальному объему хирургического вмешательства «золотым стандартом» диагностики эндометриоза считается лапароскопический метод.
Тактика лечения пациенток с эндометриозом подразумевает хирургическое лечение, направленное на максимальное удаление эндометриоидных очагов, медикаментозную терапию, психосоциальную реабилитацию и физиотерапию. Показаниями к выполнению оперативного вмешательства по поводу эндометриоза могут служить три его основных симптома: хроническая тазовая боль, эндометриомы или бесплодие.
Консервативная терапия нацелена в основном на уменьшение выраженности имеющихся симптомов. Медикаментозная терапия может быть использована в качестве терапии первой линии, после хирургического лечения для снижения риска рецидивов, а также если хирургическое лечение невозможно или пациентка от него отказывается. Любые методы медикаментозной терапии используются в течение трех месяцев, после чего оценивается их эффективность и в случае необходимости производится замена препарата или выполняется оперативное вмешательство.
В течение долгого времени для снятия болевого синдрома (дисменореи) назначались нестероидные противовоспалительные препараты (НПВП). Сегодня эффективность и безопасность применения НПВП вызывает сомнения, следует учитывать риск длительного применения этих препаратов в высоких дозах. Однако кратковременное лечение боли, связанной с эндометриозом, с помощью препаратов этого класса может быть полезным, в том числе в ходе ожидания купирования симптомов после назначения целенаправленных методов медикаментозного или хирургического лечения.
В настоящее время из всего многообразия гормональных препаратов, применявшихся для лечения эндометриоза, практическую ценность сохраняют комбинированные оральные контрацептивы (КОК), прогестагены, антипрогестагены, антигонадотропины и агонисты гонадотропин-рилизинг-гормона (аГнРГ). Патогенетической основой гормональной терапии является временное угнетение функции яичников с моделированием состояния «псевдоменопаузы» с помощью аГнРГ, ингибиторов ароматазы, а также инициирование состояния псевдодецидуализации с последующей атрофией очагов эндометриоза за счет воздействия прогестагенов (принимаемых внутрь или вводимых внутриматочно), селективных модуляторов прогестероновых рецепторов или КОК.
КОК относят к препаратам первого выбора (хотя и без зарегистрированных показаний), которые применяют для купирования связанной с эндометриозом тазовой боли у женщин, не имеющих противопоказаний и не планирующих беременность и нуждающихся в контрацепции на данный момент времени.
В качестве терапии первой линии (уровень доказательности Ia), согласно рекомендациям ведущих мировых гинекологических обществ, рассматривается также монотерапия прогестагенами в непрерывном режиме. В настоящее время для лечения эндометриоза применяют различные пероральные и парентеральные прогестагены. В наиболее низкой дозе эффективны диеногест (Визанна 2 мг/сут перорально) и левоноргестрел (внутриматочно в составе системы Мирена 20 мкг/сут).
Патогенетический механизм действия диеногеста (Визанна) при эндометриозе основан на нескольких факторах. Во-первых, усиление апоптоза гранулезных клеток растущих фолликулов и активация фермента 17-бета-гидроксистероиддегидрогеназы второго типа обеспечивает снижение продукции овариального эстрадиола. Во-вторых, слабое влияние на фолликулостимулирующий гормон не приводит к подавлению экстраовариального эстрадиола. В-третьих, ингибирование ядерного фактора каппа В и простагландин-Е2-каскада подавляет активность процессов воспаления и неоангиогенеза6. При продолжительном применении препарат способствует атрофии эндометриоидных очагов.
В нескольких рандомизированных плацебоконтролируемых исследованиях подтверждено, что диеногест в дозе 2 мг/сут купирует связанную с эндометриозом боль (дисменорея, диспареуния и диффузная тазовая боль), значительно уменьшает распространенность эндометриодных очагов и не уступает по эффективности аГнРГ (уровень доказательности Ib)7, 8. В еще одном 12-недельном, рандомизированном, плацебоконтролируемом, многоцентровом исследовании, проведенном в Германии, Италии, Украине, участвовали 198 женщин в возрасте 18–45 лет с лапароскопически подтвержденным эндометриозом9. В основной группе пациенток проводили терапию диеногестом (2 мг/сут), другая группа получала плацебо. Результаты исследования подтвердили высокую эффективность препарата Визанна (р < 0,0001) по сравнению с плацебо, в том числе по шкале общей клинической оценки.
Следует отметить преимущества применения диеногеста при эндометриозе по сравнению с КОК (таблица). При лечении эстрогензависимых заболеваний необходимо достичь того уровня эстрогенов, который обеспечит баланс между гипоэстрогенными побочными явлениями и гипоэстрогенными благоприятными эффектами, влияющими на течение заболевания. Оптимальное терапевтическое окно для длительного лечения эндометриоза и предупреждения гипоэстрогенных эффектов составляет 30–50 пг/мл. Диеногест, в отличие от КОК, способен удержать концентрацию эстрадиола в рамках терапевтического окна (рис. 1)10, 11.
К настоящему времени получены результаты долговременных (продолжительностью до 65 недель) исследований, которые продемонстрировали не только высокую эффективность, но и безопасность приема диеногеста при лечении эндометриоза (уровень доказательности Ib). Таким образом, препарат подходит для долгосрочного лечения эндометриоза, поскольку хорошо переносится и не оказывает негативного влияния на метаболический профиль и функцию печени. Частота возникновения кровотечений прорыва на фоне применения диеногеста сопоставима с таковой при лечении другими прогестагенами и снижается по мере увеличения длительности терапии.
Внутриматочная левоноргестрел-рилизинг-система (Мирена) является еще одним приемлемым методом лечения эндометриоза/аденомиоза у женщин, не планирующих беременность. Эффективность Мирены при различных формах эндометриоза обусловлена выраженным местным антиэстрогенным антипролиферативным действием левоноргестрела – производного 19-нортестостерона. Ежедневное поступление 20 мкг левоноргестрела в полость матки без подавления овуляции приводит к атрофии эутопического и эктопического эндометрия, уменьшению кровопотери во время менструации и развитию аменореи у части пациенток (уровень доказательности Ib). Длительность использования Мирены составляет пять лет, после чего можно продолжить лечение, введя новую систему.
В клинических рекомендациях особый акцент сделан на необходимости разработки индивидуального плана долговременного ведения пациентки с эндометриозом с целью получения максимального эффекта от проводимого лечения, профилактики рецидива и повторных хирургических вмешательств. При определении тактики лечения следует учитывать такие факторы, как формы и стадии заболевания, выраженность симптомов, возраст и репродуктивные задачи пациентки12.
Эндометриоз у подростков
Несмотря на актуальность проблемы эндометриоза у подростков, на сегодняшний день из-за отсутствия клинических данных стратегия и тактика лечения экстраполированы из данных, полученных в клинических исследованиях у взрослых. По мнению Елены Витальевны УВАРОВОЙ (зав. отделением гинекологии детского и юношеского возраста НЦАГиП им. В.И. Кулакова, главного внештатного специалиста-гинеколога детского и юношеского возраста, профессора ПМГМУ им. И.М. Сеченова), предположить эндометриоз у подростков можно в случае отсутствия эффекта применения препаратов, которые можно отнести к препаратам первой линии лечения дисменореи (НПВП и КОК), возникновения дисменореи вскоре после менархе (в течение первых шести месяцев), выявления врожденной аномалии половых органов с нарушением оттока менструальной крови.
Медикаментозная терапия эндометриоза у подростков преследует те же цели, что и у взрослых: контроль симптомов заболевания, предотвращение его дальнейшего прогрессирования, сохранение фертильности, снижение частоты бесплодия в репродуктивном периоде жизни13.
В настоящее время существует несколько вариантов консервативного лечения подростков с эндометриозом. В тяжелых случаях только девушкам старше 18 лет может быть рекомендовано применение аГнРГ (депо-формы) в течение четырех месяцев с длительным назначением монофазных КОК, начиная с четырех инъекций аГнРГ в пролонгированном режиме (63/7, 84/7 и т.д.), предпочтительно с диеногестом или в комбинации эстрадиола и диеногеста для add-back терапии (терапии прикрытия).
Диеногест в дозе 2 мг/сут имеет определенные преимущества перед другими прогестинами в отношении сохранения минеральной плотности костной ткани, оказывая менее выраженное ингибирующее влияние на продукцию эстрогенов в яичниках. Кроме того, диеногест не приводит к метаболическим нарушениям и появлению акне благодаря антиандрогенному эффекту, что представляется значимым в этой популяции пациенток. У сексуально активных подростков используют внутриматочную спираль с левоноргестрелом.
Медикаментозное лечение аномальных маточных кровотечений: отечественные рекомендации
Оказание медицинской помощи при патологических маточных кровотечениях регламентируется приказом Минздрава России от 12 ноября 2012 г. № 572н «Об утверждении Порядка оказания медицинской помощи по профилю акушерство и гинекология» (приложение 20). Медикаментозная терапия обильных менструальных кровотечений включает НПВП, транексамовую кислоту, этамзилат, даназол, ЛНГ-ВМС, циклические прогестагены, аГнРГ, КОК. В целом терапию аномальных менструальных кровотечений можно представить в виде алгоритма (рис. 2).
НПВП ингибируют образование простациклина, который продуцируется в больших количествах в эндометрии при меноррагиях, что позволяет снизить кровопотерю у больных с меноррагиями на фоне приема НПВП на 58%.
Транексамовая кислота – синтетический дериват аминокислоты лизина – обратимо блокирует плазминоген и предотвращает деградацию фибрина. Применение транексамовой кислоты для лечения маточных кровотечений снижает кровопотерю у пациенток на 58%.
Эффективность этамзилата оценивается в 13,1%. Он снижает кровопотерю из капилляров посредством коррекции аномалий адгезии тромбоцитов.
Андрогены исторически использовались для лечения легких/умеренных маточных кровотечений, однако даназол не имеет преимуществ по сравнению с другими препаратами и может вызывать необратимые признаки маскулинизации у пациентов. Кроме того, андрогены вызывают атрофию и инактивацию эндометрия. Использование даназола может стимулировать эритропоэз и образование тромбов у женщин, поэтому его не рекомендуется назначать пациенткам, имеющим повышенный риск тромбозов.
Как и применение андрогенов, использование прогестагенов в непрерывном режиме не показано, за исключением диеногеста при эндометриозе. Что касается циклического применения, то гестагены в лютеиновую фазу значительно менее эффективны в снижении менструальной кровопотери по сравнению с транексамовой кислотой, даназолом и ЛНГ-ВМС.
Агонисты гонадотропин-рилизинг-гормона снижают кровопотерю по сравнению с плацебо и вызывают аменорею у 89% пациенток. Данные по эффективности аГнРГ в основном базируются на исследовании менструальных кровотечений у женщин с миомами матки. У женщин с меноррагией, не связанной с органической патологией, аГнРГ используются редко, в качестве терапии второй линии, особенно у пациенток с почечной недостаточностью и заболеваниями крови.
ЛНГ-ВМС снижает менструальную кровопотерю на 74–97% в течение одного года. Этот метод подходит для женщин с нарушениями свертываемости крови. Уже через три месяца от начала использования внутриматочной системы Мирена снижается объем менструальных кровотечений, уменьшается риск развития железодефицитной анемии, болевого синдрома, повышается уровень качества жизни женщины, восстанавливается сексуальная функция14. В 2013 г. опубликовано исследование отдаленных результатов лечения меноррагий: 28 пациенток перенесли термальную баллонную аблацию, 30 женщинам была установлена Мирена15. Оценивались частота гистерэктомий, уровень гемоглобина, характер кровотечений, общее самочувствие и удовлетворенность лечением. Анализ отдаленных результатов применения подтвердил преимущества Мирены по показателям самочувствия, физического и эмоционального состояния. 100% пациенток снова выбрали бы этот метод.
В одном из исследований на фоне использования внутриматочной системы (Мирена) кровопотеря у пациенток с меноррагиями, измеренная алкалиновым гематиновым методом, через 12 месяцев снизилась на 87,4 ± 11,3%, для сравнения: на фоне КОК – на 34,9 ± 76,9% (р = 0,013) (рис. 3)16. Анализ характеристик кровотечений показал, что максимальное снижение кровопотери достигнуто при применении не только внутриматочной рилизинг-системы (Мирена), но и комбинированного контрацептива с динамическим режимом (Клайра). Степень снижения кровопотери оказалась настолько значимой, что это позволило зарегистрировать для указанных препаратов показание – лечение обильных маточных кровотечений. Таким образом, единственным пероральным контрацептивом, зарегистрированным для лечения аномальных маточных кровотечений, является Клайра.
В состав Клайры входит натуральный эстроген эстрадиола валерат, который в отличие от входящих в другие гормональные контрацептивы синтетических эстрогенов оказывает минимальное воздействие на печень. Кроме того, натуральный эстроген положительно влияет на слизистую оболочку влагалища, что важно для пациенток с недостаточной любрикацией. Синтетический аналог прогестерона диеногест, также входящий в состав препарата, обладает мощным антипролиферативным влиянием на эндометрий и оказывает умеренное антиандрогенное действие. Доказано, что на фоне использования Клайры объем кровопотери снижается на 88% (рис. 4).
По результатам клинических исследований, на фоне приема Клайры у пациенток с обильными маточными кровотечениями улучшилась работоспособность и повысилась ежедневная активность. Это улучшение сопровождалось более выраженным снижением финансовых затрат по сравнению c плацебо17.
Кроме того, Клайра – это единственный контрацептив, в отношение которого в клинических исследованиях была доказана нормализация сексуальной функции, снижавшаяся на фоне других КОК. Это важно, поскольку нарушение менструального цикла не только ухудшает физическое и эмоциональное состояние женщины, но и негативно влияет на ее сексуальную жизнь. Наталья Николаевна СТЕНЯЕВА (к.м.н., Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова) отметила, что обильные менструальные кровотечения (меноррагия, метроррагия, менометроррагия) и дисменорея, а также диспареуния часто встречаются в женской популяции. Анемия на фоне обильных менструальных кровотечений и хронический болевой синдром истощают женщину, могут стать причиной развития астенического синдрома. При отсутствии лечения сопутствующих заболеваний астенический синдром, обусловленный общим ослаблением психического и физического состояния, может перерасти в серьезные невротические расстройства и депрессивные нарушения, которые неизбежно отразятся на сексуальном здоровье женщины и на ее семейной жизни.
Наиболее распространенными сексуальными расстройствами у женщин являются отсутствие или потеря сексуального влечения, нарушение полового возбуждения, оргастические расстройства, болевые сексуальные расстройства.
Использование современных гормональных контрацептивов, которые не только являются надежными средствами предохранения от нежелательной беременности, но и обеспечивают облегчение болевого синдрома, уменьшают объем кровотечений, способствует сохранению здоровья и качества жизни женщины.
Маточные кровотечения пубертатного периода
Частоту маточных кровотечений пубертатного периода в структуре гинекологических заболеваний определить достаточно сложно, поскольку часто эту проблему недооценивают участковые врачи детских поликлиник и женских консультаций. Это также обусловлено нерегулярным и поздним обращением родителей или самой девочки за медицинской помощью. Для маточных кровотечений пубертатного периода на фоне аденомиоза характерна выраженная дисменорея, влияющая на все стороны жизни подростков – учебу, взаимоотношения с окружающими людьми и др. При длительных и обильных кровотечениях может развиться постгеморрагическая анемия и вследствие этого слабость, головокружение. Большое влияние маточные кровотечения пубертатного периода оказывают на психическое состояние девушек, обусловливая подавленность, напряжение, связанное с невозможностью вести полноценный образ жизни, с постоянным ожиданием следующего кровотечения, с различными врачебными манипуляциями. В будущем у подростков существует вероятность сохранения нарушений менструального цикла, дисменореи, рецидивов маточных кровотечений и развития бесплодия.
В этой связи задачами терапии маточных кровотечений пубертатного периода является не только остановка кровотечения и устранение боли, но и выявление, своевременное устранение основной и сопутствующих причин заболевания. Профессор Е.В. Уварова подчеркнула необходимость тщательного обследования девушек, страдающих дисменореей и метроррагией, и привела клинический случай.
Больная К., 15 лет 6 месяцев, поступила в отделение с жалобами на болезненные и очень обильные менструации со сгустками с менархе, боли внизу живота слева постоянного характера без иррадиации. Наследственность не отягощена, отмечено наличие дисменореи у матери до первых родов. Физическое, половое и психосоматическое развитие без отклонений от возрастных нормативов. Менструации регулярные, обильные и болезненные с менархе в 12 лет.
История развития заболевания началась с 12 лет, когда у пациентки развилась дисменорея с менархе (первый – третий – четвертый день цикла). В 13 лет 8 месяцев была обнаружена киста левого яичника. Проведена противовоспалительная терапия, которая не дала эффекта. В 14 лет 6 месяцев пациентке сделана лапаротомия, удалена разорвавшаяся эндометриоидная киста правого яичника. В 15 лет 6 месяцев больной проведена лапароскопия, удалена эндометриоидная киста левого яичника. Диагностирован генитальный эндометриоз третьей степени и спаечный процесс в области правых придатков.
Пациентке проводили медикаментозную терапию. В возрасте 15 лет 8 месяцев больная принимала Норколут по 20 мг/сут в непрерывном режиме в течение четырех месяцев. Препарат отменен из-за появления кровянистых ациклических выделений и возобновления болей внизу живота. В 16 лет 2 месяца назначен прием гестринона по 2,5 мг два раза в неделю в течение двух недель. Препарат также был отменен из-за возобновления у пациентки кровянистых выделений. Пять месяцев спустя больной назначили даназол по 400/600/400 мг в непрерывном режиме в течение 4,5 месяцев. Однако на фоне его приема у пациентки появились кожные проявления гиперандрогении и огрубение голоса, в связи с чем препарат был отменен. Далее в течение пяти лет пациентка принимала КОК по стандартной схеме 21/7. После отмены КОК в 23-летнем возрасте у женщины наступила желанная беременность, закончившаяся своевременными родами здоровым ребенком. В возрасте 25 лет больной проведена лапароскопия – удалена эндометриоидная киста правого яичника, коагуляция очагов наружного эндометриоза. В течение пяти лет больная принимала КОК по схеме 21/7. В возрасте 30 лет в ходе ультразвукового исследования обнаружены две кисты в левом яичнике 3,0 и 2,5 см в диаметре. В возрасте 31 года 6 месяцев пациентке назначен прием препарата Визанна в непрерывном режиме в течение 14 месяцев. В первые три месяца приема препарата у больной отмечено повышение сальности кожи, которая затем самостоятельно исчезла. Ультразвуковое исследование после приема препарата Визанна признаков эндометриоза яичников не выявило.
Заключение
Среди факторов риска нарушения репродуктивного здоровья у женщин можно отметить повышение частоты менструаций, овуляций (хроническая овуляция), абортов, а также отсутствие лактации. Вышеуказанные факторы ведут к росту числа гинекологических заболеваний в различные периоды ее жизни (эндометриоз, миома матки, рак яичников и эндометрия, гиперпластические процессы и др.) и утрате соматического комфорта и психологического благополучия.
В рамках симпозиума рассматривались возможности консервативной терапии таких актуальных гинекологических заболеваний, как аномальные маточные кровотечения и эндометриоз.
Подчеркивалась эффективность препаратов с зарегистрированными показаниями для лечения эндометриоза и аномальных маточных кровотечений: прогестагена – диеногеста (Визанна) и контрацептивов Мирена (ЛНГ-ВМС) и Клайра (диеногест/эстрадиола валерат в динамическом режиме).
Препарат Визанна предназначен для лечения эндометриоза и отличается высокой эффективностью. Диеногест эффективно воздействует на эндометриоидные поражения и облегчает хроническую тазовую боль. Кроме того, диеногест позволяет предотвратить развитие новых поражений, способствует регрессу имеющихся очагов.
Комбинированный контрацептив с динамическим режимом Клайра и ЛНГ-ВМС Мирена помимо защиты от нежелательной беременности обладают значимыми лечебными эффектами. Доказано, что на фоне их применения снижается объем кровопотери, уменьшается болевой синдром, сокращается риск развития железодефицитной анемии, повышается качество жизни женщины.
Следует также отметить высокую безопасность и хорошую переносимость указанных препаратов.
1. Татарчук Т.Ф., Косей Н.В., Тутченко Т.Н. Современная диагностика и лечение аномальных маточных кровотечений // Репродуктивная эндокринология. 2012. № 1. С. 74–78.
2. Munro M.G., Critchley H.O., Broder M.S. et al. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductive age // Int. J. Gynaecol. Obstet. 2011. Vol. 113. № 1. P. 3–13.
3. Стрижаков А.Н., Давыдов А.И. Эндометриоз. Клинические и теоретические аспекты. М.: Медицина, 1996.
4. Адамян Л.В., Кулаков В.И., Андреева Е.Н. Эндометриозы. Руководство для врачей. М.: Медицина, 2006.
5. Эндометриоз: диагностика, лечение и реабилитация. Федеральные клинические рекомендации по ведению больных. М., 2013 // www.petrsu.ru/Chairs/Midwifery/2.pdf.
6. Oettel M., Breitbarth H., Elger W. et al. The pharmacological profile of dienogest // Eur. J. Contracept. Reprod. Health Care. 1999. Vol. 4. № 1. P. 2–13.
7. Strowitzki T., Marr J., Gerlinger C. et al. Dienogest is as effective as leuprolide acetate in treating the painful symptoms of endometriosis: a 24-week, randomized, multicentre, open-label trial // Hum. Reprod. 2010. Vol. 25. № 3. P. 633–641.
8. Kohler G., Faustmann T.A., Gerlinger C. et al. A dose-ranging study to determine the efficacy and safety of 1, 2, and 4 mg of dienogest daily for endometriosis // Int. J. Gynaecol. Obstet. 2010. Vol. 108. № 1. P. 21–25.
9. Strowitzki T., Faustmann T., Gerlinger C. et al. Dienogest in the treatment of endometriosis-associated pelvic pain: a 12-week, randomized, double-blind, placebo-controlled study // Eur. J. Obstet. Gynecol. Reprod. Biol. 2010. Vol. 151. № 2. P. 193–198.
10. Spona J., Feichtinger W., Kindermann C. et al. Modulation of ovarian function by an oral contraceptive containing 30 micrograms ethinyl estradiol in combination with 2.00 mg dienogest // Contraception. 1997. Vol. 56. № 3. P. 185–191.
11. Klipping C., Duijkers I., Remmers A. et al. Ovulation-inhibiting effects of dienogest in a randomized, dose-controlled pharmacodynamic trial of healthywomen // J. Clin. Pharmacol. 2012. Vol. 52. № 11. P. 1704–1713.
12. Адамян Л.В., Андреева Е.Н. Роль современной гормонмодулирующей терапии в комплексном лечении генитального эндометриоза // Проблемы репродукции. 2011. № 6. С. 66–77.
13. Black A.Y., Jamieson M.A. Adolescent endometriosis // Curr. Opin. Obstet. Gynecol. 2002. Vol. 14. № 5. P. 467–474.
14. Bastianelli C., Farris M., Benagiano G. Use of the levonorgestrel-releasing intrauterine system, quality of life and sexuality. Experience in an Italian family planning center // Contraception. 2011. Vol. 84. № 4. P. 402–408.
15. Silva-Filho A.L., Pereira F., de Souza S.S. et al. Five-year follow-up of levonorgestrel-releasing intrauterine system versus thermal balloon ablation for the treatment of heavy menstrual bleeding: a randomized controlled trial // Contraception. 2013. Vol. 87. № 4. P. 409–415.
16. Shaaban M.M., Zakherah M., El-Nashar S.A. et al. Levonorgestrel-releasing intrauterine system compared to low dose combined oral contraceptive pills for idiopathic menorrhagia: a randomized clinical trial // Contraception. 2011. Vol. 83. № 1. P. 48–54.
17. Wasiak R., Filonenko A., Vanness D.J. et al. Impact of estradiol valerate/dienogest on work productivity and activities of daily living in women with heavy menstrual bleeding // J. Womens Health (Larchmt.). 2013. Vol. 22. № 4. P. 378–384.
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.