количество статей
7404
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Опыт лечения неосложненной микроспории гладкой кожи препаратом Ламизил 1% спрей
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Дерматовенерология и дерматокосметология" № 2
- Аннотация
- Статья
- Ссылки
Зоонозная и антропонозная микроспория часто встречается у детей после контакта с животными. Одним из эффективных топических препаратов для лечения микроспории, которые не обладают раздражающим действием на кожу, является Ламизил спрей, 1% препарат тербинафина.
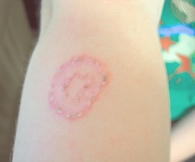
Рис. 1. Микроспория в виде «кольца в кольце», iris

Рис. 2. Микроспория волосистой кожи подбородка, себорейная форма; свечение пораженных волос в лучах лампы Вуда
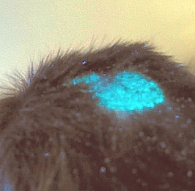
Рис. 3. Микроспория волосистой кожи головы, трихофитоидная форма; свечение в лучах лампы Вуда
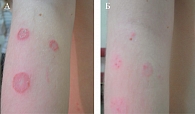
Рис. 4. Очаги микроспории на гладкой коже плеча до (А) и после (Б) лечения
Микроспория – зооантропонозный антропургический микоз кожи, волос, а иногда и ногтей, обусловленный различными видами грибов рода Microsporum, с контактным механизмом передачи возбудителя.
Термин «антропургический» (греч.) означает «связанный с деятельностью человека» [1].
Венгерский ученый D. Gruby в 1843 г. впервые описал грибы Microsporum, позднее французский дерматолог и миколог R. Sabouraud связал обнаружение микромицетов с развитием определенной клинической картины заболевания. Микроспория занимает второе место по распространенности среди заболеваний микотической этиологии у человека, уступая только микозам стоп [2].
Дерматомицеты разделяют на 3 группы в зависимости от преимущественного ареола обитания: геофильные грибы – обитающие в почве и редко вызывающие развитие дерматомикозов; зоофильные – в основном являющиеся патогенными для животных, но способные поражать и людей; антропофильные – вызывающие заболевание у людей и очень редко – у животных. Таким образом, разделение не является строгим [3, 4].
Пути передачи
Заражение антропофильными грибами происходит при непосредственном контакте либо опосредованно, через предметы обихода. В настоящее время антропонозная микроспория встречается гораздо реже, чем зоонозная, преимущественно в азиатской части России и в Сибири [5, 6].
Основными источниками заражения людей зоофильными грибами являются кошки, и особенно котята, поскольку последние, с одной стороны, более подвержены заболеванию вследствие несовершенства иммунной системы и относительно сильно развитого нежного подшерстка – питательной среды для микроспорумов, с другой стороны, дети чаще контактируют и играют с котятами, чем со взрослыми кошками. До 80% всех случаев заражения происходит при непосредственном контакте [3]. Основной контингент – дети в возрасте 6–14 лет. Взрослые составляют 9–18% больных, но такое соотношение существовало не всегда: в 1970–1980-х годах доля взрослых среди больных микроспорией была всего 3–5% [3, 7].
Антропофильные возбудители (M. ferrugineum и M. audouinii) передаются непосредственно от человека к человеку или через предметы обихода. Микоз, вызванный M. canis, чаще всего передается от животных, реже – от человека к человеку или через предметы быта [3, 4].
Пик заболеваемости микроспорией в средней полосе России приходится на август – октябрь, когда отмечается максимальная распространенность эпизоотии среди бродячих животных, с которыми контактируют дети как в сельской местности, так и в городах. Таким образом, наблюдаются две «волны» микроспории – с июля по сентябрь и с августа по октябрь, – которые и являются определяющими в формировании уровня заболеваемости.
Инкубационный период для зоонозной микроспории составляет 5–8 дней, для антропонозной – 4–6 недель [1, 5].
Клиническая картина
Начальные проявления антропонозной микроспории гладкой кожи имеют сходство с признаками поверхностной трихофитии. Очаги с четкими границами, часто сливаются в фигуры причудливых очертаний. В очагах первичными элементами могут быть пузырьки или узелки (в зависимости от реактивности организма и формирования аллергии), вторичными – корочки. Чаще наблюдаются 1–2 крупных очага, в классическом варианте – в форме iris.
При антропонозной микроспории волосистой кожи очаги чаще мелкие, множественные, располагаются в краевых зонах; воспалительные явления в очагах выражены незначительно, наблюдается мелкопластинчатое шелушение; волосы обламываются не все, на разном уровне – от 2 до 8 мм над кожей (рис. 1).
При зоонозной микроспории гладкой кожи очаги мелкие, чаще множественные, с тенденцией к слиянию, размером 1–2 см, визуально трудно отличимые от очагов при поверхностной трихофитии, хотя при микроспории очагов обычно больше; чаще поражаются брови и ресницы, пушковые волосы вовлекаются в процесс в 80–90% случаев. Часто регистрируются микроспориды – аллергические высыпания в виде эритематозно-сквамозных или лихеноидных узелков, редко – с нарушением общего состояния, повышением температуры [2, 6].
Зоонозная микроспория волосистой части головы – 1–2 крупных очага размером до 3–5 см, с четкими границами и отрубевидным шелушением на поверхности; по периферии часто наблюдаются множественные мелкие отсевы, также придающие сходство с поверхностной трихофитией. Волосы в очагах обломаны на одном уровне – 6–7 мм (рис. 2) [2, 6].
Современный патоморфоз
С середины 1990-х гг. возросла встречаемость инфильтративно-нагноительной микроспории, иногда вплоть до формирования kerion Celsii; чаще встречаются везикулезные высыпания в очагах (свидетельство выраженной аллергии на грибы). Такие формы микроспории при локализации на волосистой части головы нередко сопровождаются реакцией лимфоузлов.
Клинические проявления микроспории, вызванной геофильными микроспорумами (редкие, спорадические случаи), неотличимы от таковых при зоонозной микроспории, но процесс локализуется преимущественно на руках, встречается у лиц, часто контактирующих с почвой («микоз садовников»).
Патоморфология
В волосяных фолликулах определяется инфильтрат из лейкоцитов, акантоз, спонгиоз; в роговом слое – немногочисленные споры, элементы мицелия; при инфильтративных и нагноительных формах – отек сосочкового слоя, набухание эндотелия сосудов, нагноение [8, 9].
Диагностика
Волосы при микроскопическом исследовании в 10% водном растворе КОН выглядят окруженными «чехликом» из мозаично расположенных спор (чехлик Адамсона). В толще волоса обнаруживаются преимущественно нити мицелия, как и в чешуйках с гладкой кожи [10].
Биологический вид гриба можно установить с помощью культурального исследования. При микроскопическом исследовании опытный лаборант может отличить три большие группы грибов: дерматомицеты, плесени, дрожжевые и дрожжеподобные грибы [9, 10].
Подтверждением диагноза микроспории служит обнаружение люминесценции в лучах лампы Вуда (с длиной волны 325–380 нм): зеленое свечение пораженных волос, более интенсивное (изумрудное) – при антропонозной микроспории (рис. 3).
Лечение
Для лечения микроспории гладкой кожи без поражения пушковых волос обычно требуется до 12 дней (исключая контроль излеченности, на который уходит еще 15 дней), микроспории с поражением пушковых волос и многоочаговой микроспории – 20 дней, микроспории с поражением волосистой части головы – 30 дней (при условии системной гризеофульвинотерапии, поскольку без таковой лечение микроспории волосистой части головы затягивается на 4–6 месяцев).
До настоящего времени считалось, что наилучшей методикой лечения микроспории гладкой кожи без поражения пушковых волос является сочетанное применение 2% йодной настойки и противогрибковых мазей: серно-салицилово-дегтярной, клотримазола (Кандид), бифоназола (Микоспор), циклопироксоламина (Батрафен). Препараты кетоконазола (Низорал) и тербинафина хорошо действуют при микозах, вызванных грибами рода Тrichophyton, но при микроспории не столь активны при системном применении [11, 12], в отличие от наружного, при котором тербинафин создает фунгицидные концентрации [13, 14].
При микроспории, протекающей с выраженным экссудативным компонентом, микроспоридами и везикуляцией, вазелиновую или ланолин-вазелиновую основу рекомендуется в начале лечения заменить на Unguentum Zinci; наряду с противогрибковым препарат оказывает противовоспалительное и подсушивающее действие. Настойку йода в этом случае полезно заменить на Фукорцин (жидкость Кастеллани). Мы не рекомендуем, даже при выраженном экссудативном компоненте, начинать терапию микроспории с Микозолона, Тридерма и т.п. комплексных мазей, содержащих кортикостероиды: на фоне их применения при микроспории гладкой кожи очень часто происходит вовлечение в процесс пушковых волос, то есть гриб буквально «загоняется в волос».
Основным осложнением наружной терапии является так называемый ирритантный дерматит – раздражение кожи, вызываемое йодом, дегтем и другими противогрибковыми препаратами, поэтому постоянно ведется поиск новых наружных препаратов, лишенных раздражающего действия. Одним из таких препаратов является Ламизил спрей, 1% препарат тербинафина. Ламизил® – оригинальный препарат тербинафина.
Оригинальный препарат – это впервые синтезированное и прошедшее полный цикл исследований лекарственное средство, активные ингредиенты которого защищены патентом на определенный срок. Тербинафин разработан в 1983 г. швейцарской компанией Sandoz, вошедшей в дальнейшем в фармацевтический концерн NOVARTIS.
Фунгицидное действие тербинафина на дерматомицеты, как известно, обусловлено накоплением сквалена вследствие блокирования ферментного каскада на этапе синтеза эргостерола клеточной стенки [12, 15].
Препарат обладает широким спектром действия на патогенные грибы: дерматомицеты, плесневые грибы, грибы рода Malassezia, а также грибы рода Candida (для лечения которых препаратами выбора являются азолы).
Обращают на себя внимание особенности фармакокинетики тербинафина: быстрое накопление во всех слоях эпидермиса в фунгицидной концентрации после однократного нанесения. Быстрое формирование фунгицидной концентрации вообще характерно для всех лекарственных форм тербинафина (крем, дерм-гель, спрей).
Гибель дерматомицетов происходит при очень низкой концентрации препарата –
0,003 мкг/мл, для микроспорумов – 0,01 мкг/мл [11, 13].
Еще очень важное свойство наружных препаратов тербинафина – после окончания курса лечения фунгицидная концентрация в коже сохраняется до 10 дней.
При дерматомикозе гладкой кожи, обусловленном Trichophyton rubrum, а также при экссудативном микозе стоп курс лечения достаточно короткий – 2 недели (2 раза в день), его эффективность подтверждается лабораторными тестами [11].
Зарегистрирован низкий процент (12%) рецидивов дерматомикозов после лечения тербинафином.
При наружном применении препарат оказывает помимо фунгицидного противовоспалительное и антибактериальное действие; спрей 1% Ламизил® оказывает также охлаждающее, подсушивающее, противозудное действие [16].
Несмотря на то что специально разработанная лекарственная форма спрей 1% Ламизил® хорошо проникает в кожу в очаге поражения, препарат попадает в системный кровоток в очень незначительных количествах, чем обусловлено отсутствие нежелательных и побочных явлений.
Спрей 1% Ламизил® показан при микозах стоп и кистей (особенно с экссудативным компонентом), микозах гладкой кожи, отрубевидном (разноцветном) лишае, микозах крупных складок, микроспории и трихофитии волосистой части головы (в составе комбинированной терапии).
При микозе волосистой части головы, микозе с явлениями экссудации производитель рекомендует наносить спрей 1% Ламизил® 2 раза в сутки в течение 2 недель [6, 11].
Материалы и методы
Под нашим наблюдением находилось 12 больных, 10 больных с распространенной микроспорией гладкой кожи (более 5 очагов), 2 больных с микроспорией волосистой кожи подбородка (юноши 16 лет) и лобка (девушка 14 лет). Возраст больных составил от 12 до 16 лет.
У 5 из 12 больных кожный процесс характеризовался как очень распространенный, с количеством очагов 12–16, с локализацией в области спины, груди, предплечий и плеч. У 4 больных процесс характеризовался как распространенный, был представлен 7–8 очагами, с локализацией на коже живота и бедер. Еще у 3 больных процесс носил ограниченный характер с количеством очагов 3–5, но среди этих больных были 2 пациента с поражением волосистой кожи подбородка (рис. 2) и лобка.
Очаги на гладкой коже были представлены округлыми или овальными фигурами размером до 2 см, с четкими границами и периферическим валиком. У восьми из 12 пациентов часть очагов имела форму «кольца в кольце». Шелушение в очагах было представлено мелкими пластинками в 10 случаях из 12; в 6 случаях из 12 имело место также образование корко-чешуек в области периферического валика.
Поражение волосистой кожи головы у одного юноши было представлено диффузным мелкопластинчатым шелушением на слабоэритематозном фоне, без формирования периферического валика, и такая форма микроспории была охарактеризована нами как себорейная. В лучах лампы Вуда наблюдалось интенсивное свечение пораженных длинных волос (рис. 3).
В очагах поражения на волосистой коже лобка у одной девушки отмечалось шелушение на выраженном эритематозном фоне; очаги размером 1,5–2 см с формированием периферического валика из мелких узелков; всего имелось 4 очага, частично с тенденцией к слиянию. В лучах лампы Вуда определялось свечение обломанных волос.
На гладкой коже у 7 больных из 12 в лучах лампы Вуда определялось свечение пушковых волос.
Спрей 1% Ламизил® назначали 5 больным по комбинированной методике: утром наносился Ламизил спрей, вечером втирали крем Экзодерил.
Еще 5 больным спрей 1% Ламизил® назначали 2 раза в день, утром и вечером. В эту группу вошли 2 мальчика и 3 девочки с распространенной микроспорией в области шеи и груди и развитым покровом из пушковых волос.
У 2 больных с поражением волосистой кожи подбородка и лобка двухразовое применение спрея 1% Ламизил® сочеталось с назначением итраконазола внутрь по 200 мг 1 раз в день в течение 21 дня. Спрей 1% Ламизил® у этих двух больных применялся 2 раза в день на протяжении 14 дней, после чего лечение было продолжено с помощью крема, содержащего бифоназол.
Эффективность терапии у больных микроспорией оценивали по следующим критериям: разрешение воспалительных явлений, прекращение образования экссудативных корко-чешуек, отсутствие свечения в очагах, разрешение периферического валика, отсутствие элементов патогенных грибов в соскобах, определяемое троекратно в соответствии с Инструкциями по лечению и профилактике микроспории МЗ и СР РФ.
Из 12 больных микроспорией у 4 с поражением гладкой кожи имела место экссудативная форма, с большим количеством корко-чешуек. Зуд, как непостоянный симптом, наблюдался у 6 из 12 больных.
Результаты лечения
В первые три дня применения спрея 1% Ламизил® четверо из 12 больных отмечали ощущение пощипывания, в том числе двое больных с экссудативной формой микоза. В дальнейшем эти ощущения исчезли. К 5-му дню терапии спреем 1% Ламизил® наблюдалось уменьшение выраженности экссудации в очагах.
Отчетливо выраженная тенденция к разрешению очагов на гладкой коже без поражения пушковых волос была отмечена к 7-му дню лечения в обеих группах (рис. 4). К 12-му дню терапии практически разрешалась гиперемия в очагах, уплощался и исчезал периферический валик (рис. 4).
Ни в одном случае в период лечения не было зарегистрировано свежих высыпаний.
Сроки исчезновения свечения пораженных волос в группах с сочетанным применением спрея 1% Ламизил® и крема Экзодерил и в группах с двухразовым применением спрея 1% Ламизил® существенно не отличались и составили 9–12 дней.
В первой группе больных, получавших утром спрей 1% Ламизил®, а вечером крем Экзодерил, у пациентов с экссудативной формой наблюдалось более быстрое, на 1–2 дня раньше, отхождение и разрешение корко-чешуек. Вместе с тем разрешение инфильтративных элементов, папулезного периферического валика шло более быстро, также в среднем на 1–2 дня, во второй группе с применением спрея 1% Ламизил® 2 раза в день.
У 2 больных с микроспорией волосистой кожи подбородка и лобка, получавших комбинированную терапию наружно спреем 1% Ламизил® 14 дней, кремом бифоназола 6 дней и итраконазолом внутрь 21 день, общая продолжительность лечения составила 21 день.
Обсуждение
Эффективность лечения тербинафином больных микроспорией гладкой кожи, в том числе с поражением пушковых волос, была неоднократно продемонстрирована во многих рандомизированных исследованиях. Наш опыт также может служить примером эффективности препаратов тербинафина.
Лекарственная форма спрей 1% Ламизил® удобна для лечения распространенных микозов с большой областью поражения. При этом достигается как противогрибковый эффект, так и воздействие на другие компоненты патологического процесса (устранение или уменьшение зуда, разрешение инфильтрации и шелушения).
Отличительной и очень ценной особенностью лекарственной формы спрея 1% Ламизил® является очень хорошее проникновение действующего вещества в роговые структуры и даже в пушковые волосы при практически полном отсутствии поступления его в системный кровоток.
При множественных очагах целесообразно назначить системную терапию гризеофульвином, но на более короткий срок, чем при микроспории волосистой части головы, – 2–3 недели [17].
Лечение микроспории волосистой кожи головы целесообразно проводить в условиях стационара, где есть возможность полноценной обработки очагов поражения, депиляции пораженных волос. Особенно показано стационарное лечение при наличии противопоказаний к системной терапии гризеофульвином [17].
Выводы
- Основным лимитирующим фактором в наружной терапии микроспории является ирритантный дерматит.
- Наружная лекарственная форма спрей 1% Ламизил® позволяет не только избежать развития ирритантного дерматита, но и обладает выраженной пенетрирующей способностью.
- Наружное лечение микозов кожи спреем 1% Ламизил® возможно как в виде монотерапии, так и в сочетании с современными кремами.
- Выбор такого сочетания зависит от клинической формы микоза, степени выраженности экссудативного компонента, наличия или отсутствия поражения пушковых волос.
- При поражениях волосистой кожи различной локализации (головы, подбородка, лобка) применение спрея 1% Ламизил® хорошо сочетается с терапией системными антимикотиками.
1. Черкасский Б.Л. Инфекционные и паразитарные болезни человека. Справочник эпидемиолога. М.: Медицинская газета, 1994. С. 388–390, 507–509.
2. Климко Н.Н. Микозы: диагностика и лечение. Руководство для врачей. М.: Премьер МТ, 2007. 332 с.
3. Маянский А.Н., Заславская М.И., Салина Е.В. Введение в медицинскую микологию. Н. Новгород, 2003. 54 с.
4. Мюллер Э., Лёффлер В. Микология. М.: Мир, 1995. 344 с.
5. Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М. Грибковые болезни и их осложнения. Руководство для врачей. М.: Медицинское информационное агентство, 2010. 688 с.
6. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. М.: Бином-пресс, 2003. 440 с.
7. Шеклаков Н.Д., Степанова Ж.В., Лещенко В.М. Методические рекомендации по эпидемиологии, клинике, диагностике и лечению больных микроспорией. М., 1983. 11 с.
8. Marks R., Dawber R.P. Skin surface biopsy: an improved technique for the examination of the horny layer // Br. J. Dermatol. 1971. Vol. 84. № 2. P. 117–123.
9. Kibbler C.C., Mackenzie D.W.R., Odds F.C. Principles and practice of clinical mycology. New York-Torоnto-Singapore: J. Wiley & Sons, 1996. 276 p.
10. Аравийская Р.А., Климко Н.Н., Васильева Н.В. Диагностика микозов. СПб.: Издательский дом СПбМАПО, 2004. 186 с.
11. Рукавишникова В.М. Микозы стоп. М., 2003. 330 с.
12. Richardson M.D., Warnock D.W. Fungal infection: diagnosis and management. 2-nd ed. London: Blackwell Science, 1997. 250 p.
13. Clayton Y.M. In vitro activity of terbinafine // Clin. Exp. Dermatol. 1989. Vol. 14. № 2. P. 101–103.
14. Hill S., Thomas R., Smith S.G. et al. An investigation of the pharmacokinetics of topical terbinafine (Lamisil) 1% cream // Br. J. Dermatol. 1992. Vol. 127. № 4. P. 396–400.
15. Berman B., Ellis C., Leyden J. et al. Efficacy of a 1-week, twice-daily regimen of terbinafine 1% cream in the treatment of interdigital tinea pedis. Results of placebo-controlled, double-blind, multicenter trials // J. Am. Acad. Dermatol. 1992. Vol. 26. № 6. P. 956–960.
16. Evans E.G. A comparison of terbinafine (Lamisil) 1% cream given for one week with clotrimazole (Canesten) 1% cream given for four weeks, in the treatment of tinea pedis // Br. J. Dermatol. 1994. Vol. 130. Suppl. 43. P. 12–14
17. Будумян Т.М., Степанова Ж.В., Панова Е.О., Потекаев Н.Н. Терапия и профилактика зооантропонозной микроспории. Методические указания № 2000/180. Екатеринбург, 2001. 16 с.
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.