Оральный мукозит как осложнение противоопухолевой терапии: современные представления о патогенезе, профилактике и подходах к лечению
- Аннотация
- Статья
- Ссылки
- English


Введение
В последнее время появляются новые препараты и терапевтические подходы в противоопухолевом лечении, расширяются показания для высокоэффективных методов, одним из которых является трансплантация гемопоэтических стволовых клеток (ТГСК). Аллогенная ТГСК (алло-ТГСК) все чаще применяется у пациентов с онкогематологическими заболеваниями, некоторыми солидными опухолями и аутоиммунными заболеваниями [1]. Как форма иммунотерапии, алло-ТГСК способствует достижению длительной ремиссии заболевания, но применение данного метода терапии ограничено высокой вероятностью развития тяжелых осложнений, обусловленных токсичностью высокодозной химиотерапии, инфекционными осложнениями и реакцией «трансплантат против хозяина» (РТПХ).
Оральный мукозит (ОМ) является осложнением противоопухолевого лечения, возникает на фоне традиционной и таргетной химиотерапии в 20–40% случаев, при аллогенной ТГСК развивается у более чем 80% пациентов и у 90–99% пациентов, получающих лучевую терапию при онкологических заболеваниях головы и шеи [2–5].
ОМ чаще всего возникает на ранних сроках после алло-ТГСК [6, 7] и развивается в результате прямого действия цитостатических препаратов на многослойный эпителий слизистой оболочки полости рта. Также это осложнение обусловлено нарушением функции иммунной системы и снижением слюноотделения. Нарушение регенерации поврежденных клеток эпителия приводит к образованию эрозий и язв полости рта, которые могут стать входными воротами для вирусных, грибковых и бактериальных инфекций [6, 8]. Железодефицитная и В12-дефицитная анемии усугубляют тяжесть мукозита [9].
Определенные трудности в дифференциальной диагностике существуют между ОМ, возникшим на фоне химиотерапии, и ОМ при РТПХ, которая является распространенным осложнением у пациентов после алло-ТГСК. В то время как РТПХ имеет аутоиммунную природу возникновения и, помимо слизистых полости рта, поражает различные системы органов, ОМ на фоне химиотерапии имеет ограниченную локализацию клинических проявлений. Частота и тяжесть РТПХ варьируются в зависимости от степени несовпадения основных антигенов гистосовместимости донора и хозяина, возраста донора и реципиента, а также режима предтрансплантационной подготовки [1]. Интенсивность и вид противоопухолевого лечения определяют тяжесть проявления мукозита. Существует взаимосвязь между различными режимами кондиционирования (предтрансплантационной химиотерапевтической подготовки) перед алло-ТГСК и тяжестью ОМ. Использование миелоаблативного режима кондиционирования приводит к наиболее высокой вероятности возникновения поражения слизистой ротовой полости [10].
Кроме того, известно, что у ряда генетически предрасположенных пациентов, выполнявших когда-либо инъекции филлером с гиалуроновой кислотой, наблюдаются усиленная сенсибилизация к компонентам в составе филлера и возникновение специфической иммунологической памяти. В этом случае противоопухолевая терапия может являться пусковым механизмом в провокации локального воспалительного процесса и, как следствие, развития ОМ [11].
Патогенез
ОМ, возникающий на фоне химиотерапии, представляет собой процесс, включающий возникновение местных воспалительных реакций, усиление клеточного апоптоза и нарушение регенеративного потенциала клеток слизистого и подслизистого слоя полости рта. Сложную патогенетическую модель развития ОМ можно представить в виде пяти последовательных стадий, включающих фазу инициации (или первичного повреждения), ответ на первичное повреждение, передачу сигнала, изъязвление и заживление [12, 13].
Инициация. Повреждение слизистой начинается сразу после прямого действия высокодозной химиотерапии на структуры ДНК. Это приводит к клеточной гибели базальных эпителиоцитов и клеток подслизистого слоя. Вскоре после введения цитотоксических агентов, которые вызывают первичное повреждение тканей, опосредованное повышенным внутриклеточным уровнем активных форм кислорода (АФК), происходит образование свободных кислородных радикалов, которые повреждают соединительную ткань и стимулируют макрофаги [13, 15].
Ответ на первичное повреждение. Происходит активация ядерного фактора транскрипции (NF-kB), под воздействием которого возникает нарушение регуляции генов, отвечающих за синтез провоспалительных цитокинов и апоптоз. Начинается активация таких провоспалительных цитокинов, как фактор некроза опухоли альфа (ФНО-α), интерлейкин-6 (ИЛ-6), ИЛ-1-бета (ИЛ-1β), а также циклооксигеназы-2 (ЦОГ-2), индуцируемой NO-синтазой и супероксиддисмутазой, которые способствуют продолжительному повреждению слизистой оболочки [13]. В исследовании F. Paris и соавт. имеются данные, что уровни ФНО-α, ИЛ-6, ИЛ-1β повышаются именно в подслизистом слое еще до первых морфологических и клинических проявлений мукозита и, как следствие, повреждение, апоптоз фибробластов, эндотелиальных клеток развиваются гораздо раньше гибели эпителиоцитов [14].
Передача сигнала. Повышение концентрации провоспалительных цитокинов, особенно ФНО-α, дополнительно активирует NF-kB, который увеличивает выработку макрофагов, что приводит к порочному кругу механизма ОМ и продолжительной тканевой гибели с последующим изъязвлением эпителия полости рта в течение нескольких дней после окончания противоопухолевой терапии [13].
Изъязвление. Самая болезненная стадия для пациента. Язвы покрыты фибриновой псевдомембраной, которая является благоприятной средой для присоединения вторичной инфекции. Бактерии полости рта колонизируют клеточные стенки и активируют воспалительные клетки, такие как макрофаги, тучные клетки и нейтрофилы, которые способствуют апоптозу и повреждению тканей, усугубляя клиническую картину мукозита [12, 13].
Заживление. Как правило, заживление язв происходит спустя две-три недели после окончания химиотерапии. Внеклеточный матрикс и подслизистые мезенхимальные клетки взаимодействуют с врожденными иммунными клетками, чтобы инициировать процесс заживления путем активации пролиферации и дифференцировки эпителиальных клеток. Также считается, что фибробласты и сосуды эндотелия синтезируют ЦОГ-2, которая стимулирует ангиогенез и помогает восстановлению подслизистого слоя. Кроме того, восстановление местного микробиома полости рта может играть важную роль при регенерации слизистой оболочки у пациентов с ОМ, вызванным химиотерапией [13].
Клинические проявления орального мукозита
К наиболее частым клиническим проявлениям относятся воспалительные изменения в виде эритемы с изъязвлениями и атрофией слизистой оболочки полости рта, лихеноидные реакции, боль, нарушение вкуса и гипофункция слюнных желез. Гипосаливация приводит к кариесу зубов и кандидозным суперинфекциям, а склероатрофические проявления могут затруднять открывание рта [15]. При более тяжелых степенях появляются одиночные или сливающиеся язвы, оголенные или покрытые фибриновой пленкой. Самым тяжелым проявлением ОМ считается обширный некроз слизистых с высоким риском развития сепсиса и вероятным летальным исходом. На фоне клинических проявлений пациенты испытывают значительные трудности в поддержании привычного режима питания, что приводит к потере веса и ухудшению нутритивного статуса [10, 16, 17]. Степень выраженности нежелательных явлений ОМ оценивают в соответствии с критериями токсичности шкалы NCI CTCAE ver 5.0 и критериями Всемирной организации здравоохранения (ВОЗ) (табл. 1) [18–20].
Факторы риска
Оценка факторов риска является важным аспектом предупреждения развития ОМ. Оцениваются вид и интенсивность проводимой химиотерапии, дозы химиопрепаратов, способ их введения, а также особенности пациента: пожилой возраст, пол (чаще у женщин), наличие сопутствующей патологии, санация ротовой полости. Оценивается также генетический полиморфизм, от которого зависит ответ на химиотерапию. Например, метаболизм метотрексата связан с ферментом метилентетрагидрофолатредуктазой (MTHFR), имеющим два варианта полиморфизма. Сообщается, что при проведении профилактики РТПХ после алло-ТГСК метотрексатом у пациентов с хроническим миелолейкозом повышается риск развития мукозита при наличии варианта ТТ гена MTHFR [21].
Немаловажным аспектом служит соблюдение грамотной гигиены полости рта пациентом, так как микробиом ротовой полости может стимулировать воспалительную реакцию, которая усугубляет течение ОМ. Курящим пациентам рекомендован полный отказ от курения, так как никотиновое воздействие увеличивает риск развития мукозита при раке головы и шеи, а также при алло-ТГСК. Случаи простого герпеса в анамнезе у пациента, а также носительство вируса папилломы человека увеличивают риск развития ОМ после комбинации химиотерапевтического лечения и лучевой терапии [22]. Кандидозная инфекция может быть прогностическим фактором возникновения раннего и тяжелого мукозита после лучевой терапии у пациентов с раком головы и шеи. Грибы рода Candida – сапрофиты полости рта, которые могут стать патогенными при местном или системном воздействии на слизистые оболочки (антибиотикотерапия). Кроме того, изменения в структуре слоя слизистой, вызванные мукозитом, часто позволяют бактериям и грибам проникать в поврежденные ткани и вызывать инфекции, увеличивая риск развития инфекционных процессов в полости рта [12, 23].
Диагностика
Прежде чем приступать к тактике выбора лечения пациентов с ОМ, необходимо провести комплексное визуальное обследование слизистой ротовой полости, оценить наличие, распространенность воспалительных и изъязвленных областей, а также дать объективную оценку болевому синдрому. В сложных случаях рекомендовано провести биопсию слизистой оболочки для дальнейшего гистопатологического и иммунофлуоресцентного анализа, а также провести микробиологическое исследование с целью выявления инфекционных агентов [12, 20]. При междисциплинарном подходе с участием таких специалистов, как гематологи, дерматологи, стоматологи, лор-врачи, удается добиться наилучшего эффекта в лечении.
Лечение и профилактика орального мукозита
Успехи в понимании патогенетических основ развития поражения слизистых оболочек открыли новые терапевтические возможности в лечении мукозитов полости рта. Наиболее часто цитируемым в настоящее время практическим руководством по профилактике и лечению ОМ являются клинические рекомендации, разработанные Международной ассоциацией специалистов в области сопроводительной терапии злокачественных новообразований, Международным сообществом онкологии полости рта (MASCC/ISOO) и Национальной комплексной онкологической сетью (NCCN) (табл. 2). Бóльшая часть этих рекомендаций основана на предыдущем опыте и недавних научных данных и посвящена профилактике и лечению ОМ. Профилактика и лечение включают в себя несколько ключевых принципов: щадящее питание, купирование болевого синдрома, деконтаминация флоры ротовой полости, профилактика гипосаливации, противовоспалительные и ранозаживляющие мероприятия [12, 20].
При I степени тяжести, когда ОМ проявляется лишь слабо выраженной эритемой и небольшой болезненностью, рекомендовано скорректировать питание до щадящего. Уменьшение и прекращение основной иммуносупрессивной терапии не требуются. С целью подавления повышенной кислотности рекомендованы ингибиторы протонной помпы или антагонисты Н2-рецепторов перорально. Для местного применения используются топические глюкокортикостероиды (тГКС) среднего класса активности один раз в день семь – десять дней, раствор дексаметазона 0,5 мг/мл, 5 мл три раза в день в течение четырех недель или флуоцинонид 0,05% гель два-три раза в день семь – десять дней. При наличии в ротовой полости боли легкой степени рекомендуется полоскание рта мягкими растворами, не содержащими спирт (физиологическими растворами бикарбоната натрия 1% и хлорида натрия 0,9%, раствором перекиси водорода 3%, раствором бензидамина 0,6% четыре – шесть раз в день). При их недостаточной эффективности добавляют местные анестетики (например, раствор лидокаина 2% или раствор морфина 0,2%) [24].
При II степени тяжести клинических проявлений рекомендовано использование только мягких и жидких продуктов в рационе. При необходимости допускается уменьшение дозы иммуносупрессивной терапии. Для местного применения используются тГКС среднего (III) и высокого (IV) класса активности (гель с клобетазолом 0,05%) один-два раза в день семь – десять дней, раствор будесонида для ингаляций 0,5 мг/мл два раза в день на слизистые ротовой полости, не вдыхая. Топические ГКС возможно комбинировать с мазью, содержащей такролимус 0,1%, при поражении губ или использовать самостоятельно. Также рекомендован раствор преднизолона или метилпреднизолона в/в или в/м 0,5–1 мг/кг/сут до уменьшения клинических проявлений до I степени тяжести ОМ и затем продолжение курса еще три недели [12, 20].
При III и IV степени тяжести необходимо переводить пациентов на парентеральное питание. Доза иммуносупрессивной терапии уменьшается до минимальной или вовсе отменяется до появления положительной динамики в лечении ОМ. Лечение этой категории пациентов проводится исключительно в стационарных условиях. Местно применяются тГКС только высокого (IV) класса активности. Рекомендован раствор преднизолона или метилпреднизолона в/в или в/м 1–2 мг/кг/сут до уменьшения клинических проявлений до I–II степени тяжести ОМ и затем продолжение курса еще три недели [12, 20, 22].
К профилактическим мерам прежде всего относится регулярное и своевременное посещение стоматолога и обучение пациентов правильному уходу за ротовой полостью: ежедневная гигиена полости рта, включающая чистку зубов мягкой щеткой и зубной нитью, полоскание рта физиологическим раствором, стерильной водой или бикарбонатом натрия, а также увлажнение и смазывание (нанесение увлажняющих средств) поверхности слизистой оболочки полости рта [12].
Ксеростомия, или сухость полости рта, и гипосаливация – частые симптомы орального мукозита. Специфического лечения не существует, пациентам рекомендовано чаще пить воду мелкими глотками и полоскать полость рта растворами, не содержащими спирт, четыре – восемь раз в день [12, 23].
В настоящее время есть данные об эффективности внутривенных инфузий фактора роста кератиноцитов-1 (палифермин) для профилактики и лечения ОМ. Также он входит в рекомендации при химиотерапии некоторых солидных опухолей (рак головы и шеи, рак толстой кишки). Этот препарат способен увеличивать толщину эпителия, стимулировать выработку ИЛ-13, блокировать ангиогенез и апоптоз [25].
Рекомендована профилактическая криотерапия, во время которой пациент рассасывает кубики льда во рту одновременно с введением химиопрепарата. В этом случае воздействие вводимого цитостатика на слизистую полости рта уменьшается за счет спазма сосудов ротовой полости при ее охлаждении. Лед следует начинать рассасывать за пять минут до начала введения химиопрепаратов. Продолжительность криотерапии обычно составляет не более 30 минут [12].
Фотобиомодуляция рекомендуется пациентам, получающим химиолучевую терапию по поводу опухолей головы/шеи, а также перенесшим ТГСК. Сообщается, что применение высокоинтенсивного лазерного излучения помогает профилактировать проявление ОМ у некоторых групп пациентов [4]. Сочетание низкоуровневой лазерной терапии (длина волны 633–685 или 780–830 нм) с местными кортикостероидами обеспечивает некоторое немедленное облегчение боли и может способствовать заживлению язв. Установлены рекомендуемые протоколы интраоральной фотобиомодуляционной терапии для профилактики орального мукозита (табл. 3) [12].
Отдельное внимание уделяется режиму питания пациентов. Болевой синдром является наиболее важным клиническим проявлением орального мукозита и значительно нарушает процесс питания, ухудшая качество жизни пациентов. Рекомендуется специализированная щадящая диета с уменьшением потребления простых углеводов (преимущественно сахарозы и фруктозы), так как возникает высокий риск возникновения кариеса на фоне сниженного слюноотделения. Избыточное потребление сахара также может вызвать гипергликемию (особенно у пациентов с сахарным диабетом или получающих ГКС) – состояние, которое нарушает иммунную функцию и увеличивает выработку провоспалительных цитокинов. Диета должна состоять из жидкой или полужидкой пищи и отвечать следующим требованиям: полноценность химического состава и суточной калорийности, наличие в рационе блюд с мягкой консистенцией, теплых, прошедших термическую обработку, отсутствие раздражающих продуктов (кислые, горькие, соленые продукты и блюда, кислые фрукты и ягоды, цитрусовые), агрессивные механически (леденцы, семечки, сухари, сушки) и термически продукты, предпочтение тушеных, вареных, протертых блюд, пюреобразных мясных и овощных блюд (мясо на пару, запеканки, суфле, пудинги, супы с минимальным количеством соли и т.д.) [25].
При тяжелой степени мукозита III–IV стадий пациентов переводят на полное парентеральное питание. Калорийность рациона должна составлять 25–30 ккал/кг массы тела в сутки, доза белка – 1,0–1,5 г/кг массы тела в сутки. Необходимо восполнение суточной потребности в витаминах и микроэлементах. Предпочтительнее использовать готовые смеси, обогащенные белком и омега-3 жирными кислотами. Их использование достоверно снижает частоту инфекционных осложнений в послеоперационном периоде [12, 26].
Дополнительно стоит обозначить нерекомендованные методы лечения ОМ. Ошибочно самым распространенным препаратом при первых признаках мукозита считается хлоргексидин. При местном применении производные хлоргексидина ковалентно связываются с белками кожи или слизистой оболочки и дают стойкий антимикробный эффект, однако в высоких концентрациях и при частом применении молекула хлоргексидина способна повреждать эпителиальные клетки слизистой оболочки, особенно у пациентов, проходящих химиотерапевтическое лечение, а также после алло-ТГСК [24, 27]. По последним рекомендациям MASCC/ISOO, в группу препаратов, не рекомендованных для лечения ОМ, относят глутамин при парентеральном введении, гранулоцитарно-макрофагальный колониестимулирующий фактор (ГМ-КСФ), сукральфат, а также различные антимикробные пластинки ввиду отсутствия исследований, подтверждающих эффективность данных препаратов при ОМ. Также не рекомендованы препараты, содержащие цинк, по причине высокой вероятности развития аллергических реакций [12].
Клинический случай
Пациентка 44 лет, из анамнеза известно, что в 2019 г. были выполнены инъекции внутридермального филлера на основе гиалуроновой кислоты по контору губ и в носогубные складки. Однако спустя восемь месяцев произошла поздняя воспалительная реакция в виде отека, боли и эритемы в местах введения филлера, в связи с чем произведена ферментативная резорбция препаратом гиалуронидаза в дозе 1500–3000 МЕ однократно. В мае 2021 г. установлен диагноз «острый миелоидный лейкоз с коэкспрессией CD7». Суммарно было проведено девять курсов терапии гипометилирующими агентами в сочетании с венетоклаксом.
В мае 2022 г. после кондиционирования в режиме пониженной интенсивности была выполнена алло-ТГСК от полностью совместимого родственного донора. С целью профилактики РТПХ была проведена комбинированная иммуносупрессивная терапия: циклофосфамид 50 мг/кг/сут на третий и четвертый дни после алло-ТГСК, циклоспорин, микофенолата мофетил.
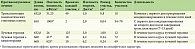
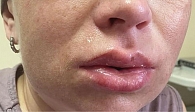
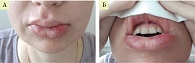
На 18-й день после алло-ТГСК на фоне появления тенденции к восстановлению числа лейкоцитов (600 клеток/мкл) было отмечено развитие мукозита I–II степени (рис. 1), инфекции мягких тканей лица. Мукозит сопровождался болевыми ощущениями в полости рта и появлением множественных эрозий, отеком губ. В посевах со слизистой ротовой полости рта микроорганизмов не обнаружено. Пациентке была проведена эмпирическая противомикробная терапия, однако на этом фоне отек лица нарастал (рис. 2).
Нельзя было исключить вирусное поражение слизистой ротовой полости, в связи с чем была проведена противовирусная терапия ацикловиром в дозе 15 мг/кг/сут.
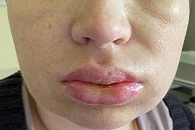
На фоне проводимой антибиотикотерапии сохранялась клиника выраженного мукозита III–IV с болевым синдромом, сливающимися болезненными изъязвлениями, небольшими кровотечениями и субфебрильной температурой (рис. 3 А, Б).
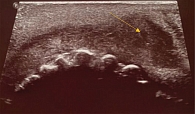
По данным УЗИ мягких тканей лица, отмечался отек губ (преимущественно нижней), а также в центральной части нижней губы гипоэхогенный слой толщиной от 2 до 8 мм с утолщением к левому углу рта, что диагностически соответствует небиодеградированным фрагментам филлера (рис. 4).
Далее были проведены разные схемы антибиотической, противовирусной и противомикробной терапии, включавшие тедизолид, микафунгин, ганцикловир, цефтаролина фосфамид, без убедительного эффекта.
Помимо системной противомикробной терапии была проведена интенсивная местная терапия орального мукозита: полоскание слизистых полости рта раствором бензидамина, а также раствором перекиси водорода 1%; выполнены аппликации мази, содержащей гидрокортизон, натамицин, неомицин, а также аппликации крема, содержащего сульфатиазол серебра.
С учетом отсутствия существенного эффекта проводимой противомикробной терапии были проведены ПЦР и микробиологическое исследование, по результатам которых репликации герпесвирусов и роста микроорганизмов не было выявлено.
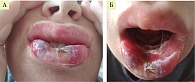
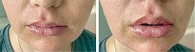
Нарастал отек мягких тканей лица, сохранялась фебрильная лихорадка, был назначен меропенем с последующим добавлением амикацина, на фоне чего был достигнут эффект в виде нормализации температуры, уменьшения отека мягких тканей лица, постепенного регресса мукозита (рис. 5 А, Б).
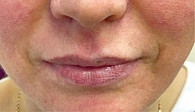
На фоне положительной динамики начата постепенная деэскалация противомикробной терапии, и к 55-му дню после алло-ТГСК была полностью отменена. Дальнейшая положительная динамика сохранилась: уменьшилась отечность нижней губы, клиника мукозита полностью регрессировала, постепенно восстановилась чувствительность губ и исчезла болезненность при пальпации (рис. 6).
Спустя четыре месяца после алло-ТГСК сохранялась незначительное нарушение чувствительности губ, а также их небольшая асимметрия. Спустя еще два месяца пациентка жалоб не предъявляла и продолжила амбулаторное наблюдение (рис. 7).
Обсуждение
На сегодняшний день осложнение в виде ОМ у пациентов после алло-ТГСК занимает лидирующую позицию. Для лечения может потребоваться использование как местной, так и системной терапии в течение нескольких недель или даже месяцев. В настоящее время системная антибиотикотерапия и местная терапия топическими ГКС являются наиболее распространенными методами лечения.
Вопрос, затрагивающий связь между ранее введенным филлером на основе гиалуроновой кислоты и последующим осложнением мукозита, локализованным в местах инъекций, остается открытым. Считается, что биодеградируемые филлеры распадаются естественным путем в сроки от трех месяцев до двух лет, однако в ряде исследований показано, что гиалуроновый наполнитель гистологически можно обнаружить в дерме или подкожно-жировой клетчатке даже спустя 10 лет после имплантации [28]. В нашем клиническом случае демонстрируется УЗИ мягких тканей лица, на котором отчетливо прослеживаются остатки ранее введенного филлера. У генетически предрасположенных пациентов биологические материалы могут провоцировать реакции гиперчувствительности замедленного типа, соответствующие синдрому ASIA (autoimmune/inflammatory syndrome induced by adjuvants). Увеличение риска его возникновения происходит при наличии таких факторов, как местная травма, инфекция, инъекция филлеров [30]. С учетом того что после имплантации филлера у пациентки произошла отдаленная воспалительная реакция, можно предположить возникновение этого синдрома. ASIA – аутоиммунный воспалительный синдром, вызванный адъювантами, в большинстве случаев возникает после 12 месяцев от момента введения филлера. Повышенная сенсибилизация к примесям в составе препарата спровоцировала миграцию и инфильтрацию тканей макрофагами и цитотоксическими лимфоцитами, постепенное прогрессирование на регионарном уровне вызвало клинические проявления аутоиммунного воспаления [11, 30]. Также низкомолекулярная гиалуроновая кислота может выступать в роли DAMP (damage-associated molecular patterns – молекулярный фрагмент, ассоциируемый с повреждениями) и стимулировать TLR-2 и TLR-4, которые способны провоцировать синтез провоспалительных цитокинов [31].
T.S. Decates и соавт. (2021) обнаружили статистически значимую корреляцию между наличием комбинации локусов HLA-B*08 и DRB1*03 и воспалением при использовании филлеров на основании гиалуроновой кислоты (частота нежелательных явлений у таких пациентов была почти в четыре раза больше). Планируется, что в будущем субтипирование локусов HLA обеспечит дополнительные возможности для предварительного выявления лиц, подверженных риску развития отсроченных нежелательных явлений. Авторы рекомендуют воздержаться от введения филлеров пациентам с этой специфической комбинацией локусов генов HLA (B*08 и DRB1*03) [32].
Предполагается, что небольшое число антигенспецифических Т-лимфоцитов может оставаться в местах прежней сенсибилизации продолжительный период и являться субстратом специфической иммунологической памяти [30]. В то же время препараты, которые применяются для лечения злокачественных опухолей, – противоопухолевые, цитотоксические, биологические и иммунотерапевтические агенты – обладают антипролиферативной активностью и, в свою очередь, могут послужить триггерами в провокации повторного иммунного ответа за счет стойкой иммунодепрессии.
Заключение
Ввиду распространенности онкологических заболеваний и широкого распространения современных противоопухолевых методов лечения проблема ОМ становится все более актуальной. ОМ является основной причиной потери качества жизни у пациентов в течение длительного времени. Достижения последних лет в понимании патогенетических механизмов развития мукозита и систематизированный подход к профилактике и лечению данного осложнения позволяют облегчить судьбу многих больных, а междисциплинарная помощь специалистов способствует оптимальному выбору тактики лечения для быстрого купирования нежелательных явлений.
Авторы заявляют об отсутствии конфликта интересов.
Авторы выражают благодарность коллективу отделения интенсивной высокодозной химиотерапии и трансплантации костного мозга ФГБУ «Национальный медицинский исследовательский центр гематологии» Минздрава России за помощь при подготовке статьи.
E.A. Shatokhina, PhD, Prof., N.S. Logacheva, Z.V. Konova, PhD, L.A. Kuzmina, PhD
Central State Medical Academy of Department of Presidential Affairs, Moscow
National Medical Research Center of Hematology, Moscow
Medical Scientific and Educational Center of Lomonosov Moscow State University, Moscow
Contact person: Evgeniya A. Shatokhina, e.a.shatokhina@gmail.com
Oral mucositis (OM) is an adverse event of anticancer treatment, occurs with conventional and targeted chemotherapy in 20–40% of cases, with allogeneic hematopoietic stem cell transplantation (allo-HSCT) develops in more than 80% of patients and in 90–99% of patients receiving radiation therapy for oncological diseases of the head and neck. The use of HSCT has expanded significantly in recent years, along with certain risks associated with the side effects of high-dose chemotherapy in conditioning prior to allo-HSCT. Advances in understanding the pathogenetic basis for the development of mucosal lesions have opened up new therapeutic possibilities in the treatment of oral mucositis. The presented clinical case of successful combined treatment of OM in a patient with acute myeloid leukemia, which developed during antitumor chemotherapy and allo-HSCT. It is assumed that the occurrence of OM is associated with previous dermal filler injections and the development of Autoimmune/Inflammatory Syndrome Induced by Adjuvants (ASIA).
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.