Оценка эффективности Синупрета в лечении острого риносинусита
- Аннотация
- Статья
- Ссылки
- English
Острые риносинуситы по распространенности занимают лидирующие позиции в оториноларингологии. В среднем около 5–15% взрослого населения и 5% детей страдают той или иной формой риносинусита [1]. Риносинусит – один из 10 наиболее частых диагнозов в амбулаторной практике. Он занимает 5-е место среди заболеваний, по поводу которых назначаются антибиотики [2]. В России данное заболевание ежегодно переносят около 10 млн человек [3]. Однако реальное количество больных в несколько раз выше, поскольку при относительно легких катаральных формах заболевания многие пациенты не обращаются к врачу. Обычно риносинусит развивается на фоне острой респираторной вирусной инфекции (ОРВИ). Считается, что практически при любой ОРВИ воспалительный процесс захватывает околоносовые пазухи. При этом в 1–2% случаев течение ОРВИ осложняется бактериальным синуситом. На первый взгляд цифры могут показаться не такими значительными. Однако по статистике, например, США это порядка 20 млн случаев в год [4].
Согласно эпидемиологическим данным взрослые в среднем переносят 2–3 эпизода ОРВИ в год, а дети – до 10 эпизодов. Заболеваемость ОРВИ носит сезонный характер – подъем в осенне-зимний период и относительно стабильный уровень в летний период. Для острого риносинусита характерны те же сезонные тенденции, что и для ОРВИ [5]. Симптомы острого риносинусита: затруднение носового дыхания, тяжесть (дискомфорт) в проекции околоносовых пазух, головная боль, выделения из полости носа, чиханье, сухость и жжение в полости носа, снижение обоняния, заложенность ушей. Считается, что первых трех симптомов, довольно высокочувствительных и относительно высокоспецифичных, достаточно, чтобы поставить диагноз острого риносинусита [5].
Исследования с использованием компьютерной и магнитно-резонансной томографии выявили признаки синусита в 95% случаев ОРВИ. При этом по данным рентгенологического исследования дифференцировать острый вирусный риносинусит от острого бактериального невозможно [6].
Лечение острых риносинуситов направлено на облегчение симптомов заболевания и улучшение аэрации полости носа и околоносовых пазух [7]. При своевременном и адекватном лечении острого риносинусита обычно не требуется назначения антибактериальной терапии.
Было проведено сравнительное исследование двух групп больных острым риносинуситом. Первую группу составили 20 пациентов в возрасте от 21 до 57 лет, вторую – 21 больной в возрасте от 19 до 52 лет. Всем пациентам был установлен диагноз острого риносинусита на основании анамнеза, жалоб, данных объективного осмотра в соответствии с рекомендациями GUIDELINES (2007). Всем больным проводили оториноларингологический осмотр и допплерографию слизистой оболочки полости носа с функциональной пробой на 1, 5 и 10-й дни болезни [8]. Для оценки скоростных показателей кровотока слизистой оболочки полости носа использовали постоянно волновую высокочастотную ультразвуковую допплерографию (прибор Минимакс-Допплер-К, Санкт-Петербург, Россия). Скорость кровотока в микроциркуляторном русле определяли с помощью датчика с частотой излучения 25 МГц. Измеряли объемную скорость кровотока Qas (мл/с/см³). Для оценки реактивности сосудов микроциркуляторного русла использовали пробу с вазоактивным веществом – ацетилхолина хлоридом. Ацетилхолина хлорид позволяет оценить эндотелийзависимую вазодилатацию, поскольку через воздействие на М1- и М2-рецепторы эндотелия увеличивает образование NO и предоставляет информацию о состоянии механизмов, определяющих как базальный тонус, так и расслабление гладкомышечных клеток сосудистой стенки [9].
На слизистую оболочку наносили аппликацию вазоактивного вещества. Qas в слизистой оболочке полости носа измеряли исходно – до начала функциональной пробы. Затем в течение 1 минуты осуществляли аппликацию вазоактивного вещества: к слизистой полости носа прикладывали тампон, смоченный в 1 мл 0,3%-ного раствора ацетилхолина. Далее измеряли показатели перфузии слизистой оболочки каждую минуту до возвращения значений Qas к исходному уровню. Оценивали время начала и амплитуду реакции, скорость возвращения к начальным значениям показателей.
В исследование не включались лица с аллергическими реакциями в анамнезе, а также больные с хроническими формами риносинуситов. Пациентам первой группы назначали альфа-адреномиметики местно 5 дней, орошение полости носа солевыми растворами в течение 7 дней. Больные второй группы получали также альфа-адреномиметики, орошение солевыми растворами полости носа и Синупрет® в дозе 2 драже 3 раза в день на протяжении 10 дней. В обеих группах применение альфа-адреномиметиков было идентично – 2 спрея 2 раза в день. Орошение полости носа солевыми растворами осуществлялось каждые 6 часов. Больные первой и второй групп при необходимости принимали жаропонижающие препараты в первые 3 дня болезни.
Синупрет® – комбинированный лекарственный препарат растительного происхождения, состоящий из корней горечавки, цветков первоцвета, травы щавеля, цветков бузины, травы вербены. Фармакологические свойства препарата обусловлены биологически активными веществами, входящими в его состав. Синупрет® оказывает секретолитическое, секретомоторное, противовоспалительное, противовирусное и иммуномодулирующее действие, доказанное в клинических исследованиях.
В исследовании, посвященном оценке широкой противовирусной активности двух видов растительного препарата Синупрет® в отношении вирусов, вызывающих респираторные инфекции, использовали две формы препарата – капли для приема внутрь и сухой экстракт [10]. Исследование проводилось in vitro. Был выявлен дозозависимый эффект препарата против ДНК- и РНК-содержащих вирусов. Значительный антивирусный эффект наблюдался в отношении аденовируса C подтипа A, человеческого риновируса B подтипа 14 и респираторно-синцитиального вируса B.
В ходе другого исследования Синупрет® продемонстрировал способность подавлять репликацию вирусов гриппа A, парагриппа и респираторно-синцитиального вируса [7]. Таким образом, Синупрет® показал широкий спектр антивирусной активности in vitro в отношении вирусов, наиболее часто вызывающих респираторные инфекции. Кроме противовирусного Синупрет® обладает иммуномодулирующим действием [11, 12] – увеличивает количество фагоцитов на 40% и активность фагоцитоза, а также концентрацию альфа- и гамма-интерферонов [11]. Под воздействием препарата Синупрет® активизируются местные и общие факторы иммунной защиты организма, снижается продолжительность ОРВИ [11], восстанавливаются защитные свойства организма и уменьшается отек слизистой оболочки дыхательных путей. Применение препарата способствует оттоку экссудата из придаточных пазух носа и верхних отделов дыхательных путей.
Препарат Синупрет® [13]:
- нормализует количественные и качественные характеристики секрета;
- восстанавливает функции мукоцилиарной системы;
- ликвидирует воспалительный отек слизистой дыхательных путей, слуховой трубы, барабанной полости;
- оказывает иммуномодулирующее действие.
Кроме того, применение препарата способствует профилактике развития и лечения бактериальной суперинфекции, регенерации слизистой оболочки дыхательных путей, профилактике хронизации болезни.
У всех больных наблюдалось острое начало заболевания. В 1-е сутки заболевания 100% пациентов предъявляли жалобы на затруднение носового дыхания, тяжесть в проекции околоносовых пазух и головную боль. 25% пациентов первой группы и 33,6% второй высказывали жалобы на снижение обоняния. Выделения из носа слизистого характера отмечали 90% первой группы и 85,68% второй. Некоторые пациенты указывали на заложенность ушей, сухость и жжение в полости носа, чиханье. При передней риноскопии во всех случаях выявлялись яркая гиперемия и отек слизистой оболочки полости носа, в общем носовом ходе слизистое отделяемое.
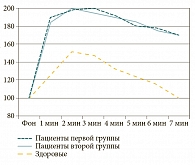
При проведении допплерографии слизистой оболочки полости носа в 1-й день заболевания отмечалась разная кинетика реакции у здоровых лиц и больных острым риносинуситом (рис. 1). Однако значимых отличий в вазодилататорном ответе слизистой оболочки полости носа между пациентами обеих групп не отмечено. В ответ на аппликацию раствора ацетилхолина объемная скорость кровотока в слизистой оболочке полости носа на 1-й минуте пробы у больных первой группы увеличивалась до 190,0 ± 7,1% (р < 0,01), у больных второй группы – до 185,0 ± 5,8% (р < 0,01) по сравнению с фоновым значением. Максимальный ответ наблюдался на 2-й минуте у больных первой группы до 198,0 ± 4,1% (р < 0,01), у больных второй группы – до 200,0 ± 5% (р < 0,01). Именно это увеличение считалось максимальным и являлось амплитудой реакции. Далее наблюдалось снижение Qas у больных первой и второй групп, однако фоновых значений достичь не удалось. Превышение фоновых значений составило 70% (р < 0,01).
У здоровых лиц Qas снижался с возвращением на 7-й минуте к уровню, достоверно не отличающемуся от исходного (р >0,05) [8]. Выявлена разная амплитуда реакции слизистой оболочки полости носа у больных острым риносинуситом в 1-й день заболевания и у здоровых лиц.
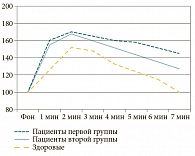
По данным объективного осмотра больных обеих групп на 5-й день болезни значимых различий не отмечалось (гиперемия и отек слизистой оболочки полости носа сохранялись, однако интенсивность их уменьшилась, отделяемое в полости носа слизистое). В отношении всех симптомов динамика была положительной, однако у всех больных сохранялась заложенность носа. Выделения из носа в первой группе наблюдались у 50%, во второй группе – у 42,8% пациентов. Головная боль и дискомфорт в проекции околоносовых пазух не отмечены ни в одной группе на 5-е сутки наблюдения. В первой группе у 20% больных, во второй у 19% больных сохранялась температура в вечернее время от 37° до 37,2 °С, самочувствие при этом было удовлетворительным. По данным допплерографии слизистой оболочки полости носа на 5-е сутки вазодилататорный ответ на функциональную пробу оставался высоким у больных обеих групп по сравнению со здоровыми лицами [8], но несколько ниже у пациентов второй группы (рис. 2). В ответ на аппликацию раствора ацетилхолина объемная скорость кровотока в слизистой оболочке полости носа на 1-й минуте пробы у больных первой группы увеличивалась до 160,0 ± 4,2% (р < 0,01), у больных второй группы – до 155,0 ± 3,8% (р < 0,01) по сравнению с фоновым значением. Максимальный ответ наблюдался на 2-й минуте у больных первой группы до 170,0 ± 4,3% (р < 0,01), у больных второй группы – до 168,0 ± 5,0% (р < 0,01). Именно это увеличение максимальное и является амплитудой реакции. Далее наблюдалось снижение Qas у больных первой и второй групп, однако достижения фоновых значений не отмечалось. Превышение фоновых значений составляло 45% (р < 0,01) в первой группе и 27% (р < 0,01) во второй. У здоровых лиц Qas снижался с возвращением на 7-й минуте к уровню, достоверно не отличающемуся от исходного (р > 0,05) [8].
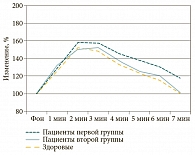
На 10-й день болезни в первой группе у нескольких человек сохранялись жалобы только на попеременную заложенность какой-либо половины носа (25%), причем только в горизонтальном положении. Пациенты второй группы жалоб не предъявляли. Сосудистая реакция слизистой оболочки полости носа на вазоактивное вещество соответствовала нормальным значениям во второй группе. Нормализации кровотока слизистой оболочки полости носа в первой группе не наблюдалось (рис. 3). В ответ на аппликацию раствора ацетилхолина объемная скорость кровотока в слизистой оболочке полости носа на 1-й минуте пробы у больных первой группы увеличивалась до 128,0 ± 2,5% (р < 0,01), у больных второй группы – до 132,0 ± 3,0% (р < 0,01) по сравнению с фоновым значением. Максимальный ответ наблюдался на 2-й минуте у больных первой группы до 158,0 ± 1,3% (р < 0,01), у больных второй группы – до 150,0 ± 3,3% (р < 0,01). Именно это увеличение считалось максимальным и являлось амплитудой реакции. Далее определялось снижение Qas у больных первой и второй групп, однако фоновые значения не были достигнуты. Превышение фоновых значений составило 17% (р < 0,01) в первой группе. Во второй группе, пациенты которой лечились в комплексе с препаратом Синупрет®, кинетика реакции была схожа с таковой у здоровых лиц и достигала фоновых значений к 7-й минуте исследования (р > 0,05). Это было расценено как выздоровление.
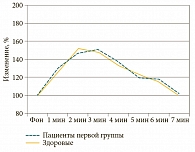
На 15-й день от начала заболевания у пациентов первой группы оценивали сроки нормализации сосудистой реактивности слизистой оболочки полости носа после перенесенного острого риносинусита. Больные жалоб не предъявляли. Данные оториноларингологического осмотра без острой патологии. При проведении допплерографии слизистой оболочки полости носа кинетика вазодилататорной реакции у больных первой группы и у здоровых лиц была одинаковой и достигала фоновых значений к 7-й минуте исследования (р > 0,05) (рис. 4).
Таким образом, препарат Синупрет® в комплексном лечении острого риносинусита способствует более раннему выздоровлению и улучшению реологических показателей слизистой оболочки полости носа, уменьшая отек слизистой оболочки полости носа в более ранние сроки. Это очень важно, если учитывать, что при сохраняющемся отеке слизистой оболочки полости носа на 10-е сутки болезни вероятность бактериального инфицирования околоносовых пазух составляет 60%, что требует рассмотрения вопроса о назначении антибактериальных препаратов [14].
Evaluating efficacy of Sinupret in treatment of acute rhinosinusitis
S.A. Karpishchenko, O.M. Kolesnikova
The First St. Petersburg Pavlov State Medical University, Chair of Ororhinolaryngology with Clinic
Contact person: Olga Mikhaylovna Kolesnikova, olga_lozo@mail.ru
Incidence rate of acute rhinosinusitis holds a leading position in ororhinolaryngology. Symptomatic treatment
of acute rhinosinusitis is aimed at relieving signs of disease as well as improving aeration of nasal cavity
and paranasal sinuses. Usually, if timely and adequate treatment is administered in case of acute rhinosinusitis there is no need to apply antibacterial therapy. Here, we discuss results of a comparative study performed
in patients with acute rhinosinusitis. Patients of Group 1 were treated with locally administered alpha-adrenergic agonists for 5 days and nasal saline irrigation for 7 days. Patients of Group 2 received alpha-adrenergic agonists, nasal saline irrigation and 2 Sinupret dragees 3 times a day for 10 days. All patients were subjected to ENT examination and Doppler sonography of nasal mucosa by using functional tests at day 1, 5 and 10 from the onset of disease. There was found that after recovering from acute rhinosinusitis vascular reactivity was normalized faster in patients from Group 2 treated with Sinupret compared to patients from Group 1.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.