Роль растворов морской воды в терапии пациентов с острым риносинуситом после перенесенной SARS-CoV-2-инфекции
- Аннотация
- Статья
- Ссылки
- English
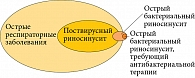

Наиболее известный документ, посвященный различным формам риносинусита, – EPOS. Согласно EPOS-2020, заболеваемость данной патологией увеличивается, несмотря на огромное количество работ, посвященных изучению вопросов ее диагностики и лечения [1]. С 1998 г. по настоящее время частота заболеваемости среди взрослого населения возросла с 12–15 до 40–60% [2–5]. Взрослые переносят вирусный риносинусит от двух до пяти раз в год, дети школьного возраста – от семи до десяти раз в год [1, 6]. При этом на сегодняшний день частота риносинуситов поствирусной этиологии, в соответствии с критериями EPOS, достигает 17–21% [1, 7–9]. Место риносинусита в общей структуре острых респираторных заболеваний представлено на рис. 1 [1, 8].
Сегодня на фоне модернизации и оптимизации системы здравоохранения диагностикой и лечением острого риносинусита нередко занимаются не только врачи-оториноларингологи, но и врачи первичного звена – терапевты, педиатры, врачи общей практики. Они должны следовать рекомендациям, которые позволят им достигать наилучших результатов в терапии данного заболевания [9–12].
Основные цели лечения острого риносинусита – сокращение длительности заболевания, предупреждение развития осложнений (внутричерепных, внутриорбитальных), в том числе за счет восстановления дренажной функции соустий околоносовых пазух и элиминации возбудителя, скорейшее восстановление качества жизни пациентов. Согласно отечественным и зарубежным клиническим рекомендациям, промывание полости носа изотоническими и слабыми гипертоническими растворами при риносинуситах показано взрослым и детям [13]. При этом в EPOS-2020 сказано, что эффективность ирригационно-элиминационной терапии солевыми растворами при COVID-19 недостаточно изучена ввиду малого количества исследований [1, 14–17]. В связи с этим на базе кафедры оториноларингологии Московского государственного медико-стоматологического университета им. А.И. Евдокимова было проведено исследование влияния препарата Аква Марис Экстрасильный на состояние пациентов с острым риносинуситом после перенесенной SARS-CoV-2-инфекции.
Аква Марис Экстрасильный представляет собой гипертонический (насыщенный) раствор воды Адриатического моря, содержащей повышенную концентрацию хлорида натрия, а также ионы и микроэлементы Cl-, Na+, SO42-, Mg2+, Ca2+, K+, HCO3-, Br-, Zn, Se, I и др. Микроэлементы морской воды улучшают функцию мерцательного эпителия, оказывают стимулирующее, восстановительное, очищающее, противовоспалительное действие на слизистую оболочку полости носа, повышают ее устойчивость к патогенным микроорганизмам.
Гипертонический раствор обеспечивает уменьшение отека слизистой оболочки полости носа благодаря удалению избыточной жидкости из межклеточного пространства за счет разности осмотического давления, а также способствует регидратации и гибели микробной клетки.
Аква Марис Норм представляет собой изотонический (с концентрацией NaCl примерно соответствующей плазме крови) раствор морской воды для промывания носовых ходов в целях удаления респираторных патогенов, аллергенов, инородных частиц.
Цели и задачи исследования
Цель – оценить клиническую эффективность, переносимость и безопасность аэрозольного спрея Аква Марис Экстрасильный у пациентов с острым риносинуситом после перенесенной SARS-CoV-2-инфекции.
В задачи исследования входили:
- определение на основании клинических данных, результатов передней активной риноманометрии, риноцитограмм и субъективной оценки пациентами динамику носового дыхания и выраженность заложенности носа на фоне применения аэрозольного спрея Аква Марис Экстрасильный;
- установление сроков достижения эффекта – купирование назальной обструкции по объективным данным и субъективным симптомам при использовании аэрозольного спрея Аква Марис Экстрасильный у больных риносинуситом после перенесенной SARS-CoV-2-инфекции;
- оценка состояния слизистой оболочки полости носа при поэтапном применении спрея назального Аква Марис Экстрасильный и аэрозольного спрея Аква Марис Норм по данным риноцитограмм;
- анализ переносимости препарата и удовлетворенности пациентов лечением.
Материал и методы
Нами был выбран формат наблюдательного исследования. Основную группу составили больные обоего пола в возрасте 18–65 лет с установленным диагнозом острого риносинусита после SARS-CoV-2-инфекции (COVID-19, перенесенным за 10–40 дней до обращения к оториноларингологу), которые использовали сосудосуживающие капли в течение 7–21 дня, несмотря на то, что применение сосудосуживающих капель свыше семи дней не соответствует критериям безопасности.
Пациенты с постковидными изменениями, требовавшими медикаментозного лечения, подозрением на бактериальную этиологию синусита, а также аллергическими реакциями, тяжелыми соматическими заболеваниями и противопоказаниями к применению препаратов в исследование не включались.
Продолжительность наблюдения составила 28 дней. На первом визите – день 0 (1) выполнялось первичное обследование: сбор жалоб и анамнеза, осмотр, физикальные и инструментальные методы исследования лор-органов. Кроме того, проводились цифровая диафаноскопия для исключения жидкостного компонента в верхнечелюстных пазухах, взятие мазка-отпечатка для исследования риноцитограммы, передняя активная риноманометрия. Далее осуществлялась терапия в течение 28 дней с промежуточными обследованиями на 7 ± 1 и 14 ± 1 день наблюдения (анализ клинических показателей проявления заболевания, субъективная и объективная оценка состояния пациента, коррекция терапии при необходимости, анализ переносимости назального спрея Аква Марис Экстрасильный, описание характера побочных явлений при их наличии). Заключительное обследование на 28 ± 2 день лечения дополнительно включало забор биоматериала для выполнения риноцитограммы.
Аэрозольный спрей Аква Марис Экстрасильный назначали ежедневно по два впрыска три раза в день в каждый носовой ход. При необходимости пациентам разрешали использовать местные сосудосуживающие средства. Через семь дней от начала лечения предусматривалось завершение применения назального спрея Аква Марис Экстрасильный при нормализации носового дыхания и назначение аэрозольного спрея Аква Марис Норм по два впрыска три раза в день. При сохранении носовой обструкции пациенты продолжали использовать Аква Марис Экстрасильный по два впрыска три раза в день в течение 14 дней, затем применяли аэрозольный спрей Аква Марис Норм по два впрыска три раза в день.
При прогрессировании заболевания или развитии осложнений в процессе лечения, а также при повышении артериального давления или индивидуальной непереносимости препарата пациенты исключались из исследования.
Клиническую эффективность оценивали по изменениям суммарного значения субъективных и объективных критериев. Показатели, не имевшие количественного измерения, оценивались по верификационной шкале баллов. Выявление у больного любых нежелательных или непредвиденных симптомов, жалоб, заболеваний, возникших на фоне применения аэрозольного спрея Аква Марис Экстрасильный, также фиксировалось и учитывалось.
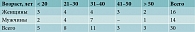
Показатели субъективных и объективных критериев по результатам физикальных и инструментальных исследований регистрировались в индивидуальных картах пациентов. По результатам исследования составлялись сводные таблицы с указанием количества больных и средних арифметических показателей по балльной или количественной оценке. Затем рассчитывались средние ошибки средних арифметических показателей, достоверность различия между показателями групп. Результаты вносились в сводную таблицу. Распределение пациентов по полу и возрасту представлено в табл. 1.
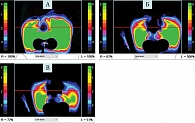
Всем участникам исследования на первом визите проводилась цифровая диафаноскопия для исключения острого экссудативного риносинусита. Пациентам выполняли обследование при комбинированном включении источников излучения с длиной волны 650 и 850 нм. Если в результате показатели прозрачности пазухи превышали 50%, такое состояние расценивалось как нормальное или пристеночное утолщение слизистой оболочки пазухи носа вследствие воспалительного процесса. Прозрачность менее 50% свидетельствовала о наличии отделяемого в полости пазухи. В этом случае пациенты исключались из исследования (рис. 2).
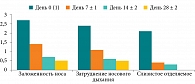
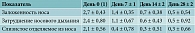
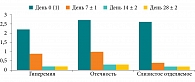
В ходе исследования оценивали динамику нарушений носового дыхания и клинических проявлений риносинусита, степень выраженности субъективных (заложенность носа, затруднение носового дыхания, слизистое отделяемое из полости носа) и объективных проявлений (отечность и гиперемия слизистой оболочки полости носа, наличие отделяемого в полости носа). Клинические проявления риносинусита регистрировались по шкале от 0 (отсутствие проявлений) до 3 (сильно выраженные проявления). Результаты анализировались при включении в исследование, на 7 ± 1, 14 ± 2 и 28 ± 2 сутки.
Исходная выраженность симптомов по шкале от 0 до 3 соответствовала 2–3 баллам. В соответствии с протоколом наблюдения, первая оценка изменений симптоматики у пациентов проводилась на 7 ± 1 день лечения, вторая – на 14 ± 2 день. Если пациент при субъективной оценке отмечал показатели, равные 0–1 баллу, это расценивалось как нормализация носового дыхания. На завершающем очном визите на 28 ± 2 день клинические проявления сохранялись на уровне 0–1 на фоне получаемой терапии (рис. 3, табл. 2).
Удовлетворенность и переносимость терапии аэрозольными спреями Аква Марис Экстрасильный и Аква Марис Норм все пациенты оценивали в пределах 4–5 баллов по пятибалльной шкале, где 0 – абсолютная неудовлетворенность/непереносимость, 5 – полная удовлетворенность/переносимость. Кроме того, даже при недостаточном эффекте назального спрея Аква Марис Экстрасильный и необходимости дополнительного использования деконгестантов пациенты на фоне применения данной группы препаратов отмечали снижение интенсивности побочных эффектов, таких как жжение и сухость слизистой оболочки полости носа.
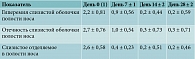
При объективном осмотре, данные которого соотносили с результатами субъективной оценки состояния пациента, также отмечалось наличие изменений в полости носа по балльной системе. Гиперемия, отечность слизистой оболочки, отделяемое в полости носа оценивались по шкале от 0 (отсутствие признака) до 3 баллов (сильно выраженный признак). Результаты данных осмотра продемонстрировали, что ко второму и третьему визитам (на день 7 ± 1 и 14 ± 2 соответственно) состояние полости носа приходило в норму, что соответствовало 0–1 баллу и сохранялось на контрольном визите (день 28 ± 2). Сводные данные по результатам обследования всех пациентов на всех визитах представлены на рис. 4 и в табл. 3.
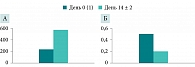
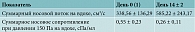
С помощью передней активной риноманометрии анализировали динамику показателей носового дыхания при включении в исследование и на 14 ± 2 сутки терапии (рис. 5, табл. 4).
Благодаря анализу показателей суммарного носового потока и суммарного носового сопротивления на вдохе объективно подтверждено улучшение носового дыхания у пациентов к третьему визиту (день 14 ± 2) – увеличение суммарного носового потока и снижение суммарного носового сопротивления (рис. 6).
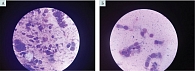
Для всесторонней объективной оценки состояния слизистой оболочки полости носа выполняли забор биоматериала для проведения риноцитограммы при первичном обследовании до лечения (день 0 (1)) и при контрольном обследовании (день 28 ± 1). У всех пациентов до начала терапии отмечались умеренное повышение числа нейтрофилов, количества плоского эпителия, выраженность слизистого компонента, микрофлоры. У некоторых пациентов регистрировалось увеличенное количество разрушенных клеток. На контрольном обследовании после лечения анализ риноцитограмм продемонстрировал нормализацию состояния слизистой оболочки полости носа (рис. 7).
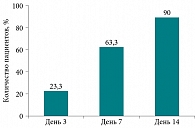
Все участники исследования использовали деконгестанты в течение 7–21 дня. Согласно условиям протокола, им было разрешено пользоваться этими препаратами по необходимости и отмечать случаи их приема в дневниках самонаблюдения. Это позволило проанализировать частоту и длительность использования деконгестантов. Все пациенты к 3–5-м суткам сократили кратность приема сосудосуживающих препаратов до одного-двух раз в день. На третьи сутки от начала терапии 7 (23,3%) пациентов прекратили использование деконгестантов, на 7 ± 1 сутки количество таких пациентов возросло до 19 (63,3%). К 14 ± 2 дню 27 (90%) пациентов не нуждались в дополнительных препаратах (рис. 8).
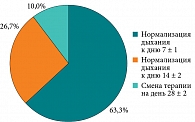
У 19 (63,3%) пациентов носовое дыхание нормализовалось к 7 ± 1 дню, на втором визите Аква Марис Экстрасильный был отменен и назначен аэрозольный спрей Аква Марис Норм. У 8 (26,7%) носовое дыхание нормализовалось к 14 ± 2 дню, им также скорректировали терапию. 3 (10%) пациентам на третьем визите (28 ± 2 день) были назначены интраназальные глюкокортикостероиды из-за неэффективности ранее проведенного лечения (рис. 9).
Выводы
На основании полученных результатов были сделаны следующие выводы.
- Применение гипертонического аэрозольного спрея Аква Марис Экстрасильный у пациентов с острым риносинуситом может рассматриваться как альтернатива использованию сосудосуживающих препаратов. В ряде случаев гипертонический раствор морской воды может применяться как средство, позволяющее уменьшить кратность применения деконгестантов.
- Ирригация Аква Марис Экстрасильный приводит к выраженному уменьшению гиперемии, отечности слизистой оболочки полости носа и количества отделяемого из полости носа.
- Последующее назначение изотонического аэрозольного спрея Аква Марис Норм с целью регулярного промывания носовых ходов и удаления респираторных патогенов и избытка слизи позволяет поддерживать достигнутый эффект.
- Растворы морской воды различной концентрации выпускаются в готовом к использованию виде. Конструкция баллона обеспечивает микробиологическую защиту раствора, который остается стерильным, при этом отсутствует контакт раствора и газа-пропеллента.
- Натуральная вода Адриатического моря, входящая в состав всех растворов Аква Марис, помимо натрия и хлора содержит сульфаты, бикарбонаты, ионы марганца, кальция, калия, цинк, селен, йод, железо и др. Данные микроэлементы обеспечивают способность морской воды оказывать противовоспалительное и регенеративное действие, а также ускорять мукоцилиарный транспорт.
A.Yu. Ovchinnikov, PhD, Prof., N.A. Miroshnichenko, PhD, Prof., Yu.O. Nikolayeva, PhD, K.V. Savranskaya, PhD
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Andrey Yu. Ovchinnikov, lorent1@mail.ru
The urgency of finding the most effective and rational approach to the treatment of patients with rhinosinusitis is due not only to the increase in the incidence of various forms of this pathology, including post-viral, but also to the fact that the reforms of the healthcare system prescribe primary care physicians to diagnose and treat patients with this disease. The clinical guidelines provide that sterile solutions of seawater are indicated for patients with acute rhinosinusitis to prevent complications and achieve a speedy recovery. However, even the most well-known EPOS-2020 conciliation document states that the number of studies confirming the effectiveness of irrigation-elimination therapy with saline solutions in COVID-19. In this regard, on the basis of the Department of Otorhinolaryngology of the A.I. Yevdokimov Moscow State Medical and Dental University, their own observational study of the effect of hypertonic seawater solution on the course of acute rhinosinusitis after SARS-CoV-2 infection was conducted. According to the results obtained, this remedy can be recommended to patients with this disease in order to achieve all the goals of rational therapy.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.