Успешное удаление гигантской местнораспространенной герминогенной опухоли крестцово-копчиковой области у новорожденного
- Аннотация
- Статья
- Ссылки
- English
до года, ввиду малого объема циркулирующей крови и анатомической близости к критическим структурам, радикальное удаление таких новообразований сопряжено с высокими рисками развития интра- и послеоперационных осложнений, в том числе опасных для жизни ребенка.
Цель. Демонстрация клинического случая успешного удаления больших размеров местнораспространенной герминогенной опухоли крестцово-копчиковой области 3-го типа у новорожденного.
Клиническое наблюдение. Ребенок Л. поступил в специализированное отделение патологии новорожденных в возрасте 5 дней жизни в объективно тяжелом состоянии по поводу местнораспространенной опухоли крестцово-копчиковой области 3-го типа (ягодичная и пресакральная области, полость малого таза, забрюшинное пространство, брюшная полость). Проведенное обследование выявило у больного синдром Куррарино. Неврологических знаков не было. Данных о злокачественном процессе не получено.
После проведенного мультидисциплинарного консилиума врачей в составе неонатологов, детских онкологов, онкохирургов, анестезиологов-реаниматологов, генетиков, лучевых диагностов принято решение о выполнении операции в объеме удаления местнораспространенной крестцово-копчиковой опухоли. В возрасте 13 дней новорожденному произведена операция по удалению местнораспространенной пресакральной опухоли. Хирургическое вмешательство было выполнено из двух доступов: заднего пресакрального и лапаротомного. Опухоль удалена моноблочно, макроскопически радикально. Послеоперационный период протекал без осложнений.
Заключение. Операции по поводу удаления больших местнораспространенных пресакральных герминогенных опухолей у новорожденных и детей первого года жизни требуют высокой квалификации хирурга и операционной бригады, выработки индивидуального плана лечения с учетом всех возможных осложнений и рисков хирургического вмешательства.
до года, ввиду малого объема циркулирующей крови и анатомической близости к критическим структурам, радикальное удаление таких новообразований сопряжено с высокими рисками развития интра- и послеоперационных осложнений, в том числе опасных для жизни ребенка.
Цель. Демонстрация клинического случая успешного удаления больших размеров местнораспространенной герминогенной опухоли крестцово-копчиковой области 3-го типа у новорожденного.
Клиническое наблюдение. Ребенок Л. поступил в специализированное отделение патологии новорожденных в возрасте 5 дней жизни в объективно тяжелом состоянии по поводу местнораспространенной опухоли крестцово-копчиковой области 3-го типа (ягодичная и пресакральная области, полость малого таза, забрюшинное пространство, брюшная полость). Проведенное обследование выявило у больного синдром Куррарино. Неврологических знаков не было. Данных о злокачественном процессе не получено.
После проведенного мультидисциплинарного консилиума врачей в составе неонатологов, детских онкологов, онкохирургов, анестезиологов-реаниматологов, генетиков, лучевых диагностов принято решение о выполнении операции в объеме удаления местнораспространенной крестцово-копчиковой опухоли. В возрасте 13 дней новорожденному произведена операция по удалению местнораспространенной пресакральной опухоли. Хирургическое вмешательство было выполнено из двух доступов: заднего пресакрального и лапаротомного. Опухоль удалена моноблочно, макроскопически радикально. Послеоперационный период протекал без осложнений.
Заключение. Операции по поводу удаления больших местнораспространенных пресакральных герминогенных опухолей у новорожденных и детей первого года жизни требуют высокой квалификации хирурга и операционной бригады, выработки индивидуального плана лечения с учетом всех возможных осложнений и рисков хирургического вмешательства.
Введение
Крестцово-копчиковые тератомы чаще всего встречаются у новорожденных и детей раннего возраста (от одного до трех лет). Их частота составляет примерно один случай на 35 000 – 40 000 живорожденных, а соотношение женщин и мужчин – 4 : 1 [1]. Большинство изменений можно диагностировать еще до рождения ребенка, 50–70% выявляются в первые несколько дней жизни, менее 10% диагностируются после двухлетнего возраста [2].
Опухоли крестцово-копчиковой области возникают вентрально или дорсально по отношению к крестцу и могут расти в задненижнем направлении в ягодичную область или в передневерхнем направлении в малый таз. Эти опухоли, особенно при вентральном расположении, могут достигать больших размеров, распространяясь в ретроректальное или пресакральное пространство [3].
R.P. Altman и соавт. (1973) предложили анатомо-морфологическую классификацию крестцово-копчиковых тератом, в которой выделены четыре типа опухолей в зависимости от локализации [4]:
- тип I – преимущественно наружные опухоли с минимальным пресакральным компонентом (45–52%);
- тип II – наружные опухоли со значительным внутритазовым распространением (33–35%);
- тип III – наружные опухоли с преимущественно тазовым распространением в брюшную полость (7–9%);
- тип IV – пресакральные опухоли без наружного проявления (7–9%).
Наибольшие трудности с точки зрения хирургических аспектов лечения представляют крестцово-копчиковые опухоли III и IV типов. Ситуация еще более усугубляется, когда опухоль указанных типов имеет большие или очень большие размеры.
В серии случаев, описанной C. Brillantino и соавт. (2022), гигантские злокачественные герминогенные опухоли крестцово-копчиковой области встречаются даже у новорожденных, что представляет собой сложную диагностическую и хирургическую задачи в связи с их локализацией, большим размером на момент диагностики и ограниченным операционным полем [5].
У детей до года, ввиду малого объема циркулирующей крови и анатомической близости к критическим структурам, радикальное удаление таких образований сопряжено с высокими рисками развития интра- и послеоперационных осложнений, в том числе опасных для жизни ребенка [6].
Согласно современным представлениям, среди опухолей крестцово-копчиковой локализации у детей раннего возраста могут встречаться различные гистологические варианты. Помимо зрелых и незрелых тератом, часто выявляются злокачественные компоненты, такие как опухоль желточного мешка (энтодермального синуса), для которой серологическим маркером служит альфа-фетопротеин (АФП) [6]. Описаны также случаи смешанных герминогенных опухолей в этой области, требующие особого внимания при планировании лечения [7].
Методом визуализации, позволяющим дать наибольшую информацию о расположении опухоли, ее взаимоотношениях с окружающими тканями, органами и крупными сосудами, что так необходимо в предоперационной подготовке больного, является магнитно-резонансная томография (МРТ) малого таза с контрастным усилением. Метод позволяет определить размеры опухоли, ее взаимоотношение к прямой кишке, мочевому пузырю, матке (у девочек), сосудам и нервам таза, крестцу, а также исключить интраспинальный компонент, что критически важно для планирования операции [8], так как радикальная хирургическая резекция является важнейшим этапом лечения после проведенной неоадъювантной химиотерапии и ключевым прогностическим фактором [6, 9].
Преимуществом МРТ в сравнении с другими лучевыми методами диагностики является и то, что МРТ не имеет лучевой нагрузки, что особенно важно при обследовании новорожденных и детей первого года жизни.
Выбор хирургического доступа является определяющим фактором успеха и минимизации рисков развития интраоперационных осложнений и рецидива заболевания. В зависимости от объема и расположения опухоли, ее связи с окружающими органами и тканями для каждого пациента разрабатывается индивидуальная хирургическая тактика.
Сегодня можно выделить два основных вида оперативного этапа, которые при необходимости возможно совместить:
- Комбинированный переднезадний (абдоминально-сакральный) доступ – актуальная стратегия выбора для гигантских пресакральных герминогенных опухолей, распространяющихся в полость малого таза и брюшную полость. Его использование позволяет значительно снизить интраоперационную кровопотерю и безопасно отделить опухоль от жизненно важных структур. Анализ хирургической анатомии больших забрюшинных тератом у младенцев подтверждает необходимость такого подхода для визуализации и контроля магистральных сосудов [10].
- Сакрококцигэктомия/резекция. При злокачественных опухолях, в частности при опухолях желточного мешка, после проведения неоадъювантной химиотерапии часто требуется крестцово-копчиковая резекция. По мнению V.M. Ravindra и соавт. (2019), такая тактика, включающая полное удаление копчика и резекцию крестца вместе с остаточной опухолью, может быть эффективной для достижения длительной ремиссии даже в сложных случаях.
Важным этапом в плане лечения детей, больных опухолями крестцово-копчиковой области, является послеоперационное наблюдение. Особое внимание должно быть уделено динамике онкомаркеров. По данным, представленным в литературных источниках, показана связь послеоперационного уровня АФП с выживаемостью больных герминогенными опухолями. Стойкое повышение или недостаточное снижение АФП после операции ассоциировано с неблагоприятным прогнозом и может указывать на резидуальную опухолевую ткань, что, вероятно, связано с нерадикальной первичной резекцией [11, 12].
Герминогенные новообразования встречаются в гонадах, но могут быть и внегонадной локализации (крестцово-копчиковая область, забрюшинное пространство, переднее средостение, пинеальная область, голова и шея). В области гонад и пресакральной опухоли наблюдаются в 51–60% случаев, реже новообразования встречаются в средостении (10–20%) и совсем редко в области головы и шеи (2,5%) [13, 14, 15].
Учитывая сложности выполнения расширенных операций у новорожденных и детей первого года жизни, травматичность операций, малый объем циркулирующей крови больного, каждая публикация об успешно проведенной операции по удалению местнораспространенных опухолей пресакральной области представляет несомненный интерес для детских онкохирургов, детских онкологов, неонатологов, детских хирургов и педиатров.
Цель: демонстрация клинического случая успешного хирургического лечения по поводу удаления больших размеров местнораспространенной герминогенной опухоли крестцово-копчиковой области 3-го типа у новорожденного.
Клиническое наблюдение
Ребенок Л., дата рождения 26.02.2022, житель Ульяновской области, поступил в отделение патологии новорожденных, недоношенных и детей грудного возраста Научно-практического центра (НПЦ) специализированной медицинской помощи детям им. В.Ф. Войно-Ясенецкого Департамента здравоохранения г. Москвы в возрасте 5 дней жизни в объективно тяжелом состоянии по поводу опухоли крестцово-копчиковой области 3-го типа.
История жизни и развития основного заболевания
Ребенок от первой беременности, первых своевременных, самопроизвольных родов. Беременность протекала с угрозой прерывания в первом триместре. Во втором триместре мама перенесла ОРВИ в легкой форме. 1-й и 2-й пренатальные скрининги патологии не выявили. На 33–34-й неделе гестации был проведен перинатальный консилиум, рекомендовавший родоразрешение и оказание помощи новорожденному в Национальном медицинском исследовательском центре акушерства, гинекологии и перинатологии (НМИЦАГП) им. академика В.И. Кулакова Минздрава России. На 36-й неделе беременности мама перенесла COVID-19, протекавший с повышением температуры тела до 37,7 °С, по поводу чего получала стационарное лечение. Роды в НМИЦАГП протекали без особенностей. Родился мальчик, весом 3154 грамма; длиной 53 см; по шкале Апгар 8/9 баллов. Со стороны органов и систем – без особенностей. При рождении у ребенка в крестцово-копчиковой области была обнаружена опухоль, по поводу чего мальчик на 5-е сутки жизни был переведен в онкологическое отделение НПЦ.
Состояние новорожденного при поступлении было оценено как объективно тяжелое по основному заболеванию. Со стороны органов и систем – без особенностей.
Местные проявления заболевания
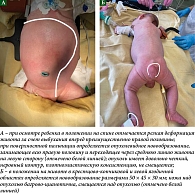
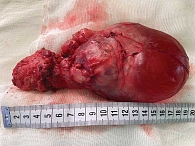
При осмотре ребенка в положении на спине отмечается резкая деформация живота за счет выбухания вперед преимущественно правой половины. При поверхностной пальпации определяется опухолевидное новообразование, занимающее всю правую половину и переходящее через среднюю линию живота на левую сторону. Опухоль имеет довольно четкий, неровный контур, плотноэластическую консистенцию, не смещается (рис. 1А). Пальпация живота безболезненная. Перкуторно выпота нет.
При осмотре пациента в положении на животе в крестцово-копчиковой и левой ягодичной областях определяется новообразование размерами 50 х 45 х 30 мм. Кожа над опухолью багрово-цианотична, смещается над опухолью (рис. 1Б).
Магнитно-резонансная томография органов брюшной полости с контрастированием (05.03.2022)
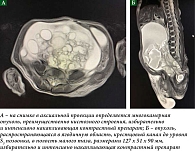
На сериях МРТ органов брюшной полости, забрюшинного пространства и малого таза в стандартных режимах, до и после введения контрастного препарата, в брюшной полости определяется многокамерная опухоль, преимущественно кистозного строения, распространяющаяся в ягодичную область, в крестцовый канал до уровня S3 позвонка, в полость малого таза, размерами 127 х 51 х 90 мм, избирательно и интенсивно накапливающая контрастный препарат (рис. 2). Опухоль смещает кверху почки, компримируя их. Определяется расширение чашечно-лоханочной системы правой почки с неравномерным расширением правого мочеточника до 6 мм на уровне верхней и средней трети. Мочевой пузырь из малого таза смещен вверх и влево и определяется в брюшной полости.
Нижняя полая вена и аорта на протяжении Th11–L5 позвонков интимно прилегает к опухоли без убедительных признаков инвазии стенок. Подвздошные вены и артерии располагаются по латеральному контуру опухоли.
Заключение: МР-признаки опухоли брюшной полости и малого таза. Обструкция правого мочеточника в нижней трети.
Ребенка проконсультировал врач-невролог. В неврологическом статусе на момент осмотра общемозговых, менингеальных и очаговых патологических знаков, в том числе сегментарных, – на данный момент нет.
Осмотр клинического генетика выявил у пациента синдром Куррарино – редкий врожденный порок развития, имеющий гетерогенную природу и включающий триаду симптомов (аномалию развития крестца, пресакральное образование и аноректальную мальформацию). Опухолевые маркеры (АФП, хорионический гонадотропин человека (ХГЧ)) – в пределах возрастной нормы пациента.
На консилиуме неонатологов, детских онкологов, онкохирургов, рентгенологов, анестезиологов-реаниматологов, генетиков ввиду отсутствия данных о наличии у ребенка злокачественного процесса было принято решение выполнить хирургическое вмешательство в объеме удаления местнораспространенной опухоли крестцово-копчиковой области. Учитывая возраст ребенка (новорожденность), объем циркулирующей крови (~300 мл), распространенность опухолевого процесса, риск операции и анестезиологического пособия оценен как высокий.
11 марта 2022 г. (возраст пациента 13 дней) проведена операция: удаление новообразования крестцово-копчиковой области с распространением в малый таз, забрюшинное пространство, резекция копчика. Операция выполнялась двумя этапами.
Первый этап операции
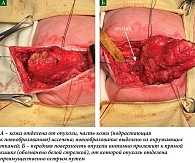
В положении на животе с валиком в подвздошной области. Поперечный дугообразный разрез кожи над опухолевидным выпячиванием ягодичной области. После иссечения части измененной кожи выполнена ревизия: опухоль с бугристой поверхностью 60 × 50 мм, кистозно-солидного строения распространяется в малый таз, копчик располагается в толще опухоли. Острым путем новообразование выделено от окружающих тканей. Передняя поверхность опухоли интимно прилежит к прямой кишке, от которой новообразование отделено преимущественно острым путем (рис. 3). Произведена резекция копчика. После полного выделения пресакральной части опухоли рана ушита узловыми швами с оставлением резинового выпускника.
Второй этап операции
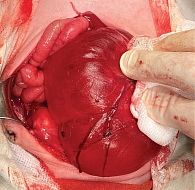
Положение больного на спине (рис. 4). Срединная лапаротомия. Умеренное количество прозрачного выпота. При ревизии органов брюшной полости не выявлена патология органов. При ревизии: опухоль размерами 120 × 80 × 70 мм с четкими границами, преимущественно кистозного строения, с жидкостным содержимым. Опухоль занимает все правое забрюшинное пространство, переходит за среднюю линию. Опухоль оттесняет весь кишечник кверху (илеоцекальный угол оттеснен в подпеченочное пространство) и влево, толстая кишка распластана по поверхности опухоли без врастания, мочевой пузырь сдавлен, оттеснен кпереди и кверху. Вскрыто забрюшинное пространство справа, толстый кишечник отделен от опухоли, почка в типичном месте сдавлена и ротирована, визуализированы увеличенные мочеточники (диаметр 15 мм) прослежены до впадения в мочевой пузырь. Опухоль распространяется в малый таз, заполняя его полость. Нижняя полая вена, аорта, подвздошные артерия и вены визуализированы. При выделении магистральных сосудов использовался водоструйный диссектор. Опухоль выделена из окружающих тканей до области дна малого таза и удалена единым блоком с ранее выделенным пресакральным и наружным компонентами (рис. 5).
Тщательный гемостаз. Послойное ушивание раны брюшной стенки с оставлением в брюшной полости силиконовой дренажной трубки. Внутрикожный шов.
Заключение
Таким образом, хирургия больших пресакральных герминогенных опухолей у новорожденных и детей первого года жизни требует высокой квалификации хирурга и всей операционной бригады, выработки индивидуального плана операции с учетом всех возможных осложнений и рисков хирургического вмешательства. Комбинированный абдоминально-сакральный доступ, включающий резекцию копчика, а при необходимости и части крестца после неоадъювантной химиотерапии, в настоящее время остается преимущественным при планировании операции по поводу удаления гигантских новообразований, обеспечивая радикальность и безопасность. Но, даже учитывая успешность радикально проведенной операции, важным прогностическим критерием и инструментом раннего выявления возможного рецидива служит периодическое мониторирование уровня АФП в послеоперационном периоде.
T.A. Sharoev, PhD, A.I. Krapivkin, PhD, U.G. Adueva, M.A. Rokhoev, PhD, K.S. Rybakova, D.S. Yakunin
Contact person: Timur A. Sharoev, timuronco@mail.ru
Dmitry Rogachev Federal Research Center of Pediatric Hematology, Oncology and Immunology, Moscow
Research Clinical Institute of Childhood, Moscow
Russian Medical Academy of Continuous Professional Education, Moscow
Moscow Regional Research and Clinical Institute “MONIKI”
I.M. Sechenov First Moscow State Medical University
V.F. Voyno-Yasenetsky Scientific and Practical Center of Specialized Medical Care for Children, Moscow
N.I. Pirogov Russian National Research Medical University, Moscow
N.F. Filatov Children's City Hospital, Moscow
Introduction. Sacrococcygeal teratomas (SCTs) are most common in neonates and young children (1 to 3 years of age). Their incidence is approximately 1 in 35,000 – 40,000 live births, with a female to male ratio of 4 : 1. Based on their location, SCTs are divided into 4 groups according to the American Academy of Pediatrics classification. SCTs can reach large sizes, occupy the pelvic cavity, and extend retroperitoneally and into the abdominal cavity. In children under one year of age, due to the low circulating blood volume and anatomical proximity to critical structures, radical removal of such tumors is associated with a high risk of intra- and postoperative complications, including life-threatening ones.
Aim. Demonstration of a clinical case of successful surgical treatment for the removal of a large locally advanced germ cell tumor of the sacrococcygeal region type 3 in a newborn.
Clinical observation. Child L., was admitted to a specialized neonatal pathology department at 5 days of age in objectively serious condition due to a locally advanced type III sacrococcygeal tumor (gluteal and presacral region, pelvic cavity, retroperitoneal space, and abdominal cavity). An examination revealed Currarino syndrome. There were no neurological signs. No evidence of malignancy was found.
Following a multidisciplinary consultation of doctors including neonatologists, pediatric oncologists, oncosurgeons, anesthesiologists-resuscitators, geneticists, and radiation diagnosticians, a decision was made to perform surgery to remove a locally advanced sacrococcygeal tumor.
At 13 days of age, the newborn underwent surgery to remove a locally advanced presacral tumor. The surgery was performed through two approaches: a posterior presacral approach and a laparotomy. The tumor was removed en bloc, macroscopically, and radically. The postoperative period was uneventful.
Conclusion. Surgeries to remove large, locally advanced presacral germ cell tumors in newborns and infants require highly qualified surgeons and surgical teams, as well as the development of an individualized treatment plan that takes into account all potential complications and surgical risks.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.


