Выбор терапии у пожилых больных В-клеточным хроническим лимфолейкозом
- Аннотация
- Статья
- Ссылки



Анализ 437 больных, проходивших обследование в ГНЦ РАМН с 1992 по 2002 годы, показал, что частота выявления В-ХЛЛ у пожилых в России существенно ниже. В частности, на лиц старше 65 лет приходится 18% больных этой патологией (рисунок 1). Это, вероятно, отражает неблагоприятную демографическую ситуацию в России и меньшую продолжительность жизни россиян.
Тем не менее, пожилые больные с отягощенным соматическим статусом составляют существенную часть от общего числа больных В-ХЛЛ. Сложность терапевтического выбора у пожилых больных В-ХЛЛ определяется несколькими факторами. Большое значение имеет худшая переносимость терапии, обусловленная возрастным снижением функционального резерва органов и систем. Имеет значение и высокая частота сопутствующих заболеваний, свойственная этой возрастной группе. Наконец, пациенты старше 65-70 лет практически не включаются в клинические испытания, в связи с чем данных об эффективности и токсичности того или иного химиотерапевтического режима непосредственно в этой возрастной группе чрезвычайно мало. В нашем распоряжении есть только одно рандомизированное исследование, непосредственно посвященное пожилым больным В-ХЛЛ, – CLL5 немецкой группы (1). Некоторую информацию можно почерпнуть из исследований UK CLL4 (2, 3), из межгруппового исследования в США (4), а также из небольших одноцентровых исследований (6-9).
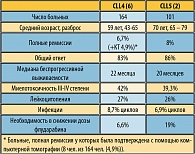
Исследование CLL5 немецкой группы (1), сравнивающее флударабин и лейкеран, посвящено больным старше 65 лет. К моменту начала исследования уже были известны результаты межгруппового исследования США, в котором показано превосходство флударабина над хлорамбуцилом по качеству ремиссий и безрецидивной выживаемости. Цель проведенного немецкой группой исследования CLL5 состояла в оценке переносимости флударабина. С июля 1999 г. по сентябрь 2003 г. в исследование включено 206 больных в возрасте от 65 до 79 лет. Рандомизация осуществлялась на флударабин в дозе 25 мг/м2 внутривенно с 1 по 5-й дни каждые 28 дней, всего 6 циклов (101 больной) или хлорамбуцил 0,4 мг/кг в 1-й и 15-й дни в течение 12 месяцев (105 больных). Профилактическое назначение антибиотиков и ростовых факторов рутинно не проводилось. Результаты исследования отражены на рисунках 2 и 3.
Общий ответ и частота полных ремиссий были значительно выше в группе больных, получавших флударабин (ОО 86% против 57%, p<0,001; ПР 8% против 1%; p=0,04). Медиана беспрогрессивной выживаемости была достоверно выше в группе флударабина (22 месяца) по сравнению с хлорамбуцилом (18 месяцев; p=0,02). Различий в общей выживаемости не было. Таким образом, в этом исследовании показано превосходство флударабина по числу полных ремиссий, общему ответу и, самое важное, по беспрогрессивной выживаемости. Аналогичные выводы получены в межгрупповом исследовании, проведенном в США, и в исследовании UK CLL4, в которых пожилых больных (старше 70 лет) было 25% и 30% соответственно.
Сравнение данных, полученных разными исследовательскими группами, представляет собой непростую задачу. Исследования различаются по критериям ремиссии, неодинаковой сопроводительной терапии, разными способами назначения хлорамбуцила и неодинаковыми критериями снижения доз препаратов. По-видимому, наиболее корректным будет сравнение исследований CLL4 (5) и СLL5 (1) немецкой группы (таблица 1). Эти исследования проводились в одно время, одной исследовательской группой, и режим применения флударабина и критерии снижения доз были одинаковы.
Это сравнение показывает практически одинаковую эффективность флударабина у пожилых и молодых больных. У пожилых больных было получено больше полных ремиссий и не было никаких различий в беспрогрессивной выживаемости. Общий вывод, который можно сделать из этих работ, состоит в том, что эффективность флударабина и флударабин-содержащих курсов у пожилых и молодых пациентов сопоставима. Несмотря на то, что ни в одном из этих исследований не было получено различий в общей выживаемости, флударабин значительно улучшает качество ответа и у многих пациентов вызывает длительные ремиссии. В этом смысле назначение флударабина и флударабин-содержащих предпочтительнее, в том числе и у пожилых больных.
Однако основной вопрос состоит в переносимости флударабина пожилыми больными. По данным исследования CLL5 немецкой группы, миелотоксические осложнения наблюдались чаще и имели большую тяжесть в группе флударабина (все осложнения 79% против 58% (p=0,003); осложнения III и IV степени – 42% против 22% (p=0,004) в ветках флударабина и хлорамбуцила, соответственно). Наибольшие различия получены по лейкопении (27% в группе флударабина и 0% в группе хлорамбуцила, p<0,001). Любопытно, что никаких различий в частоте и тяжести инфекций не было. В группе флударабина инфекции наблюдались у 22% больных, в группе хлорамбуцила – у 25%. В исследовании зарегистрировано 4 смерти, связанные с лечением. Три из них наблюдались в группе, получавшей флударабин. Необходимость в снижении дозы флударабина возникла у 19% у пожилых и 6,6% у молодых. Критерии снижения доз в исследованиях CLL4 и CLL5 были абсолютно одинаковы. При развитии инфекции III степени тяжести, снижении уровня нейтрофилов до 500-1000 клеток/мкл или уровня тромбоцитов до 50-20 тыс./мкл на последующих курсах дозу снижали на 75%. При развитии нейтропении менее 500 клеток и тромбоцитопении менее 20 тыс./мкл на последующих курсах дозу снижали на 50%. Возможно, что отсутствие различий в частоте миелосупрессии и инфекций объясняется более частым снижением доз у пожилых пациентов, поскольку различие по этому показателю, вероятнее всего, достоверно. Со слов руководителя немецкой группы по изучению хронического лимфолейкоза M. Hallek, снижение доз у пожилых чаще всего происходило по причине нейтропении. Каковы бы ни были причины, мы видим, что редукция дозы флударабина у части пациентов не приводит к общему снижению эффективности. Авторы сделали вывод, что флударабин – эффективный и безопасный выбор терапии у пожилых больных В-ХЛЛ с относительно сохранным соматическим статусом.
Отсутствие различий в миелотоксичности и частоте инфекций в исследованиях CLL4 и CLL5 любопытно. Возраст традиционно считается фактором, предрасполагающим к инфекциям. Так, Tam и соавт. (6) анализировали факторы, предрасполагающие к инфекционным осложнениям на выборке из 92 больных с В-ХЛЛ вялотекущими лимфомами, получавшими флударабин. Авторам удалось выявить 6 факторов риска: возраст > 60 лет, более 3 вариантов терапии в анамнезе, назначение флударабина в анамнезе, срок от установления диагноза до назначения флударабина более 3 лет, общее состояние по шкале ECOG > 2 и уровень нейтрофилов менее 2000/мкл. У больных с 0-2 факторами риска риск инфекционного осложнения на цикл составил 7%, у больных с 3 и более факторами – 26% (р < 0,0001); риск сепсиса составил 1% и 8%, соответственно (р < 0,0001).
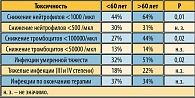
M. Polizzotto и соавт. (7) провели ретроспективное сравнение токсичности флударабин-содержащих курсов (FM, FC и FCR) у пожилых (>60 лет) и молодых (<60 лет) больных. В исследование включено 180 пациентов, получавших лечение в одной клинике, в Австралии. По данным авторов, пожилые больные чаще получали поддержку гранулоцитарным ростовым фактором (16% циклов у пожилых против 5% циклов у молодых, p=0,001), лечение чаще сопровождалось редукцией доз (13% циклов у пожилых и 7% циклов у молодых, p=0,01). Результаты по миелотоксичности и частоте инфекций представлены в таблице 2.
Умеренная миелотоксичность (I-II степени) была значительно выше у пожилых больных, однако не было никаких различий по серьезным осложнениям – глубокой миелотоксичности и тяжелым инфекциям. Можно предположить, что частота умеренных миелотоксических осложнений действительно обусловлена свойственному пожилым больным «снижению функционального ресурса органов». Частота тяжелых миелотоксических осложнений отражает не столько возраст, сколько другие факторы, в частности особенности опухолевого клона и индивидуальную переносимость химиопрепаратов. Поэтому она одинакова в разных возрастных группах. Частота умеренной тяжести и тяжелых инфекций на цикл не различалась. У пожилых больных частота всех инфекций на цикл составила 18%, тяжелых – 7%, у молодых 15% и 6%, различия не достоверны.
Проведенный авторами многовариантный анализ позволил установить, что наибольшее значение имел не возраст, а общее состояние по шкале ECOG (более 2).
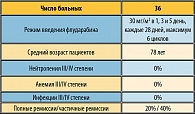
Как показывают результаты исследования CLL5 немецкой группы (1), редукция дозы почти у каждого пятого больного не привела к снижению эффективности. Возможно, что именно этим обусловлены несколько исследований, посвященных менее интенсивным режимам дозирования флударабина. Так, Bezares (8) представил результаты альтернативного 3-дневного курса монотерапии флударабином, в котором препарат в дозе 30 мг/м2 вводился не каждый день, а через день. В исследование было включено 36 больных, со средним возрастом 78 лет. Большинство больных имели множество сопутствующих заболеваний. Миелотоксических осложнений и инфекций III-IV степени не было ни у кого из больных. Общий ответ на лечение составил 60%, полных ремиссий было 20% (таблица 3).
В работе G. Marotta (9) исследована эффективность дозоредуцированного режима FC у 20 пожилых больных. Режим введения был следующим: флударабин 15 мг/м2/день (но не более 25 мг) внутривенно с 1-го по 4-й дни и циклофосфан 200 мг/м2/день внутривенно с 1-го по 4-й дни. Курсы повторялись каждые 28 дней, максимум до 5 курсов. Средний возраст больных – 75 лет, разброс от 61 до 87 лет. Все пациенты ранее получали лечение, в среднем 2 варианта. Было получено 3 полных (15%) и 14 частичных ремиссий (70%). Общий ответ составил 85%. Гранулоцитопения IV степени отмечалась у 4 больных, и только у одного пациента она осложнилась инфекцией. Анемия, требующая трансфузий, наблюдалась у 2 больных. Авторы сделали вывод, что дозоредуцированный режим флударабина и циклофосфана является приемлемым выбором у пожилых больных с множеством сопутствующих заболеваний.
Вполне возможно, что 3-дневный режим монотерапии флударабином является адекватным выбором у пожилых больных с множеством сопутствующих заболеваний. В этой категории пациентов выбор монотерапии хлорамбуцилом или флударабином в первой линии терапии одинаково оправдан, хотя флударабин имеет преимущество по качеству ответа на терапию и качеству жизни. Важно, что дозоредуцированный режим флударабина может применяться в качестве терапии второй линии после хлорамбуцила, когда переход на более агрессивное лечение (антрациклин-содержащие курсы терапии) затруднен. Кроме того, дозоредуцированные режимы флударабина могут применяться в течение длительного времени и позволяют достичь адекватного контроля над болезнью с приемлемым уровнем токсичности. Необходимо отметить, что у молодых больных такая тактика не оправдана.
Таким образом, сравнение эффективности и токсичности флударабина и флударабин-содержащих курсов у молодых и пожилых больных позволяет сделать несколько выводов.
Эффективность флударабина у молодых и пожилых пациентов сопоставима. Интенсификация лечения с помощью флударабин-содержащих курсов у пожилых вполне возможна, при уверенном обеспечении адекватной сопроводительной терапии и возможности быстро госпитализировать больного в случае развития осложнений. Сам по себе возраст не является лимитирующим фактором к применению более эффективных методов лечения. Существенное значение имеет соматический статус и наличие сопутствующих заболеваний, предрасполагающих к инфекциям. По данным исследования Tam и соавт. (7), большое значение имеет срок от момента установления диагноза до назначения флударабина: назначение его на более ранних этапах сопровождается меньшей токсичностью. Тяжелая миелотоксичность, по-видимому, обусловлена не столько возрастом, сколько другими факторами. Поэтому при развитии 1-2 эпизодов тяжелых миелотоксических осложнений следует либо редуцировать дозы, либо проводить другой вариант терапии. У пожилых больных с множеством сопутствующих заболеваний и резистентностью к лейкерану оправдано использовать дозоредуцированные режимы флударабина.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.