Хирургическая коррекция пролапса тазовых органов при полном выпадении матки
- Аннотация
- Статья
- Ссылки
- English
Актуальность
На сегодняшний день пролапс является многофакторной проблемой и выявляется, по некоторым данным, у 41–50% женщин при физикальном обследовании. При этом только 3% женщин отмечают какие-либо симптомы [1].
На основании рекомендаций ACOG выделяют пролапс передней стенки влагалища (цистоцеле), задней стенки влагалища (ректоцеле) и выпадение матки, которое иногда называют апикальным пролапсом. Цистоцеле, как правило, встречается в два раза чаще, чем ректоцеле, и в три раза чаще, чем выпадение матки.
Ведущей причиной пролапса является беременность, поскольку в норме опора тазового дна обеспечивается мышцей, поднимающей задний проход, и связочным аппаратом. В норме влагалище располагается в горизонтальной плоскости параллельно m. levatorani [2]. Во время родов влагалище смещается по вертикальной оси, что приводит к конфигурации соединительнотканного аппарата с последующими изменениями архитектоники связочного аппарата влагалища [3]. При биомеханическом моделировании доказано, что во втором периоде родов m. levatorani растягивается более чем на 200% сверх порога растяжения [4].
К другим этиологическим факторам относятся этническая принадлежность, возраст, паритет, повышенный индекс массы тела, системные заболевания соединительной ткани, гистерэктомия и пролапс у близких родственников [5]. Кроме того, выделяют причины экстрагенитального характера: хронический кашель, хронический запор и рутинный подъем тяжестей. Ведущей акушерской причиной считаются оперативные влагалищные роды с применением акушерских щипцов и вакуум-экстрактора [5, 6].
Обычно симптомы при пролапсе тазовых органов включают в себя функциональные расстройства смежных органов малого таза. Это требует поиска оптимальных решений и участия смежных специалистов – урологов и проктологов [7]. Полиэтиологичность пролапса тазовых органов делает возможным применение широкого спектра консервативных методов лечения, включающих физические упражнения, лазерные и радиоволновые методики, объем-образующие препараты и др. [6, 8].
Обсуждая данную проблему, нельзя не сказать о «подводных камнях». В частности, речь идет о высоком проценте рецидивов: порядка 30% прооперированных женщин нуждаются в повторных операциях [9]. Как правило, это следствие неправильной хирургической тактики, недооценки степени пролапса и переоценки коллагенового потенциала связочного аппарата [10].
В настоящее время золотого стандарта лечения пролапса не существует. Известно множество методов коррекции, как консервативных, так и хирургических [6, 11].
При выборе тактики лечения хирург в первую очередь обращает внимание на возраст женщины. В более молодом возрасте следует выполнять максимально органосберегающие операции, позволяющие женщине реализовать впоследствии репродуктивную функцию и сохранить сексуальный потенциал. В более старшем возрасте предпочтение отдают улучшению качества жизни, подразумевающему комфорт и отсутствие рецидивирующего течения [12, 13].
Клинический случай
Пациентка С. 66 лет европеоидной расы обратилась в декабре 2022 г. в Долгопрудненскую центральную городскую больницу для оперативного лечения полного выпадения матки и опущения стенок влагалища с формированием цисто- и ректоцеле.
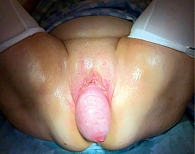
Анамнез болезни: с 2012 г. наблюдалась у гинеколога с жалобами на опущение стенок влагалища. По рекомендации специалиста выполнялась гимнастика Кегеля. С 2017 г. пациентка отмечала прогрессирование пролапса (рис. 1).
На момент осмотра: жалобы на ощущение инородного тела в области промежности.
Физикальное обследование: выраженное выбухание передней стенки влагалища, сочетающейся с пролабированием передней стенки прямой кишки и диастазом леваторов порядка 3 см. Кашлевая проба отрицательная.
Проведены вагинальная гистерэктомия без придатков, кольпорафия, кольпоперинеолеваторопластика. Операция выполнялась под спинномозговой анестезией, с помощью гидропрепаровки осуществлен субфасциальный разрез по средней линии передней стенки влагалища. Отсепарирована передняя стенка влагалища по средней линии вверх и латерально. Мочевой пузырь тупым путем отведен от передней поверхности шейки матки и смещен кверху. Пузырно-шеечные связки сначала пересечены, затем прошиты и перевязаны. Вскрыт задний свод. Наложены зажимы на крестцово-маточные и кардиальные связки с последующим пересечением и прошиванием. Отсепарирована брюшина в области пузырно-маточной складки. Клеммированы и лигированы концевые отделы маточных труб, собственные яичниковые связки, маточные сосуды и круглые связки матки. Тело матки удалено. При осмотре придатков все изменения соответствовали возрастной норме. Проведена перитонизация, культи связок связаны экстраперитонеально. Целостность стенок влагалища восстановлена викриловым швом.
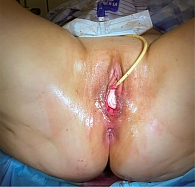
На следующем этапе операции выполнен субфасциальный разрез по средней линии задней стенки влагалища. На ректо-вагинальную фасцию наложены сближающие швы, задняя стенка ушита непрерывным швом, промежность – косметическим (рис. 2). Кровопотеря составила 100 мл. Макропрепарат отправлен на гистологическое исследование. По результатам выявлены лейомиомы с различной степенью фиброза и дистрофических изменений, наботовы кисты, хронический цервицит и хронический вагинит.
Пациентка в удовлетворительном состоянии выписана домой на третьи сутки.
Обсуждение
Данный клинический случай показывает, что при полном выпадении матки операцией выбора является влагалищная экстирпация без придатков.
Нами проведен поиск работ в электронной базе PubMed по ключевым словам: uterus prolapse, vaginal extirpation, vaginal hysterectomy, uterine descent. В результате найдено 16 систематических обзоров и метаанализов, посвященных сравнению лапароскопической гистерэктомии и вагинальной экстирпации матки без придатков.
По мнению S.H. Lee и соавт., влагалищная экстирпация – операция выбора, поскольку продолжительность оперативного вмешательства и боль в послеоперационном периоде ниже [14, 15].
В метаанализе E.M. Sandberg и соавт. помимо указанных выше преимуществ отмечен более низкий процент перехода на лапаротомический доступ [16]. Одним из осложнений, ассоциированных с лапароскопической гистерэктомией, является ранение мочевого пузыря или мочеточников. По данным R.J. Detollenaere и соавт., риск выше на 1,8% [17]. При этом N. Johnson и соавт. приводят другой показатель – 2,61% [18].
Необходимо учитывать, что в рутинной практике врача акушера-гинеколога операцией выбора должна быть влагалищная экстирпация. Это обусловлено более низким риском интраоперационных осложнений. Еще одно преимущество – сравнительно ранняя активизация и меньшая потребность в анальгезии в раннем послеоперационном периоде [6, 13, 15].
Заключение
На сегодняшний день единого золотого стандарта хирургического лечения пролапса тазовых органов не существует. При полном выпадении матки операцией выбора признана влагалищная гистерэктомия без придатков. Основными преимуществами данной операции являются продолжительность оперативного вмешательства, а также сравнительно короткая реабилитация, малая кровопотеря и самочувствие пациенток старшего и пожилого возраста в послеоперационном периоде.
Ye.V. Sibirskaya, PhD, Prof., I.V. Karachentsova, PhD, K.S. Baranov, Yu.A. Kirillova, P.O. Nikiforova
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Russian Children's Clinical Hospital of N.I. Pirogov Russian National Research Medical University
N.I. Pirogov Russian National Research Medical University
Dolgoprudny Central City Hospital
N.I. Pirogov National Medical and Surgical Center
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
Total prolapse of the uterus is a common pathology in older women who have given birth. To date, there is no single ‘gold standard’ in the surgical management of women with total uterine prolapse. Using the example of this case report, we would like to demonstrate that the operation of choice should be considered – vaginal extirpation of the uterus without appendages. This is due to the lower frequency of intraoperative complications and the peculiarities of the course of the postoperative period, as well as early activation and rehabilitation.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.