Клинический профиль пациентки с тазовыми дисфункциями
- Аннотация
- Статья
- Ссылки
- English
Цель кросс-секционного проспективного исследования – проанализировать тазовую дисфункцию пациенток, поступающих в клинику для выполнения оперативного лечения, а также характеристики и данные их анамнеза, приведшие к данной патологии.
Материал и методы. В кросс-секционное проспективное исследование было включено 159 пациенток, поступивших в клинику для выполнения оперативного вмешательства по поводу тазовых дисфункций. До оперативного вмешательства пациентки заполняли валидизированные опросники для оценки состояния – ICIQ-SF, PISQ-12, PFIQ-7, PFDI-20.
Результаты. Общее число прооперированных пациенток составило 156, их средний возраст – 56,3 года (±12 лет).
Медиана индекса массы тела – 28,6 кг/м2. Из соматических заболеваний наиболее распространенной была гипертоническая болезнь (38,9% случаев), за ней следовали варикозное расширение вен нижних конечностей (16,9%), сахарный диабет (7,5%), бронхиальная астма и хронический бронхит (5%). Максимальное количество самостоятельных родов – 5 (4,9%), чаще всего самостоятельное родоразрешение происходило один или два раза в течение жизни (39,3 и 36,1% соответственно). Частота выполнения операции кесарева сечения – один-два раза. При этом у 36 (55,9%) рожавших пациенток отмечались разрывы промежности в родах.
Заключение. Социально-демографические факторы, такие как возраст, заболевания желудочно-кишечного тракта, избыточная масса тела, вагинальные роды, особенно инструментальные, связаны с высокой вероятностью развития дисфункции тазового дна.
Цель кросс-секционного проспективного исследования – проанализировать тазовую дисфункцию пациенток, поступающих в клинику для выполнения оперативного лечения, а также характеристики и данные их анамнеза, приведшие к данной патологии.
Материал и методы. В кросс-секционное проспективное исследование было включено 159 пациенток, поступивших в клинику для выполнения оперативного вмешательства по поводу тазовых дисфункций. До оперативного вмешательства пациентки заполняли валидизированные опросники для оценки состояния – ICIQ-SF, PISQ-12, PFIQ-7, PFDI-20.
Результаты. Общее число прооперированных пациенток составило 156, их средний возраст – 56,3 года (±12 лет).
Медиана индекса массы тела – 28,6 кг/м2. Из соматических заболеваний наиболее распространенной была гипертоническая болезнь (38,9% случаев), за ней следовали варикозное расширение вен нижних конечностей (16,9%), сахарный диабет (7,5%), бронхиальная астма и хронический бронхит (5%). Максимальное количество самостоятельных родов – 5 (4,9%), чаще всего самостоятельное родоразрешение происходило один или два раза в течение жизни (39,3 и 36,1% соответственно). Частота выполнения операции кесарева сечения – один-два раза. При этом у 36 (55,9%) рожавших пациенток отмечались разрывы промежности в родах.
Заключение. Социально-демографические факторы, такие как возраст, заболевания желудочно-кишечного тракта, избыточная масса тела, вагинальные роды, особенно инструментальные, связаны с высокой вероятностью развития дисфункции тазового дна.
Введение
Тазовые дисфункции – комплекс нарушений функции мышц тазового дна и связочного аппарата, который приводит к пролапсу тазовых органов, недержанию мочи, сексуальной дисфункции, анальной инконтиненции, тазовой боли. Распространенность тазовых дисфункций в мире колеблется в пределах от 1,9 до 46,5%. В настоящее время возрастает запрос пациенток на коррекцию пролапса тазовых органов и недержания мочи, которые раньше считались составляющей процесса старения. Средняя продолжительность жизни в развитых странах увеличивается. В ряде регионов на долю людей старше 65 лет приходится 25%. Ожидается, что число женщин, нуждающихся в лечении по поводу тазовых дисфункций, будет возрастать. Женщины, которым на текущий момент исполнилось 30–40 лет, в отличие от старшего поколения предъявляют иные требования к своему физическому состоянию.
Одно из наиболее частых проявлений тазовых дисфункций – недержание мочи. Эта патология имеет место у большого количества женщин всех возрастных групп. По данным Д.Ю. Пушкаря и соавт., в России частота недержания мочи у женщин достигает 38,6% [1]. В Европе этот показатель у женщин в возрасте ≥ 40 лет составляет 15,9%, что существенно выше, чем у мужчин того же возраста [2]. В Китае данный показатель у женщин всех возрастов составляет 18,9%, а у женщин в возрасте 50–59 лет – 28% [3].
Исследования семейной истории показывают в два-три раза большую распространенность стрессового недержания мочи среди родственников первой степени родства. В норвежском исследовании состояния здоровья дочерей от женщины с недержанием мочи у них отмечался повышенный риск развития данного заболевания. В целом у сестер женщины с недержанием мочи риск был несколько выше, чем у ее дочерей [4].
В ряде исследований оценивали влияние беременности, в частности естественных родов, на риск развития инконтиненции [5]. Показано, что недержание мочи, предшествующее беременности у нерожавших женщин, ассоциируется с увеличением распространенности этой патологии через 4–12 лет после родов [6]. Беременность сама по себе, независимо от родов и способа родоразрешения, представляет фактор риска послеродового недержания мочи, особенно если оно началось в первом триместре. Во время беременности распространенность недержания мочи возрастает с увеличением срока гестации [7]. Считается, что первые роды в наибольшей степени увеличивают риск развития недержания мочи. В недавних исследованиях продемонстрировано дальнейшее увеличение этого показателя при каждом родоразрешении [8].
Как и недержание мочи, пролапс тазовых органов относится к проявлениям тазовой дисфункции. Ослабление мышц тазового дна и связочного аппарата способствует опущению органов малого таза за пределы влагалища. Изменение анатомии неизбежно влечет за собой нарушение функции органов. Известно множество факторов риска, связанных с генитальным пролапсом. Тем не менее наличие таких факторов риска необязательно предопределяет развитие пролапса тазовых органов в будущем. Примерно 13% женщин переносят операцию по поводу пролапса в течение жизни [9, 10].
Помимо механического дискомфорта генитальный пролапс может негативно влиять на сексуальность, качество жизни и является одной из наиболее распространенных причин, по которым гинекологические операции проводятся в возрасте старше среднего [11].
В одном из исследований пролапс изучали в зависимости от расовой принадлежности. С учетом множества других факторов в ходе многомерного анализа установлено, что распространенность пролапса среди афроамериканок самая низкая, среди испанских женщин самая высокая [12].
Генитальный пролапс – редкое заболевание у нерожавших женщин и женщин после одной или нескольких операций кесарева сечения. Это говорит о том, что способ родоразрешения важнее самой беременности. Акушерская травма, возникающая в результате прохождения плода через естественные родовые пути во время вагинальных родов, и увеличение паритета считаются важными факторами риска развития пролапса. По этическим и практическим соображениям рандомизированные контролируемые исследования причинно-следственных связей вагинального родоразрешения и операции кесарева сечения на состояние тазового дна не проводятся. Основным источником знаний по этому вопросу остаются наблюдательные исследования. Между тем бытует мнение, что роды служат фактором риска развития пролапса тазовых органов из-за явной или скрытой травмы тканей тазового дна. Показано, что первые вагинальные роды увеличивают риск пролапса гениталий в два раза, каждые дополнительные роды – на 10–20% [13].
Существует несколько соматических факторов риска развития генитального пролапса. Распространенные заболевания соединительной ткани, такие как болезнь Элерса – Данло и синдром Марфана, ассоциируются с повышенным риском развития пролапса гениталий [14]. Факторы риска развития заболеваний тазового дна у женщин, проживающих в развивающихся странах, аналогичны таковым у жительниц промышленно развитых стран. В обзорном исследовании, проведенном в 16 странах с низким и ниже среднего уровнем дохода, средняя распространенность пролапса тазовых органов составила 19,7% (диапазон – 3,4–56,4%), но факторы риска были аналогичны описанным в исследованиях, выполненных в более богатых странах [15].
Сексуальная дисфункция считается одним из симптомов, связанных с пролапсом тазовых органов, недержанием мочи, и мотивирует женщин обращаться за медицинской помощью. Только 50% женщин, обращающихся в урогинекологические клиники, ведут активную половую жизнь. Из них 60% имеют сексуальную дисфункцию.
Психическое здоровье является важным компонентом благополучия и высокого качества жизни. В формировании психического здоровья женщины участвует множество факторов, но одним из них является дисфункция тазового дна. Частота расстройств психического здоровья в связи с дисфункцией тазового дна варьируется в широких пределах – от 20 до 71% [16]. Психологический вред, вызванный подтеканием мочи во время полового акта, также может снизить сексуальный интерес. Таким образом, недержание мочи неблагоприятно воздействует не только на физическое и психическое здоровье, но и на сексуальную функцию [17]. Зарегистрированная частота коитального недержания мочи у пациенток с недержанием мочи составляет 28–70%, что может ограничивать или даже приводить к полному отказу от сексуальной жизни пар [18].
Цель данного кросс-секционного проспективного исследования – проанализировать тазовую дисфункцию пациенток, поступающих в клинику для выполнения оперативного лечения, а также характеристики и данные их анамнеза, приведшие к данной патологии.
Материал и методы
В кросс-секционном проспективном исследовании участвовали женщины с тазовыми дисфункциями, которым проводилось соответствующее оперативное лечение с марта по октябрь 2023 г. Критериями включения в исследование служили симптоматический пролапс тазовых органов, недержание мочи, отсутствие эффекта от консервативного лечения. Критерии исключения: отказ от оперативного вмешательства в ходе исследования, беременность. До оперативного вмешательства пациентки заполняли валидизированные опросники для оценки состояния – ICIQ-SF, PISQ-12, PFIQ-7, PFDI-20. Все пациентки прошли обследование на дооперационном этапе, с ними проводились беседы о характере нозологии, методах оперативного лечения и дальнейшей реабилитации. Пациентки были осмотрены на гинекологическом кресле, им выполнены пробы для оценки генитального пролапса, «кашлевая» проба стоя и лежа, влагалищное исследование, оценивались болезненность тазовых мышц, эластичность тканей.
Исследование одобрено Межвузовским комитетом по этике (протокол № 04-23 от 13 апреля 2023 г.). Женщины подписали информированное добровольное согласие на участие в исследовании.
Статистическая обработка данных осуществлялась с помощью статистических пакетов IBM SPSS 26.0 IBM, США, Jamovi 1.8.3, а также пакета Excel (код продукта 00334-38920-77957-AA497). Для оценки нормальности распределения использовали критерий Шапиро – Уилка. Нормально распределенные данные описывали на основании среднего значения и стандартного отклонения. Данные, не подчинявшиеся закону нормального распределения, описывали с помощью медианы, минимального и максимального значения, межквартильного диапазона.
Результаты
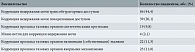
Общее число прооперированных пациенток составило 156, средний возраст – 56,3 года (±12 лет). Медиана индекса массы тела (ИМТ) составила 28,6 кг/м2. Из соматических заболеваний у пациенток наиболее распространенной была гипертоническая болезнь (38,9% случаев), за ней следовали варикозное расширение вен нижних конечностей (16,9%), сахарный диабет (7,5%), бронхиальная астма и хронический бронхит (5%). Вредные привычки, а именно курение, отмечались у 6 (3,7%) пациенток. Максимальное количество самостоятельных родов – 5 (4,9%), частота самостоятельного родоразрешения – один-два раза в течение жизни (39,3 и 36,1% соответственно). Операция кесарева сечения выполнялась один-два раза. При этом у 36 (55,9%) рожавших пациенток отмечались разрывы промежности в родах.
Стрессовое недержание выявлено у 77 (48,4%) женщин. У 60 (37,7%) зарегистрировано смешанное недержание мочи. 68 (47,6%) пациенток жаловались на недержание мочи при половом контакте.
При осмотре у 32 (20%) пациенток из 159 отмечалось опущение или выпадение органов малого таза, у 5,8% из них с формированием ректоцеле, у 48,1% – с формированием цистоцеле и у 2,9% – комбинация цистоцеле и ректоцеле. У 18 (11%) женщин имели место пролапс тазовых органов и недержание мочи.
Всего выполнено 194 оперативных вмешательства (некоторым пациенткам проводилось несколько вмешательств одновременно). Большая часть выполняемых операций была представлена петлевой пластикой уретры (129 (66,6%)). Вторыми по распространенности оказались оперативные вмешательства по коррекции пролапса тазовых органов (64 (32,9%)). Коррекция тазового дна нативными тканями выполнена 22 (11,3%) женщинам, с использованием синтетических протезов – 19 (9,8%) и якорных механизмов – 23 (11,8%). Как правило, при выполнении слинговой уретропексии применяли трансобтураторный доступ (86 (44,4%)). В то же время позадилонный доступ использовали в 39 (20,1%) случаях. У 4 (2,1%) пациенток операция выполнялась с помощью мини-слинга Ophira (табл. 1).
78 (49%) пациенток принимали по крайней мере один из препаратов, представленных в табл. 2. Антигипертензивные препараты использовали 33% пациенток, бета-блокаторы – 14%, статины – 11%. В нашем исследовании 109 пациенток находились в менопаузе, лишь 4 (2,5%) из них получали гормональную заместительную терапию.
Энурез в детстве, согласно опроснику, наблюдался у 13 (8,3%) пациенток из 157 ответивших. 36 (23,1%) женщин из 156 имели в анамнезе операции по поводу недержания мочи, пролапса, заболеваний прямой кишки. 29 (19,3%) пациенток из 150 отмечали нарушения мочеиспускания сразу после оперативных вмешательств на органах малого таза в прошлом. 114 (73%) женщин были сексуально активны.
По данным опросника PFIQ-7, при ответе на вопросы «Как часто симптомы, связанные с выпавшей маткой/тазом, влияют на эмоциональное благополучие (нервозность, депрессия)?», «Как часто симптомы, связанные с мочевым пузырем/мочой, влияют на ощущение неудовлетворенности?» минимальный балл был 0 (никогда), максимальный – 3 (очень часто). После проведенного оперативного лечения максимальным был 1 балл (редко). Таким образом, улучшились эмоциональное благополучие, удовлетворенность.
Обсуждение
Прогрессирующее старение населения и обращение к хирургическому гинекологическому лечению являются основными состояниями, связанными с более высокой распространенностью тазовых дисфункций.
В нашем исследовании средний ИМТ у пациенток с тазовыми дисфункциями составил 28,6 кг/м2, что свидетельствует об избыточной массе тела. Взаимосвязь между увеличением ИМТ и развитием недержания мочи изучалась неоднократно. С увеличением массы тела возрастает давление на тазовое дно органами брюшной полости и малого таза. В ряде случаев к уменьшению симптомов недержания мочи может приводить снижение ИМТ. Снижение ИМТ с помощью оперативного вмешательства также способствует уменьшению симптомов тазовых дисфункций [19]. С этим согласуются результаты метаанализа J. Zhang и соавт., показавшие, что бариатрическая хирургия снижает частоту недержания мочи у женщин с ожирением спустя шесть месяцев. Женщины с ожирением подвержены риску дисфункции тазового дна с трехкратным увеличением частоты ургентного недержания мочи и вдвое более высоким риском стрессового недержания мочи. Национальный институт здравоохранения и совершенствования медицинской помощи (NICE) и Европейская ассоциация урологов (EAU) рекомендуют женщинам с ИМТ ≥ 30 кг/м2 подумать о снижении веса, прежде чем рассматривать вопрос о хирургическом вмешательстве при недержании мочи. Речь идет о рекомендациях по снижению веса с помощью диетических, фармакологических, поведенческих вмешательств или их комбинации [20]. Когортное исследование эффектов хирургических вмешательств по коррекции веса показало, что уменьшение абдоминального ожирения связано со значительным снижением давления на мочевой пузырь [21].
Хронические заболевания, такие как хронический бронхит, бронхиальная астма, приводят к хроническому кашлю, что может вызывать повышение давления в брюшной полости и соответственно на тазовое дно. Это в свою очередь приводит к повреждению поддерживающего аппарата уретры и недержанию мочи. Грыжи передней брюшной стенки, варикозное расширение вен нижних конечностей, дисплазии соединительной ткани часто сопутствуют пролапсу тазовых органов у женщин.
В нашем исследовании 55,9% рожавших женщин имели разрывы промежности в родах либо им выполнялась эпизиотомия. Проспективное исследование с участием 377 первородящих женщин показало, что женщины с разрывом промежности 3–4-й степени в пять раз реже сексуально активны, чем женщины с интактной промежностью, из-за более значительной и длительной диспареунии. Тяжелая травма промежности во время родов ассоциируется со снижением сексуальной функции после родов, более высокой распространенностью тазовой боли и более длительным периодом возобновления сексуальной активности после родов [22].
Метаанализ C.T.S. Lima и соавт. был посвящен проверке гипотезы о том, что эпизиотомия и тяжелый разрыв промежности увеличивают риск повреждения тазового дна. Установлено, что пациентки с авульсией мышцы, поднимающей задний проход, в 1,77 раза чаще подвергались эпизиотомии в родах, в 4,31 раза чаще имели тяжелый разрыв промежности. Таким образом, и эпизиотомия, и тяжелый разрыв промежности являются факторами риска авульсии мышцы, поднимающей задний проход, и приводят к высокому риску развития тазовых дисфункций [23].
R.A. Peinado Molina и соавт., проанализировав распространенность психических заболеваний при тазовых дисфункциях среди женщин, пришли к выводу, что депрессия поражает по крайней мере двух из десяти женщин с тазовыми дисфункциями. Уровень тревожности, сочетающейся с другими расстройствами тазового дна, включая тазовую боль, пролапс тазовых органов и иные дисфункции, чуть ниже. Пролапс тазовых органов считается вторым по распространенности заболеванием среди женщин с тазовыми дисфункциями. Более 20% из них указывают на тревожность [24].
Планируются дальнейшее наблюдение за пациентками, контрольное обследование через три, шесть, 12 месяцев после оперативного вмешательства, оценка качества их жизни с использованием валидизированных опросников, изучение структуры измененного тазового дна и выявление предрасполагающих факторов развития тазовых дисфункций.
Заключение
Социально-демографические факторы, такие как возраст, заболевания желудочно-кишечного тракта, избыточная масса тела, вагинальные роды, особенно инструментальные, связаны с высокой вероятностью дисфункции тазового дна. Пациентки должны быть готовы регулярно задавать вопросы и обсуждать наиболее распространенные проблемы тазового дна, в частности сексуальные, с хирургами. Использование валидизированных опросников снижает риск неадекватной оценки тяжести симптомов.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Этическое одобрение. Исследование одобрено Межвузовским комитетом по этике (протокол № 04-23 от 13 апреля 2023 г.).
Информированное согласие. Все пациентки подписали информированное согласие на участие в исследовании и обработку персональных данных.
B.Kh. Ausheva, G.R. Kasyan, PhD, Prof., S.G. Tsahilova, PhD, Prof., D.Yu. Pushkar, PhD, Prof., Academician of RASci
Russian University of Medicine
S.P. Botkin Moscow Multidisciplinary Scientific and Clinical Center
Maternity Hospital № 8 of the O.M. Filatov City Clinical Hospital № 15
Contact person: Bella Kh. Ausheva, bellausheva@mail.ru
Introduction. Pelvic dysfunction is a complex of disorders of the pelvic floor muscles and ligamentous apparatus, which leads to conditions such as pelvic organ prolapse, urinary incontinence, sexual dysfunction, anal incontinence, pelvic pain. Currently, there is a growing demand from patients for the correction of pelvic organ prolapse and urinary incontinence, which were previously considered part of aging.
Purpose of this cross-sectional prospective study is to analyze the pelvic dysfunction of patients admitted for surgical treatment, as well as the characteristics and medical history of this category of patients that led to this clinical picture.
Material and methods. A prospective cross-sectional study included 159 patients who were admitted for surgery for pelvic dysfunction. Before surgery, the patients completed validated questionnaires to assess their condition – ICIQ-SF, PISQ-12, PFIQ-7, PFDI-20.
Results. The total number of patients treated was 156, with an average age of 56.3 (± 12) years. The median body mass index was 28.6 kg/m². Hypertension was the most common somatic disease (38.9% of cases), followed by varicose veins (16.9%) and diabetes mellitus (7.5%). Other conditions included bronchial asthma and chronic bronchitis (both 5%). The maximum number of independent deliveries was 5 (4.9%). Most often, women had self-delivered 1 or 2 times (39.3 and 36.1% respectively). Cesarean sections were performed 1–2 times. Meanwhile, 36 (55.9%) patients who delivered had perineal tears during childbirth.
Conclusions. Various socio-demographic factors, such as age, the presence of diseases of the gastrointestinal tract, overweight, and vaginal delivery, especially instrumental vaginal delivery, are associated with a higher likelihood of pelvic floor dysfunction.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.