Клинический случай тромботической тромбоцитопенической пурпуры у ребенка 11 лет
- Аннотация
- Статья
- Ссылки
- English
Введение
Тромботическая тромбоцитопеническая пурпура (ТТП) – тяжелая тромботическая микроангиопатия, при которой повреждаются мелкие сосуды в совокупности с гемолитической анемией, системной агрегацией тромбоцитов и их внутрисосудистой коагуляцией и которая протекает с развитием геморрагического синдрома, поражением почек (нередко осложненной острой почечной недостаточности), нервной системы и других органов.
Первая статья (автор E. Moschcowitz) с подробным описанием случая была опубликована в журнале Archives of Internal Medicine в 1925 г. В 1947 г. болезнь получила название тромботической тромбоцитопенической пурпуры [1–3]. В последующие десятилетия отечественные и зарубежные ученые изучали механизмы развития ТТП. В качестве основной причины болезни Мошковица они предложили рассматривать макромолекулы фактора фон Виллебранда, вызывающие неконтролируемую агглютинацию тромбоцитов и тромбозы [2, 4]. Позже у больных с ТТП был выявлен дефицит металлопротеазы, что способствовало уменьшению размеров мультимеров фактора фон Виллебранда [4]. Впоследствии металлопротеаза была очищена и идентифицирована как ADAMTS-13. Величина этого показателя < 5% специфична для ТТП [5, 6]. Кроме того, у взрослых пациентов с ТТП были обнаружены антитела класса иммуноглобулинов (Ig) G, ингибирующие активность данного фермента [7]. Для клинического течения ТТП характерно острое начало: заболевание развивается, как правило, внезапно, на фоне полного здоровья, имеет крайне агрессивное течение, требующее экстренной адекватной терапии, в отсутствие которой летальность может достигать 100%. Нередко возникает гриппоподобный продромальный период, затем болезнь манифестирует [8, 9].
Трудности в диагностике ТТП обусловлены наличием неспецифических клинических симптомов. В то же время исследователи выделяют классическую пентаду: тромбоцитопению, микроангиопатическую гемолитическую анемию, неврологические нарушения, поражение почек, лихорадку [8–10]. Однако все пять симптомов присутствуют не всегда [8]. При лабораторном исследовании в гемограмме выявляются снижение уровня тромбоцитов, эритроцитов, их фрагментированные формы (шизоциты), количество лейкоцитов нормальное или незначительно увеличенное. Миелограмма показывает раздражение эритроидного и мегакариоцитарного ростков [11]. Показатели коагулограммы (протромбиновое время и активированное парциальное тромбопластиновое время) обычно нормальные или незначительно повышены. На поздних стадиях может присоединяться ДВС-синдром [11, 12]. При биохимическом исследовании крови отмечаются увеличение уровня общего билирубина за счет непрямой фракции, повышенная активность лактатдегидрогеназы (ЛДГ).
Диагностика основана на наличии вышеперечисленных клинико-лабораторных показателей. В отсутствие клинически установленных причин заболевания рекомендуется использовать первично-диагностические критерии. Речь идет о тромбоцитопении, микроангиопатической гемолитической анемии – диагностической диаде [13–15]. Особое диагностическое значение имеет повышенная активность ЛДГ в сыворотке крови [12].
Лечение ТТП кардинально отличается от лечения других тромбоваскулитов. Снижение образования микротромбов достигается на фоне применения плазмафереза с большим объемом свежезамороженной плазмы, дезагрегантов, глюкокортикостероидов, по клиническим показаниям – трансфузии эритроцитов. Инфузии тромбоцитарной массы не показаны [10, 14]. Ослабление микроангиопатического процесса свидетельствует об успешной терапии ТТП и выражается в снижении неврологической симптоматики, улучшении функции почек, повышении уровня гемоглобина, уменьшении количества ретикулоцитов, шизоцитов, концентрации ЛДГ [8].
Клинический случай
Пациентка Р. 11 лет поступила в отделение гематологии/онкологии Республиканской детской клинической больницы 25 мая 2015 г. с жалобами на общую слабость, утомляемость, бледность, желтушность кожи, геморрагические высыпания, раздражительность.
Из анамнеза: родилась от второй беременности, протекавшей без патологии, вторых срочных родов. Масса тела при рождении – 3400 г. Развивалась в соответствии с возрастом. Привита по календарю.
Заболевание началось примерно за три недели до госпитализации со слабости, бледности и желтушности кожи, геморрагических высыпаний на нижних конечностях. При амбулаторном обследовании гемограмма показала изменения в виде снижения уровня гемоглобина и количества тромбоцитов. Пациентка была госпитализирована.
При осмотре в стационаре состояние тяжелое, обусловленное анемическим, геморрагическим, интоксикационным синдромами. Масса тела – 27 кг, рост – 133 см, уровень физического развития ниже среднего. Кожные покровы желтушные на бледном фоне, склеры бледные, геморрагические высыпания в виде петехий, экхимозов на нижних конечностях и туловище. Склеры субиктеричны. Единичные периферические лимфоузлы (шейные, подмышечные, паховые) до 0,5–1,0 см, эластической консистенции. Перкуторно над легкими коробочный оттенок легочного звука, в нижних отделах притупление. Аускультативно – дыхание жесткое, в нижних отделах ослабленное. Частота дыхательных движений – 24–26 в минуту. Область сердца визуально не изменена. Границы относительной сердечной тупости в пределах возрастной нормы. Частота сердечных сокращений – 112–120 в минуту. Артериальное давление (АД) – 110/65–140/80 мм рт. ст. Живот мягкий, безболезненный. Печень +1,0 см, край гладкий, умеренно-эластической консистенции. Селезенка у края реберной дуги. Стул оформлен. Моча светло-желтая (несколько раз отмечался темно-коричневый цвет). Нервно-психическое развитие соответствует возрасту.
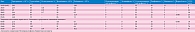
Лабораторные данные представлены в табл. 1. Группа крови В (III), Rh-положительная.
Анализ крови от 2 июня 2015 г.: активность металлопероксидазы ADAMTS-13 плазмы крови – 8% уровня активности в контрольной плазме.
Анализ крови на уровень антител к фактору Н от 4 июня: 23%.
Ингибиторные антитела против ADAMTS-13 (3 июня) – результат положительный.
Анализ крови на маркеры системной красной волчанки от 4 июня:
- волчаночный антикоагулянт – слабо присутствует;
- антитела IgG к двуспиральной ДНК – 11,6 МЕ/мл (норма 0–25);
- антитела к фосфолипидам IgG – 5,85 МЕ/мл (0–10);
- антитела к фосфолипидам IgM – 3,12 МЕ/мл (0–10)
- антинуклеарные антитела (SS-A/Ro, SS-B/La, RNP70, Sm, RNP/Sm) – результат отрицательный;
- антитела к бета-2-гликопротеиду 1 IgG – 2,77 МЕ/мл (0–5);
- антитела к бета-2-гликопротеиду 1 IgМ – 1,26 МЕ/мл (0–5);
- антитела к кардиолипину IgG – 1,9 МЕ/мл (0–10);
- антитела к кардиолипину IgМ – 1 МЕ/мл (0–7).
Результаты биохимического анализа крови приведены в табл. 2.
Коагулограмма:
- 26 мая: фибриноген – 2,73 г/л, протромбиновое время (ПВ) – 26,8 с, протромбиновый индекс (ПТИ) – 54,7%, международное нормализованное отношение (МНО) – 1,55;
- 2 июня: ПТИ – 78,6%, фибриноген – 4,44 г/л, МНО – 1,31;
- 3 июня: ПТИ – 85,2%, фибриноген – 4,4 г/л, МНО – 1,24.
Проба Кумбса (прямая и непрямая) от 26 мая отрицательная.
Исследование костного мозга проведено 29 мая. В миелограмме пунктат костного мозга богат клеточными элементами. Бластных клеток – 0,8%. Гиперплазия эритроидного ростка. Мегакариоцитарный росток сужен. При обзорном осмотре препаратов – единичные мегакариоциты без отшнуровки. В составе гранулоцитарного ростка изменений нет.
Результаты общего анализа мочи приведены в табл. 3.
Анализ мочи на желчные пигменты от 29 мая – результат отрицательный.
Электрокардиограмма:
- 26 мая: ритм синусовый, тахикардия – 120 в минуту. Нормальное положение электрической оси. Неполная блокада правой ветви пучка Гиса;
- 1 июня: ритм синусовый, тахикардия, 125–130 в минуту. Вертикальное положение электрической оси сердца. Нарушение процессов реполяризации желудочков;
- 4 июня: ритм синусовый, 110 в минуту. Нормальное положение электрической оси сердца. Неполная блокада правой ветви пучка Гиса;
- 8 июня: синусовый ритм, 77 в минуту, нормальное положение электрической оси сердца. Вариант нормы.
Эхокардиография:
- 27 мая: размеры стенок и полостей сердца в пределах возрастной нормы. Пролапс митрального клапана – 4,2 мм (1-я степень). Межжелудочковая перегородка и межпредсердная перегородка непрерывные. Сократительная функция миокарда удовлетворительная;
- 2 июня: клапанной патологии нет. Сократительная функция миокарда не нарушена. Свободной жидкости в перикарде нет. Признаков внутрисердечного шунтирования не выявлено.
Рентгенограмма органов грудной клетки:
- 26 мая: легочные поля прозрачны. Легочный рисунок умеренно усилен в прикорневых зонах. Тени корней структурны. Синусы свободны. Тень средостения без особенностей;
- 2 июня: обогащение легочного рисунка в прикорневых и нижнесредних зонах. Структура корней нечеткая. Высокое положение диафрагмы. Синусы свободны. Талия сердца сглажена.
Ультразвуковое исследование (УЗИ) органов брюшной полости:
- 26 мая: печень – на 1 см ниже реберной дуги, эхоструктура паренхимы однородная, средней эхогенности, сосудистый рисунок сохранен. Желчный пузырь нормальных размеров, деформирован, стенки уплотнены, содержимое однородное. Поджелудочная железа, селезенка, почки – в норме;
- 2 июня: печень +1 см ниже реберной дуги. Структура, эхогенность – в норме. Желчный пузырь, поджелудочная железа – в норме. Селезенка – 107 × 42 мм (норма – до 103 × 45 мм). В малом тазу незначительное количество жидкости. В плевральной полости справа – значительное количество жидкости. Заключение: плеврит справа. Спленомегалия;
- 5 июня: в брюшной полости умеренное количество свободной жидкости. Справа в плевральной полости свободная жидкость в виде анэхогенной полоски толщиной 20 мм. В малом тазу значительное количество свободной жидкости;
- 8 июня: печень на 2 см ниже реберной дуги, контур ровный четкий, эхоструктура паренхимы однородная, эхогенность повышена, сосудистый рисунок сохранен. Желчный пузырь нормальных размеров, деформирован, стенки уплотнены, в просвете определяется гиперэхогенное образование, дающее акустическую тень, диаметром до 30 мм (конкремент). В холедохе – гиперэхогенное образование с акустической тенью, диаметр до 20 мм (конкремент). Поджелудочная железа – контур ровный четкий, нормальных размеров, эхоструктура паренхимы однородная, эхогенность повышена. Селезенка – в норме. Почки – контуры ровные, четкие, левая – 104 × 42 мм, правая – 106 × 41 мм. Эхоструктура паренхимы однородная, чашечно-лоханочный комплекс не расширен. В брюшной полости, малом тазу, плевральных полостях свободной жидкости нет.
Консультации врачей-специалистов:
- отриноларинголог (26 мая) – патология не выявлена;
- окулист (29 мая): жалобы на периодические боли в глазах, головные боли. Глаза спокойные, оптические среды прозрачны. Объем движений глазных яблок не ограничен. Глазное дно: диск зрительного нерва бледно-розовый, границы четкие, сосуды без особенностей;
- невролог (29 мая): церебрастенический синдром интоксикационного генеза.
На третий день госпитализации (27 мая) у больной наблюдались фебрильная лихорадка (до 38,5 0С), сопровождавшаяся ознобом, разжиженный стул, однократная рвота, периодическая боль в глазах, моча темно-коричневого цвета, повышение АД до 135–140/75 мм рт. ст. 31 мая отмечалось увеличение размеров печени (с 1 см ниже реберной дуги до 3–4 см). УЗИ показало большое количество жидкости в брюшной полости, плевральной полости и малом тазу. Боль в правой половине живота. Хирург, под наблюдением которого находилась пациентка, заподозрил перитонит. Выполнена диагностическая лапароскопия. Заключение: асцит. Показаний к экстренной операции нет.
Установлен клинический диагноз: тромботическая тромбоцитопеническая пурпура. Желчнокаменная болезнь.
Проведено лечение: свежезамороженная плазма 60,0 мл/кг/сут в течение семи дней с последующим снижением до 25,0 мл/кг/сут, Метипред 500 мг внутривенно капельно через день № 3, цефтриаксон 1 г два раза в день внутривенно, эритроцитарная масса 250,0 № 3, Квамател 10 мг два раза в сутки, Энап 2,5 мг два раза в сутки, Лазикс 20 мг при задержке диуреза. Проведен сеанс плазмафереза, инфузия Ацеллбии (ритуксимаб) 375 мг.
Состояние девочки в динамике улучшилось: лихорадка, головная боль, боль в глазах купированы. Легочно-сердечная деятельность удовлетворительная. Гемодинамика стабильна. Живот мягкий, безболезненный. Печень +1,0 см. Моча соломенно-желтого цвета.
В анализе крови отмечалось нарастание уровня тромбоцитов, гемоглобина.
По данным УЗИ в динамике, жидкости в плевральных полостях и брюшной полости не выявлено.
Диагноз подтвержден в Национальном медицинском исследовательском центре детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева, где и продолжилось лечение. Выписана в удовлетворительном состоянии. В ходе наблюдения в течение последующих 42 месяцев рецидива болезни не зафиксировано.
Обсуждение
В ряде зарубежных работ подробно описана ТТП, преимущественно у взрослых. В то же время в отечественных периодических изданиях описаны единичные случаи заболевания в детском возрасте. Выявление больных с этой патологией представляет серьезную проблему для практикующего врача-педиатра.
Клиническое течение болезни Мошковица в рассмотренном случае отличалось длительным продромальным периодом (госпитализация спустя три недели от начала заболевания). На третий день пребывания в стационаре наблюдалась манифестация классической картины ТТП с пентадой: тромбоцитопения, гемолитическая анемия, поражение почек, центральной нервной системы, лихорадка. Окончательный диагноз установлен благодаря комплексному обследованию, которое позволило провести верификацию и назначить адекватное лечение.
Проводимая терапия (инфузия свежезамороженной плазмы, эритроцитарной массы, применение Метипреда, впоследствии преднизолона, цефтриаксона, плазмаферез, инфузия Ацеллбии и др.) дала положительный эффект: нормализовалась температура тела, купировались геморрагический и гемолитический синдромы.
Представленное клиническое наблюдение отражает особенности клинических и лабораторных изменений при указанной патологии. Зная их, специалисты смогут своевременно диагностировать ТТП и применить адекватную терапию.
Заключение
На современном этапе тромботическая тромбоцитопеническая пурпура (болезнь Мошковица) остается редким заболеванием у детей. Недостаточная информированность специалистов отражается на сроках диагностики и своевременности проведения адекватной терапии. Доступность актуальной информации в отечественных изданиях по данной нозологии для работников практического здравоохранения будет способствовать большей осведомленности и повышению качества оказания медицинской помощи детям с ТТП.
Авторы заявляют об отсутствии конфликта интересов.
A.B. Revazova, PhD, T.T. Borayeva, MD, PhD, Prof., M.V. Burnatseva
North-Ossetian State Medical Academy
Republican Children’s Clinical Hospital, Russia, RNO – Alania
Contact person: Asya B. Revazova, revazova42@mail.ru
Trombotic thrombocytopenic puppura (Moshkovits's disease) – one of severe forms of a mikroangiopatiya which is characterized by intensive aggregation of thrombocytes, consumption thrombocytopenia, mikroangiopathic hemolitic anemia, ischemic defeat of various bodies. Meets at children of the TPP extremely seldom and therefore represents difficulties for clinical physicians in verification of a disease and definition of the medical program. The disease has an aggressive current, in the absence of adequate therapy, can end with death. Analysis of a clinical case of a trombotic thrombocytopenic puppura at the girl of eleven years is given in work.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.