Метод цитологической диагностики новообразований кожи в условиях центров амбулаторной онкологической помощи Самарской области
- Аннотация
- Статья
- Ссылки
- English
Цель. Оценить возможности цитологического метода в диагностике новообразований кожи, рассчитав показатели его диагностической эффективности при обследовании больных в центрах амбулаторной онкологической помощи больниц г. Самары и Самарской области.
Материал и методы. Материал цитологического исследования в виде соскобов или мазков-отпечатков образований кожи получен у 1212 пациентов в центрах амбулаторной онкологической помощи медицинских учреждений г. Самары и Самарской области за 2024 г. Проведено цитологическое сопоставление результатов морфологического исследования образований кожи в 104 наблюдениях.
Результаты. Рассчитаны показатели чувствительности и специфичности цитологического исследования в диагностике злокачественных новообразований кожи, которые составили 96,9% и 88,0% соответственно.
Обсуждение. Цитологическое исследование эксфолиативного материала образований кожи – неинвазивная, простая в исполнении методика по сравнению с гистологическим исследованием биоптата, с возможностью диагностики в кратчайшие сроки, позволяющая ускорить маршрутизацию пациента. Полученные показатели чувствительности и специфичности согласуются с данными литературы.
Заключение. Цитологическое исследование кожи имеет высокие показатели диагностической точности, особенно в выявлении злокачественных процессов.
Цель. Оценить возможности цитологического метода в диагностике новообразований кожи, рассчитав показатели его диагностической эффективности при обследовании больных в центрах амбулаторной онкологической помощи больниц г. Самары и Самарской области.
Материал и методы. Материал цитологического исследования в виде соскобов или мазков-отпечатков образований кожи получен у 1212 пациентов в центрах амбулаторной онкологической помощи медицинских учреждений г. Самары и Самарской области за 2024 г. Проведено цитологическое сопоставление результатов морфологического исследования образований кожи в 104 наблюдениях.
Результаты. Рассчитаны показатели чувствительности и специфичности цитологического исследования в диагностике злокачественных новообразований кожи, которые составили 96,9% и 88,0% соответственно.
Обсуждение. Цитологическое исследование эксфолиативного материала образований кожи – неинвазивная, простая в исполнении методика по сравнению с гистологическим исследованием биоптата, с возможностью диагностики в кратчайшие сроки, позволяющая ускорить маршрутизацию пациента. Полученные показатели чувствительности и специфичности согласуются с данными литературы.
Заключение. Цитологическое исследование кожи имеет высокие показатели диагностической точности, особенно в выявлении злокачественных процессов.



Введение
В последние годы отмечен рост числа больных злокачественными опухолями кожи, в первую очередь базальноклеточной карциномой. В 2021 г. заболеваемость злокачественными опухолями кожи (кроме меланомы) в России составила 68 240 случаев, в Самарской области – 2034 случая; заболеваемость меланомой в России в 2021 г. – 11 283 случая, из них в Самарской области – 280 случаев. Распространенность злокачественных опухолей кожи в 2021 г. составила 302 больных на 100 000 населения, в то время как в 2011 г. – 246 больных. Распространенность меланомы составила 48 больных на 100 000 населения в 2011 г., а в 2021 г. – 70 больных на 100 000 населения. Удельный вес злокачественных новообразований (ЗНО) кожи, выявленных на первой – второй стадии из числа впервые выявленных ЗНО в России в 2021 г., составил 96,9% [1].
Задача своевременной диагностики и лечения опухолей наружных локализаций остается актуальной, а наличие центров амбулаторной онкологической помощи способствует их активному выявлению.
Базальноклеточный рак (БКР) кожи – самая частая немеланоцитарная злокачественная опухоль кожи из эпителиальных клеток, являющихся базальными клетками эпидермиса. В Российской Федерации, как и во многих странах мира, БКР не учитывается отдельно от других немеланоцитарных опухолей кожи, однако, по некоторым данным, на БКР приходится до 80% всех случаев немеланоцитарных опухолей кожи [2].
Не существует единого этиологического фактора для развития опухолей кожи. Самым значимым фактором риска спорадических (ненаследственных) форм базальноклеточного рака кожи следует считать воздействие ультрафиолетового излучения типа В (длина волны 290–320 нм) и типа А (длина волны 320–400 нм). При этом чувствительность кожи к ультрафиолетовому воздействию различается у людей и может быть классифицирована на шесть типов, где первый и второй отличаются наибольшей чувствительностью (и, соответственно, вероятностью возникновения солнечного ожога), а пятый и шестой – наименьшей чувствительностью. Рост шансов заболеть БКР отмечается при длительности кумулятивного солнечного воздействия около 30 тысяч часов, а далее выходит на плато. Также следует отметить такие факторы риска, как врожденный или приобретенный иммунодефицит (например, после трансплантации органов или при заболеваниях, связанных с необходимостью принимать иммуносупрессанты), пигментная ксеродерма. Описана связь между искусственным ультрафиолетом (в том числе PUVA-терапией) и повышением риска возникновения немеланоцитарных опухолей кожи. Лица, имеющие контакт с мышьяком и ионизирующей радиацией, также имеют повышенный риск возникновения БКР. Во многих случаях немеланоцитарные опухоли кожи развиваются на фоне предсуществующих предопухолевых новообразований (например, актинического кератоза), которые также часто могут быть обнаружены на соседних со злокачественной опухолью участках кожи [3, 4].
Особенностями клинической картины БКР являются местно-деструирующий медленный рост, крайне редкое метастазирование и разнообразие клинических форм.
Согласно клиническим рекомендациям 2020 г., критериями установления диагноза «базальноклеточный рак» являются данные анамнеза, физикального обследования (клинического осмотра) и в ряде случаев дерматоскопии, а также данные прижизненного гистологического исследования биопсийного материала или цитологического исследования опухолевого материала [5].
Цель исследования – оценить возможности цитологического метода в диагностике новообразований кожи, рассчитав показатели его диагностической эффективности при обследовании больных в центрах амбулаторной онкологической помощи больниц г. Самары и Самарской области.
Материал и методы
Материал для цитологического исследования получен в 2024 г. у 1212 пациентов в центрах амбулаторной онкологической помощи больниц г. Самары и Самарской области, из них 728 мужчин и 484 женщины. Средний возраст пациентов составил 61 год (от 29 до 88 лет). Забор материала для цитологического исследования осуществлялся в виде соскобов или мазков-отпечатков с образований кожи (рис. 1). Цитологические препараты окрашивали красителем Лейкодиф 200. Световая микроскопия выполнялась при помощи микроскопа Leica 1000 (Германия) при увеличении ×100, ×200, ×400. Микрофотографии препаратов выполнены с помощью микроскопа Nicon-PC100 (Япония). Проведено цитогистологическое сопоставление результатов морфологического исследования образований кожи в 104 наблюдениях. Статистическая обработка проводилась с использованием программы Statistica 10.
Результаты исследования
Проанализировано 1212 наблюдений различных клинически выявленных новообразований кожи. В 88 случаях материал был оценен как неинформативный. Неинформативным считался материал, представленный преимущественно скоплениями и разрозненно лежащими роговыми чешуйками, немногочисленными клетками плоского эпителия и в ряде случаев единичными элементами воспаления.
По результатам проведенного исследования базальноклеточная карцинома кожи заняла первое место среди всех диагностированных новообразований, диагноз установлен в 79,3% наблюдений (табл. 1).
В табл. 2 представлено распределение выявленных базальноклеточных карцином в зависимости от локализации.
Таким образом, открытые участки тела (зона лицевой маски – периорбитальная область, нос, губы; щеки, лоб, волосистая часть головы) явились наиболее частой локализацией базальноклеточной карциномы.
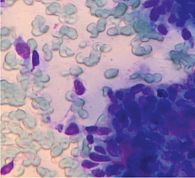
При цитологическом исследовании методом световой микроскопии мазков-отпечатков и соскобов у пациентов с БКР были обнаружены плотные группы и/или папиллярные структуры эпителиальных клеток базалоидного типа с гиперхромными ядрами, скудной базофильной цитоплазмой (рис. 2). Частой находкой в препаратах было оксифильное межуточное вещество, количество которого варьировало от незначительного (в виде тяжей) до обильного. Фон препаратов был представлен умеренной лимфогистиоцитарной инфильтрацией, в части случаев с элементами фибринозного воспаления. В табл. 3 представлена характеристика фона цитологических препаратов при базальноклеточной карциноме [8].
Таким образом, воспалительная инфильтрация и дискератоз кожи являлись ведущими фоновыми характеристиками при базальноклеточной карциноме.
После цитогистологического сопоставления рассчитаны показатели чувствительности и специфичности цитологического исследования в диагностике злокачественных новообразований кожи, которые составили 96,9% и 88% соответственно.
Обсуждение
Цитологическое исследование эксфолиативного материала образований кожи – неинвазивная, простая в исполнении методика по сравнению с гистологическим исследованием биоптата, с возможностью диагностики в кратчайшие сроки, позволяющая ускорить маршрутизацию пациента. Диагностическая эффективность цитологического исследования эксфолиативного материала для первичной диагностики ЗНО кожи значительно варьирует по данным разных источников. Однако для подтверждения БКР при наличии клинического подозрения имеются доказательства высокой чувствительности и специфичности метода.
Согласно данным литературы, трудности цитологической диагностики на светооптическом уровне связаны с дифференциальной диагностикой БКР с неороговевающим плоскоклеточным раком и новообразованиями из придатков кожи, реактивными изменениями клеток плоского эпителия. Отдельно следует отметить пигментную форму БКР, которую в отдельных случаях трудно дифференцировать с меланоцитарными опухолями, в частности с невусом и меланомой [6, 7].
Несмотря на то что, согласно клиническим рекомендациям, приоритетным методом морфологической диагностики опухолей кожи является гистологическое исследование, в большинстве случаев цитологический метод адекватно дополняет диагностику, учитывая его высокие показатели чувствительности и специфичности. Так, по данным крупного метаанализа, опубликованного в 2018 г., чувствительность и специфичность цитологического исследования в диагностике БКР составили 97,5% (95% доверительный интервал (ДИ) 94,5–98,9%) и 90,1% (95% ДИ 81,1–95,1%) соответственно, что согласуется с полученными авторами данными [8].
Заключение
Цитологическое исследование кожи имеет высокие показатели диагностической точности, сопоставимые с гистологическими исследованиями, особенно в выявлении злокачественных процессов. Среди аспектов, влияющих на эффективность цитологической диагностики кожи, можно выделить следующие: качество взятия биологического материала онкологом, учет клинико-анамнестических данных и данных методов визуализации при оценке морфологической картины. Осведомленность цитологов об особенностях дифференциальной диагностики улучшит качество цитологической диагностики кожи. Онкологи должны быть осведомлены о возможностях и ограничениях цитологического исследования кожи в каждом конкретном случае.
N.V. Vartanyants, O.S. Zolotovitskaya, O.A. Lanskikh, S.Yu. Nasibulina, N.Ya. Panenshina, N.I. Shvyryaeva
Samara Medical and Sanitary Unit No 5
Samara City Hospital No 6
Kinel-Cherkasy Central District Hospital
Samara City Hospital No 7
Syzran City Hospital
Samara City Hospital No 8
Contact person: Olga S. Zolotovitskaya, olegzolotovickij@yandex.ru
In recent years, there has been an increase in the number of patients with malignant tumors of the skin, primarily basal cell carcinoma. Basal cell skin cancer (hereinafter – BCC) is the most common non-melanocytic skin cancer of epithelial cells – the basal cells of the epidermis.
Aim. To evaluate the capabilities of the cytological method in diagnosing skin neoplasms,by calculating the indicators of its diagnostic efficiency when examining patients in the centers of outpatient oncological care of hospitals in Samara and the Samara region.
Material and methods. Material for cytological examination in the form of scrapings or smears-prints was obtained from 212 patients. A cyto-histological comparison was carried out in 104 cases.
Results. Sensitivity and specificity of cytological examination in the diagnosis of malignant neoplasms of skin were calculated, which amounted to 96.9% and 88%, respectively.
Discussion. Cytological examination of the exfoliative material of skin lesions is a non-invasive, simple technique compared to the histological examination of a biopsy specimen, with the possibility of diagnostics in the shortest time, which allows to speed up the patient's routing. The obtained indicators of sensitivity and specificity are consistent with the literature data.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.


