Тактика ведения больных с дивертикулярной болезнью толстой кишки. Роль Месакола в лечении
- Аннотация
- Статья
- Ссылки
Дивертикулярная болезнь толстой кишки относится к болезням цивилизации, частота ее увеличивается с возрастом. Термин «дивертикулярная болезнь» введен в МКБ-10 вместо ранее используемых терминов «дивертикулез» и «дивертикулит».
Мы изучили результаты рентгенологического исследования, частично (у 30%) сочетанного с колоноскопией, 10 тыс. больных разных возрастных групп [1]. Нами было установлено, что у больных до 20 лет дивертикулы в левых отделах толстой кишки встречаются в 0,1% случаев, от 20 до 40 лет – в 5%, чаще у женщин (73%); от 40 до 60 лет – в 6% случаев, одинаково часто у мужчин и женщин. Наконец, у лиц от 60 до 80 лет дивертикулы были обнаружены в 60% случаев, также с одинаковой частотой у мужчин и женщин; располагались они не только в левой, но и в правой половине толстой кишки и сочетались с заметным ростом долихосигмы. В медицинской литературе содержится очень мало информации о дивертикулезе, что позволило назвать его на Фальк-симпозиуме № 148 в Мюнхене (2005) «недооцененной нозологической единицей».
В 10–25% случаев дивертикулез толстой кишки прогрессирует в дивертикулит, который в 75% случаев может протекать без осложнений. Чаще дивертикулы в толстой кишке уже к моменту их обнаружения имеют признаки дивертикулита. Хроническому дивертикулиту свойственно упорное течение, обострение его довольно быстро купируется при своевременном лечении, однако типична склонность к рецидивам. Осложненное заболевание встречается у 25% пациентов, у которых могут формироваться перидивертикулиты, абсцессы, свищи, спаечная болезнь, кровотечения, стенозы, кишечная непроходимость, прободение.
Часть больных с осложненным течением оперируется. Дивертикулез может протекать длительное время бессимптомно. При наличии у больных с дивертикулезом болей в животе, вздутия, нарушений стула и отсутствии ощущения полного опорожнения после дефекации говорят о симптоматическом дивертикулезе или неосложненной, но клинически выраженной дивертикулярной болезни. Причинами осложненного течения дивертикулярной болезни являются: копростаз, местные нарушения кровоснабжения, бактериальные, химические и токсические факторы. Возможны гематогенный, лимфогенный и контактный пути проникновения инфекции.
Выделяют острую и хроническую формы дивертикулита. В каждое конкретное обострение хронического дивертикулита вовлекаются от одного до нескольких дивертикулов. Для хронической формы дивертикулита левых отделов толстой кишки характерны:
- многократная дефекация;
- тенезмы;
- ощущение неполного опорожнения после стула;
- патологические примеси в кале;
- воспалительные изменения крови.
Частота встречаемости указанных симптомов разная.
В более тяжелых случаях больные с осложненным течением дивертикулита госпитализируются в хирургический стационар. Проводится терапия антибиотиками внутривенно, спазмолитиками, инфузиями жидкости с целью поддержания ОЦК, баланса электролитов.
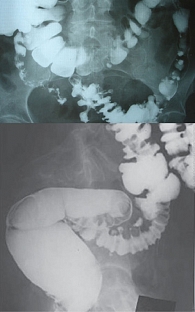
Ведущим методом диагностики дивертикулярной болезни является рентгенологический, причем предпочтительнее – ирригоскопия (рис. 1). Дивертикулы выявляются в виде дополнительных полостей округлой формы, соединенных перешейком с просветом кишки. Достоверным рентгенологическим признаком дивертикулита является длительная – в течение двух суток и более – задержка взвеси сульфата бария в полости дивертикулов.
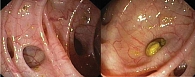
При колоноскопии (рис. 2) выявляются деформированные устья дивертикулов. Полости часто не удается осмотреть, так как они обычно больше размеров входа в дивертикул. При дивертикулите проведение колоноскопии не показано.
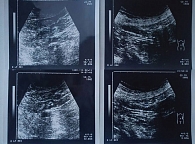
Для постановки диагноза дивертикулярной болезни толстой кишки и ее осложнений возможно использование ультразвуковой визуализации (рис. 3). Ультразвуковыми признаками умеренного дивертикулита являются гипоэхогенное утолщение стенки кишки (более 0,3 см) за счет ее воспаления, в более выраженных случаях – гиперэхогенность околокишечного жира и клетчатки, расположенных в непосредственной близости к толстой кишке, выявление дивертикулов, наличие инфильтрата или абсцесса в брюшной полости. Чувствительность ультразвукового исследования органов брюшной полости при дивертикулите достигает 84–98%, а специфичность – 80–98% [5].
При лечении дивертикулита более 10 лет с эффектом используют сульфасалазин и месалазин. Так, в 1999 г. в рандомизированных исследованиях была установлена возможная профилактическая роль месалазина у пациентов с клинически выраженной дивертикулярной болезнью [2]. В исследовании Di Mario F. и соавт. (2006) [6] сравнивалась эффективность прерывистых курсов месалазина (в течение 3 месяцев по 10 дней каждого месяца) и рифаксимина у 170 пациентов с неосложненной дивертикулярной болезнью. Авторами был сделан вывод о том, что терапия месалазином была более эффективна, чем лечение рифаксимином. В 2007 г. были опубликованы результаты расширенного исследования по оценке эффективности месалазина в лечении неосложненной дивертикулярной болезни толстой кишки [2]. Терапия проводилась в циклическом режиме: 10 дней терапии ежемесячно в течение 12 месяцев (дозы месалазина 800–1600 мг/день). Группа пациентов, получавших месалазин в дозе 1,6 г/день, продемонстрировала самую низкую частоту основных симптомов через 6 и 12 месяцев терапии и самое низкое значение общего показателя выраженности симптомов.
В Кохрановский обзор 2010 г. [7] были включены данные 6 рандомизированных контролируемых исследований 818 пациентов с неосложненным дивертикулитом и симптоматической дивертикулярной болезнью. Было показано, что прием месалазина по постоянной схеме (ежедневный прием в течение 12 месяцев), в отличие от циклического приема, оказывал более выраженное противорецидивное действие. Авторы данного сообщения имеют свой опыт по оценке эффективности и переносимости месалазина (Месакол, Sun Pharma, Индия) в лечении пациентов с клинически выраженной дивертикулярной болезнью толстой кишки.
В исследовании приняло участие 20 человек, из них 15 женщин и 5 мужчин, в возрасте от 36 до 80 лет (средний возраст составил 66,7 ± 2,7 года).
У всех пациентов имела место клинически выраженная дивертикулярная болезнь. Множественный тотальный дивертикулез был у 3 пациентов, дивертикулез с локализацией в сигмовидной кишке – у 14 пациентов, и у 3 пациентов дивертикулы локализовались в левой половине ободочной кишки. Размеры дивертикулов были от 0,7 см до 1,5 см. У всех пациентов в анамнезе наблюдался рецидивный острый дивертикулит, 8 из них за 1–2 месяца до исследования получали курс антибактериальной терапии (цефалоспорины или Альфа Нормикс) по поводу дивертикулита.
Дивертикулярной болезни толстой кишки сопутствовала следующая патология: ишемическая болезнь сердца (ИБС) – стенокардия напряжения ФК 11 – у 10 человек, гипертоническая болезнь (ГБ-1) – у 11, хронический гастрит – у 5, грыжа пищеводного отверстия диафрагмы (ГПОД) – у 4, желчнокаменная болезнь (ЖКБ), холецистэктомия – у 3, сахарный диабет – у 2 человек. Сопутствующая патология находилась в стадии компенсации.
Месакол назначался в дозе 1200 мг/сутки (400 мг 3 раза в день) перорально в качестве монотерапии в течение одного месяца. При нарушенной моторной функции кишечника применялись прокинетики (Тримедат) или спазмолитики (Дюспаталин). Пациенты с упорными запорами использовали слабительные средства (Дюфалак, Гутталакс, Сенаде). Для верификации дивертикулярной болезни толстой кишки и ее осложнений проводились ирригоскопия (предпочтительно) или колоноскопия и ультразвуковая визуализация. С целью оценки моторно-эвакуаторной функции кишечника проводилась электромиография до и после лечения. Изучались также метаболиты кишечной флоры (летучие жирные кислоты – ЛЖК) в кале до и после лечения. Пациенты ежедневно заполняли дневник наблюдения.
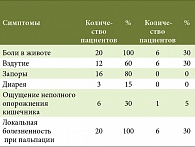
До начала лечения больные жаловались на боли внизу живота или, чаще, в левой подвздошной области. Боли усиливались после еды или небольшой физической нагрузки и ослаблялись после дефекации или отхождения газов. Метеоризм наблюдался у 12 человек, запоры отмечены у 16 больных, у 3 – кашицеобразный стул.
Лечение Месаколом больные переносили хорошо. Динамика клинических симптомов на фоне лечения Месаколом представлена в таблице 1. Как видно из таблицы, у преобладающего числа больных (14 человек (70%)) боли в животе были купированы к 14–16-му дню лечения, у 6 человек – значительно уменьшились по интенсивности.
Нормализовался стул, и было практически купировано ощущение неполного опорожнения кишечника после дефекации. При ультразвуковом исследовании кишечника утолщение стенки ободочной кишки от 0,4 см до 0,8 см протяженностью 2,5–8 см было отмечено у 10 человек, и у 4 из них имелись признаки дистонии в левых отделах толстой кишки. После месячного курса лечения у 5 больных толщина кишечной стенки уменьшилась и не превышала 0,3 см, у 4 пациентов сохранялось незначительное утолщение (0,4 см), что говорило о сохранении воспалительной инфильтрации. Сочетание с клиническими проявлениями (легкими болями в животе и метеоризмом) у этих 4 больных послужило основанием для продолжения лечения Месаколом до 2,5 месяцев в прежней дозе. У одного больного с отрицательной динамикой клинической картины и толщиной кишечной стенки до 0,8 см была пересмотрена тактика ведения: доза Месакола была увеличена вдвое (до 2,4 г) и сочеталась с приемом Альфа Нормикса (в течение 7 дней в дозе 800 мг).
Моторику кишечника оценивали с помощью электромиографии, помещая электроды на переднюю брюшную стенку в проекции толстой кишки. При анализе электрической активности на частотах толстой кишки учитывали мощность сокращений (в %) и коэффициент ритмичности сокращений. Электрическая активность на частотах толстой кишки до начала приема Месакола была значительно ниже условной нормы (мощность сокращений исходно составила 40,65 ± 3,58% при норме 64,04 ± 32,01%). Коэффициент ритмичности исходно составил 7,51 ± 2,2 при норме 22,8 ± 9,8. После месячного приема Месакола моторная активность толстой кишки характеризовалась следующими параметрами: мощность сокращений составила 38,97 ± 2,25%, коэффициент ритмичности 9,71 ± 1,89 (р < 0,1).
Методом ГЖХ-анализа было исследовано количественное и качественное содержание короткоцепочечных жирных кислот (КЖК) в кале в динамике. К короткоцепочечным жирным кислотам (С2–С6) с изомерами относят уксусную (С2), пропионовую (С3), изомасляную (изоС4), масляную (С4), изовалериановую (изоС5), валериановую (С5), изокапроновую (изоС6) и капроновую (С6) кислоты.
Исходно отмечалось достоверное снижение суммарного абсолютного содержания кислот, изменение профиля (т.е. относительного содержания) уксусной, пропионовой и масляной кислот, отклонение значений анаэробного индекса, отражающего окислительно-восстановительный потенциал внутрипросветной кишечной среды, от области нормальных значений, а также повышение суммарного относительного содержания изокислот.
Выявленные изменения параметров КЖК свидетельствуют о снижении активности или численности облигатной микрофлоры, в том числе молочнокислой (бифидо- и лактобактерий), нарушении качественного состава микроорганизмов с доминированием в одних случаях аэробных, в других – анаэробных популяций микроорганизмов, причем их факультативных и остаточных штаммов, изменении протеолитической активности микрофлоры за счет изменения среды обитания.
После лечения Месаколом отмечалась тенденция к восстановлению вышеуказанных параметров КЖК, свидетельствующая о положительных изменениях микробиоценоза кишечника. Таким образом, исследование показало позитивный эффект лечения Месаколом (месалазином) при клинически выраженной дивертикулярной болезни. 30-дневный курс Месакола в дозе 1,2 г/сутки привел к полному купированию абдоминальной симптоматики у 70% больных. Таким образом, у значительно большего количества пациентов болезнь переведена в бессимптомное течение, что свидетельствует о лечебной и профилактической роли Месакола при неосложненной клинически выраженной дивертикулярной болезни толстой кишки. Полученные результаты обнадеживают и заставляют продолжить поиски наиболее рациональных схем профилактики обострений дивертикулярной болезни толстой кишки.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.