Дуоденогастральный рефлюкс: диагностировать, лечить или игнорировать




Доклад врача клиники пропедевтики внутренних болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, к.м.н. Е.А. ПОЛУЭКТОВОЙ был посвящен одной из самых распространенных проблем в современной гастроэнтерологии – функциональным расстройствам желудочно-кишечного тракта (ЖКТ). К данной группе заболеваний относится синдром функциональной диспепсии (ФД). По данным популяционных исследований, проведенных в Северной Америке, Европе и Австралии, общая распространенность симптомов диспепсии среди населения колеблется от 7 до 41% и составляет в среднем около 25%. Эти цифры относятся к так называемой «необследованной диспепсии» (uninvestigated dyspepsia), включающей как органическую, так и функциональную диспепсию. При этом по итогам обследования у меньшей части больных (33–40%) обнаруживаются заболевания, входящие в группу органической диспепсии (язвенная болезнь желудка и двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), злокачественные опухоли, желчнокаменная болезнь, хронический панкреатит и др.), а у большей части пациентов (60–67%) диагностируется ФД.
В соответствии с Римскими критериями III ФД включает только 4 симптома: боль в эпигастрии, чувство жжения в эпигастрии, чувство переполнения в эпигастрии после еды и раннее насыщение. Диагноз ФД может ставиться при наличии у больного упомянутых выше диспепсических жалоб в течение последних 3 месяцев при общей продолжительности симптомов диспепсии не менее 6 месяцев. Синдром ФД может существовать в двух клинических формах: синдром боли в эпигастрии и постпрандиальный дистресс-синдром. О синдроме боли в эпигастрии правомерно говорить в тех случаях, когда у больного по меньшей мере 1 раз в неделю отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянного характера, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации и не сопровождаются признаками дисфункции желчного пузыря или сфинктера Одди. Синдром боли в эпигастрии может сочетаться с постпрандиальным дистресс-синдромом.
В свою очередь, о постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного по меньшей мере несколько раз в неделю после еды при приеме обычного объема пищи возникает чувство переполнения в эпигастрии или раннее насыщение. При этом постпрандиальный дистресс-синдром может сочетаться с тошнотой, отрыжкой, а также синдромом боли в эпигастрии. Патогенетические звенья ФД включают: нарушения секреции соляной кислоты, изменение висцеральной чувствительности и расстройства гастродуоденальной моторики.
Роль кислотно-пептического фактора в развитии ФД оценивается неоднозначно. В ряде исследований было показано, что средний уровень базальной и стимулированной секреции соляной кислоты остается у таких больных в пределах нормы, а эффективность антацидов у ряда пациентов с этим заболеванием объясняется наличием у них недиагностированной язвенной болезни или гастроэзофагеальной рефлюксной болезни (ГЭРБ). Также было выдвинуто предположение, что, возможно, у больных ФД имеется повышенная чувствительность слизистой оболочки желудка и двенадцатиперстной кишки к соляной кислоте, особенно при увеличении времени ее пребывания в двенадцатиперстной кишке. По данным других авторов, у больных ФД отмечается более продолжительное время снижения рН в двенадцатиперстной кишке: < 4 в ночное время, а также после приема пищи по сравнению со здоровыми. Все же эффективность ингибиторов протонной помпы у больных с синдромом боли в эпигастрии (язвенноподобным вариантом ФД) подтверждает предположение о том, что по крайней мере у пациентов с данным вариантом заболевания кислотно-пептический фактор может играть важную роль в индуцировании клинических симптомов.
Периферическая сенситизация, или повышенная чувствительность ноцицепторов всех слоев кишечной стенки, заключается в их спонтанной активности, снижении порога возбуждения и повышенной чувствительности к подпороговым раздражителям, что опосредованно приводит к функциональной, а затем морфологической перестройке глутаматных рецепторов задних рогов спинного мозга, формированию центральной сенситизации, заключающейся в конечном итоге в появлении в центральной нервной системе очагов аномальной электрической активности, нарушению функции антиноцицептивных систем и формированию патологической активной системы, составляющей патофизиологическую основу хронического болевого синдрома. Клинически выражается в гипералгезии (сильном болевом ощущении при легком болевом раздражении) и аллодинии (возникновении болевого ощущения при неболевых раздражителях).
С целью воздействия на данный патогенетический механизм могут применяться препараты, влияющие в том числе и на состояние глутаматных рецепторов, – агонисты периферических опиоидных рецепторов, подтвердившие свою эффективность не только в лечении синдрома раздраженного кишечника, но и при сочетании данного заболевания с синдромом ФД. Кроме того, одними из важнейших патогенетических факторов ФД служат различные расстройства двигательной функции желудка и двенадцатиперстной кишки, такие как нарушенная аккомодация желудка, изменения его миоэлектрической активности, замедление опорожнения желудка, нарушения антродуоденальной координации. Существует определенная корреляция между нарушениями моторики и симптомами у пациентов с ФД.
Клиническое проявление нарушенной аккомодации – появление чувства раннего насыщения, брадигастрии, ослабления моторики антрального отдела желудка и нарушения антродуоденальной координации (чувство переполнения в подложечной области). Нарушения антродуоденальной координации, имеющие своим следствием замедление опорожнения желудка, могут коррелировать помимо ощущения переполнения в эпигастрии после еды с таким негастроэнтерологическим симптомом, как сонливость после приема пищи. Корреляция нарушений моторики и клинических симптомов представлена в таблице. Так как одним из ключевых патогенетических механизмов ФД является нарушение моторики желудка, применение прокинетиков при лечении пациентов с данным заболеванием представляется оправданным1. Группа прокинетиков включает препараты с различными механизмами действия:
Однако в настоящее время в качестве прокинетиков в клинической практике используются лишь антагонисты дофаминовых рецепторов (метоклопрамид, домперидон) и прокинетический препарат с комбинированным механизмом действия – итоприда гидрохлорид. Доказано, что эффективность прокинетиков зависит от механизма их действия. В большинстве случаев наиболее эффективными являются прокинетики комбинированного действия, такие как итоприда гидрохлорид, эффективность которого при ФД составляет от 57 до 81%2. На российском рынке препарат итоприда гидрохлорид представлен Итомедом (компания-производитель – «ПРО.МЕД.ЦС Прага а.о.»).
Большое внимание в развитии ФД уделяется возможной роли психосоциальных факторов, которая, однако, оценивается неоднозначно. Тем не менее проведенные исследования показали, что влияние хотя бы одного стрессового фактора на протяжении последнего года отмечалось у 98% больных ФД, тогда как в контрольной группе здоровых лиц стрессовые факторы встречались лишь в 36% случаев. Кроме того, у больных ФД был выявлен более высокий уровень тревоги и депрессии по сравнению со здоровыми, а также показана взаимосвязь с данными психопатологическими нарушениями ряда диспепсических симптомов. Е.А. Полуэктова на основании результатов имеющихся исследований отметила целесообразность применения психотропных препаратов (в частности трициклических антидепрессантов) у больных с ФД. В заключение Е.А. Полуэктова еще раз подтвердила целесообразность использования у больных ФД нового прокинетика (Итомед®).
Дуоденогастральный рефлюкс: диагностировать, лечить или игнорировать
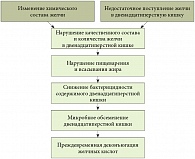
В начале своего выступления доцент кафедры пропедевтики внутренних болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, к.м.н. Т.Л. ЛАПИНА подчеркнула, что, как правило, дуоденогастральный рефлюкс врачами игнорируется, потому что общепризнанных надежных диагностических методов, подтверждающих его наличие и патогенетическое значение, на сегодняшний день не существует. При дуоденогастральном рефлюксе слизистая оболочка желудка и пищевода страдает от заброса в эти органы желчных кислот. Рефлюкс-гастрит описан в литературе достаточно подробно; он возникает у лиц, перенесших операции на желудке и желчевыводящих путях, а также у пациентов, страдающих нарушениями моторики. Для желчного гастрита характерен отек собственной пластинки слизистой оболочки. При этом выраженность хронического воспаления не соответствует «плотности» колонизации желудка Helicobacter pylori. Напротив, создается впечатление, что дуоденогастральный рефлюкс создает неблагоприятные условия для Helicobacter pylori и ассоциирован с отсутствием этого микроорганизма. Еще один морфологический феномен, связанный с желчным гастритом, – кишечная метаплазия. При оценке морфологической картины слизистой оболочки желудка пациентов с дуоденогастральным рефлюксом G.M. Sobala и соавт. в 1993 г. был предложен метод ее оценки при помощи «индекса билиарного рефлюкса» (biliary reflux index, BRI)3 . По мнению авторов, BRI > 14 указывает на наличие выраженного билиарного рефлюкса.
I. Atak и соавт. (2012) проанализировали результаты обследования и лечения 85 пациентов, перенесших лапароскопическую холецистэктомию. Эзофагогастродуоденоскопия (ЭГДС) и биопсия слизистой оболочки желудка проведены перед хирургическим вмешательством и через 6 месяцев после него. У ряда больных были впервые выявлены признаки кишечной метаплазии (до холецистэктомии они наблюдались у 6 пациентов, после холецистэктомии – у 20), уменьшилась частота выявления Helicobacter pylori (по результатам первого обследования она была выявлена у 64 пациентов, а в ходе второго обследования – только у 52). Таким образом, результаты исследования доказывают наличие связи между перенесенной лапароскопической холецистэктомией и билиарным гастритом с определенными морфологическими признаками4. У детей билиарный гастрит обусловлен функциональными изменениями со стороны ЖКТ. Значительное количество исследований, проведенных педиатрами, указывает на то, что именно желчный рефлюкс определяет наличие у детей гастрита5.
Имеет ли значение дуоденогастральный рефлюкс при ФД? По результатам диссертационной работы И.М. Картавенко «Морфо-функциональная оценка двенадцатиперстной кишки у лиц с функциональной диспепсией» (2008) была установлена определенная связь между клиническим вариантом течения ФД, наличием дуо-деногастрального рефлюкса, показателями pH желудка и двенадцатиперстной кишки, некоторыми морфологическими особенностями гастродуоденальной слизистой оболочки. Среди больных с ФД и ведущей жалобой на дискомфорт в эпигастрии (традиционно рассматриваемых как дискинетический клинический вариант синдрома ФД) выделена подгруппа с достоверно высокими показателями интрагастрального рН (72%) как результатом дуоденогастрального рефлюкса желчи, позволяющими дифференцировать этих больных от язвенноподобного варианта диспепсии. Особенностью морфологического строения слизистой оболочки желудка в данной подгруппе больных с дискинетическим вариантом синдрома функциональной диспепсии служит более частое обнаружение кишечной метаплазии (20%), вероятно вызванной воздействием желчных кислот при дуоденогастральном рефлюксе6.
Многие специалисты рассматривают дуоденогастральный рефлюкс как компонент дуоденогастроэзофагеального рефлюкса. Говоря о рефлюксной болезни пищевода, современные исследователи имеют в виду не только кислые рефлюксы, но и слабокислые и щелочные: желчные кислоты оказывает на пищевод выраженное раздражающее действие. В ряде случаев билиарный рефлюкс становился одной из причин развития пищевода Барретта. Некоторые авторы расценивают билиарный гастрит как признак тяжелого течения ГЭРБ и ее осложнения – пищевода Барретта7. Как на молекулярном уровне происходит изменение слизистой оболочки желудка и пищевода под влиянием желчных кислот? Целый ряд исследований8 указывают на повреждение клеток эпителия. Предотвратить патологический заброс, возможно, удастся, нормализуя моторику при помощи нового прокинетика – препарата Итомед®. Выражая надежду на успех лечения дуоденогастрального рефлюкса итоприда гидрохлоридом, Т.Л. Лапина коротко описала механизм его действия, пояснив, как именно Итомед® потенцирует эффекты ацетилхолина за счет ингибирования ацетилхолинэстеразы, а также через блокаду дофаминовых рецепторов.
По результатам исследования G. Holtmann и соавт. (2006), в котором приняли участие 523 больных, было установлено, что различные дозы итоприда (50, 100 и 200 мг 3 раза в сутки) в лечении ФД эффективны у 57%, 59% и 64% больных соответственно, в то время как эффективность плацебо составила 41% (р < 0,05)9. У гастроэнтерологов сегодня есть два мощных инструмента для терапии пациентов с дуоденогастральным рефлюксом и ФД. Во-первых, это Итомед®, нормализующий моторику ЖКТ, а во-вторых – препарат урсодезоксихолевой кислоты (УДХК) Урсосан. УДХК «вытесняет» патологические желчные кислоты из состава желчи, обладает цитопротективным эффектом, что особенно важно для пациентов, у которых выявлена кишечная метаплазия, являющаяся по сути предраковым изменением. Урсодезоксихолевая кислота обладает целым спектром полезных свойств, что позволяет рекомендовать ее к широкому применению, в том числе при дуоденогастральном рефлюксе.
Сегодня и завтра прокинетиков
Выступление профессора кафедры пропедевтики внутренних болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, д.м.н. А.А. ШЕПТУЛИНА было посвящено обширной и широко применяемой в гастроэнтерологии группе препаратов – прокинетикам. Заболевания, в патогенезе которых важную роль играют нарушения моторики ЖКТ, можно разделить на две группы. К первой группе относятся заболевания с первичным нарушением двигательной функции желудка: гастроэзофагеальная рефлюксная болезнь, ФД, идиопатический гастропарез и расстройства, при которых нарушения моторики ЖКТ носят вторичный характер. Ко второй группе заболеваний относятся гастропарез, который развивается примерно у 60% больных сахарным диабетом; системная склеродермия, постваготомические расстройства, язвенная болезнь, дерматомиозит, амилоидоз и гипотиреоз – все эти расстройства могут привести к развитию нарушений моторики желудка. При назначении терапии пациенту необходимо рекомендовать препараты, которые могли бы усилить двигательную функцию желудка и улучшить эвакуацию его содержимого в кишечник.
Существует целый ряд препаратов, способных оказать влияние на патогенез моторных расстройств, однако не все эти средства применяются в клинической практике. Так, средства, обладающие системным холинергическим действием, могут оказать положительное влияние на моторную функцию ЖКТ, однако они обладают серьезными побочными эффектами. Еще одна разновидность прокинетиков – агонисты мотилиновых рецепторов, к которым относятся антибиотики группы макролидов. Прокинетический эффект их выражен достаточно сильно, однако использовать системные антибиотики исключительно с целью нормализации моторики ЖКТ нецелесообразно в связи с их основным антибактериальным действием. Хорошо зарекомендовали себя агонисты мю-опиоидных рецепторов, в частности препарат алвимопан, применяющийся короткими курсами у пациентов с парезом кишечника, который развивается вследствие гистерэктомии или колэктомии, а также у больных с запорами. Используется в клинической практике и другой агонист опиоидных рецепторов, тримебутин, обладающий помимо прокинетического и спазмолитическим эффектом за счет сродства к каппа-опиоидным рецепторам. В основном тримебутин применяется при синдроме раздраженного кишечника с преобладанием боли и запоров.
Определенный интерес представляет еще одна подгруппа прокинетиков – агонисты 5-HT4-рецепторов. К сожалению, от одного из средств с данным механизмом действия – цизаприда – пришлось отказаться вследствие его способности вызывать удлинение интервала QT. Та же участь постигла аналог другого агониста 5-HT4-рецепторов – тегасерод. Он продемонстрировал высокую прокинетическую активность, однако относительный риск развития сердечно-сосудистых осложнений увеличивался в 11 раз, что и послужило поводом для отзыва препарата. В клинической практике сегодня применяется агонист 5-HT4-рецепторов прукалоприд, эффективность и безопасность которого подтверждены большим количеством исследований (16 двойных слепых и 7 открытых исследований, включавших более 5000 больных, принимавших прукалоприд в дозах от 1 до 4 мг в сутки, в том числе и длительно – до 30 месяцев). В Европе данный препарат используется для лечения хронических запоров у женщин, когда другие слабительные средства оказываются недостаточно эффективными10.
Широко используются для лечения расстройств двигательной функции желудка антагонисты дофаминовых рецепторов, обладающие периферическим и центральным (метоклопрамид) и преимущественно периферическим (домперидон) действием. Несмотря на то что метоклопрамид находится в списке часто назначаемых лекарственных препаратов, он обладает широким спектром побочных эффектов. По мнению А.А. Шептулина, метоклопрамид не соответствует современным требованиям к соотношению «эффективность – безопасность». Препарат с комбинированным механизмом действия итоприда гидрохлорид (Итомед®) существенно отличается от других прокинетиков. Он одновременно усиливает пропульсную (поступательную) моторику желудка, ускоряет эвакуацию содержимого желудка, оказывает противорвотное действие (что позволяет назначать итоприд больным с идиопатическим гастропарезом). Кроме того, препарат не влияет на уровень сывороточного гастрина, не проникает через гематоэнцефалический барьер и поэтому не вызывает побочных эффектов со стороны ЦНС. Метаболизируется итоприда гидрохлорид флавинзависимой монооксигеназой и не взаимодействует с системой цитохрома Р450, что решает проблему лекарственного взаимодействия.
Эффективность итоприда для лечения хронического гастрита с симптомами диспепсии была подтверждена серией исследований, проведенных в Японии: при курсовом применении эффективность данного средства составила 79,3%11. В 2011 г. E. Scarpellini и соавт. опубликовали результаты двойного слепого плацебоконтролируемого исследования, которое показало, что итоприда гидрохлорид предупреждает возникновение эпизодов спонтанного расслабления нижнего пищеводного сфинктера после еды, что может служить объяснением его эффективности при лечении ГЭРБ12. Изучался итоприд и в нашей стране. Так, в исследовании, проведенном профессором О.Н. Минушкиным и гастроэнтерологом Ю.Н. Лощининой (2008), была отмечена эффективность итоприда гидрохлорида в лечении неэрозивной и эрозивной форм ГЭРБ.
Побочные эффекты на фоне приема итоприда развиваются редко (диарея – в 0,7% случаев, головная боль – в 0,3%, боли в животе – в 0,7%, гиперпролактинемия – в 0,3%); препарат настолько безопасен, что может применяться даже у больных с кардиологическими заболеваниями (результаты применения итоприда более чем у 10 млн больных не выявили ни одного случая удлинения интервала QT)13. Отмечая место итоприда гидрохлорида в ряду других прокинетиков, гастроэнтеролог G. Holtmann (2006) отметил, что итоприда гидрохлорид выгодно отличается от остальных прокинетиков, с одной стороны, наличием двойного механизма прокинетического действия, а с другой – отсутствием серьезных побочных эффектов, характерных для других прокинетиков, что дает основание рассматривать его как препарат выбора в лечении двигательных нарушений желудка9.
Возможно, применение итоприда в перспективе будет расширено и препарат cтанут использовать при лечении пациентов с гипомоторной дискинезией желчевыводящих путей, нарушением двигательной функции кишечника (описаны экспериментальные данные о стимулирующем влиянии итоприда на моторику кишечника) 14. Принципиально новые классы прокинетиков – агонисты GABA-рецепторов и негативные аллостерические модуляторы рецепторов глутамата-5. Что касается препаратов первой группы, в частности баклофена, по данным метаанализа 5 рандомизированных контролируемых исследований доказано уменьшение числа спонтанных расслаблений нижнего пищеводного сфинктера и времени снижения pH в пищеводе, однако клинический эффект при ГЭРБ не доказан.
Заключение
Лечение пациентов с ФД сопряжено с целым рядом сложностей. Порой врачи-терапевты, занимающиеся лечением пациентов с невыраженной патологией ЖКТ, не видят разницы между ФД и хроническим гастритом. Понимание же патогенетических механизмов, лежащих в основе этих двух нозологий, очень важно, так как хронический гастрит протекает бессимптомно, но является фактором риска развития рака желудка. В случае, если в основе ФД лежит дуоденогастральный рефлюкс, она также может рассматриваться как фактор онкологического риска вследствие заброса желчных кислот в желудок и пищевод. Таким образом, лечение пациентов с рефлюксом при помощи современных высокоэффективных прокинетиков, таких как Итомед® (итоприда гидрохлорид), не только уменьшает выраженность симптомов ФД, но и улучшает прогноз заболевания.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.